Auto A-1282/25
SEGUIMIENTO SENTENCIA DE LA CORTE CONSTITUCIONAL EN MATERIA DE DERECHOS A LA SALUD Y A LA VIDA-Competencia para verificar el cumplimiento de las órdenes estructurales de la Sentencia T-760 de 2008
SEGUIMIENTO SENTENCIA DE LA CORTE CONSTITUCIONAL EN MATERIA DE DERECHO A LA SALUD Y VIDA-Alcance de la orden décima sexta de la sentencia T-760/08, sobre Plan de Beneficios en Salud del Sistema de Seguridad Social en Salud
DERECHO A LA SALUD-Acceso a medicamentos no comercializados o con indisponibilidad temporal
SISTEMA GENERAL DE SEGURIDAD SOCIAL EN SALUD-Recaudo y flujo de recursos según sentencia T-760/08
CUMPLIMIENTO DE LAS ORDENES DE LA SENTENCIA T-760/08-Orden a Órganos de control continuar seguimiento y apoyo en la elaboración de informes, hasta verificar la superación del estado de cosas inconstitucional
SEGUIMIENTO SENTENCIA DE LA CORTE CONSTITUCIONAL EN MATERIA DE DERECHO A LA SALUD Y VIDA-Nivel de cumplimiento bajo
REPÚBLICA DE COLOMBIA

CORTE CONSTITUCIONAL
Sala Especial de Seguimiento a la Sentencia T-760 de 2008
Auto 1282 de 2025
Referencia: valoración a la orden décima sexta de la Sentencia T-760 de 2008.
Asunto: valoración de cumplimiento del componente de acceso a medicamentos.
Magistrado sustanciador:
JOSÉ FERNANDO REYES CUARTAS
Bogotá D.C., tres (3) de septiembre de dos mil veinticinco (2025).
La Sala Especial de Seguimiento a la Sentencia T-760 de 2008, designada por la Sala Plena de la Corte Constitucional para llevar a cabo la verificación del cumplimiento de las órdenes generales allí impartidas, integrada por los magistrados Vladimir Fernández Andrade, Miguel Polo Rosero y José Fernando Reyes Cuartas, quien la preside, en ejercicio de sus competencias constitucionales y legales, procede a dictar el presente auto con base en los siguientes:
SÍNTESIS
La Sala Especial de Seguimiento a la Sentencia T-760 de 2008, evaluó el componente de acceso a medicamentos en el marco de la orden décima sexta y declaró el cumplimiento bajo dado que, si bien se reportaron medidas conducentes no se acreditaron resultados que permitieran evidenciar la superación de la problemática. Lo anterior toda vez que:
(i) Existe una cartera entre los distintos actores del sistema de salud, con especial afectación en los gestores farmacéuticos y las propias EPS (Empresas Promotoras de Salud), situación que impide el suministro de fármacos, pues la falta de flujo de recursos limita la dispensación de medicamentos PBS, (ii) de 2022 a julio de 2025, la no entrega, entrega incompleta o inoportunidad en entrega de medicamentos ha ido en aumento, lo cual se demuestra en el incremento desmedido de acciones de amparo entre el año 2022 y 2025, (iii) aunque en el país no hay desabastecimiento de medicamentos, se advierten problemas de dispensación en el territorio de 174 fármacos, impactando principalmente a los pacientes con patologías graves, como enfermedades raras o huérfanas, varios tipos de cáncer, epilepsias, diabetes, VIH, convulsiones, condiciones oculares, métodos anticonceptivos, problemas hormonales de crecimiento y antibióticos, (iv) los trámites represados al interior del Invima, constituyen una barrera de acceso a los fármacos toda vez que, retrasan la disponibilidad de ingreso de nuevas moléculas al mercado e impiden la actualización de registros sanitarios que se encuentran pendientes y (v) la ausencia de información real y actualizada impide que los actores del sistema de salud emitan alertas sobre la falta de disponibilidad de los medicamentos y propongan alternativas terapéuticas a tiempo para evitar complicaciones en la salud de los pacientes y una carga económica adicional al sistema.
I. ANTECEDENTES
1. En la Sentencia T-760 de 2008 la Corte Constitucional identificó una serie de problemas graves y recurrentes en el SGSSS[1]; entre ellos, advirtió (i) fallas en el acceso a los servicios de salud, (ii) incertidumbre y desactualización en el contenido de los planes de beneficios, (iii) negación de servicios y tecnologías incluidas en el entonces POS (Plan Obligatorio de Salud), hoy PBS (Plan de Beneficios en Salud) y (iv) falta de unificación del PBS.
2. En consecuencia, impartió mandatos generales con tendencia correctiva entre los que, emitió varias órdenes[2] a través de las cuales instó a las autoridades responsables para que adoptaran las medidas necesarias con el fin de conjurarlas. Entre ellas, se encuentra la directriz décima sexta, cuyo objetivo principal se concreta en que el contenido del PBS sea (i) precisado de manera clara, (ii) actualizado integralmente, (iii) unificado para los regímenes contributivo y subsidiado y (iv) oportuna y efectivamente suministrado por las Entidades Promotoras de Salud. Además, resalta que dichas acciones deben buscar desincentivar la denegación de los servicios de salud por parte de las EPS y de las entidades territoriales y garantizar a los usuarios el acceso a los servicios de salud a los cuales tienen derecho[3].
3. Lo anterior, otorga al mandato décimo sexto un carácter global, ya que hacen parte de él las órdenes 17 y 18, 19, 20 y 23, pues abarcan la problemática de acceso. Por otra parte, la directriz 29 pretende avanzar en la cobertura universal y, por ende, cuenta con conexidad temática y, por último, las órdenes 21 y 22 buscan asegurar el acceso a los servicios de salud en igualdad de condiciones a los usuarios de los regímenes contributivo y subsidiado (hacen parte del eje temático de sostenibilidad financiera). Respecto de las anteriores disposiciones, la Sala ha emitido los siguientes autos de valoración:
|
Orden |
Objeto de la orden |
Valoraciones |
|
17 y 18 |
La actualización integral y periódica del PBS. |
Autos 410 de 2016, 094A de 2020, 755 de 2021 y 010 de 2024. |
|
19 |
Desincentivar las negaciones en la prestación de los servicios de salud. A través de la creación de un registro de los servicios negados por las EPS, con el propósito de conocer las razones de la negativa y evitar que servicios incluidos en el PBS sean denegados por estas entidades. |
Autos 411 de 2015, 122 de 2019, 439 de 2021 y 005 de 2024.
|
|
20 |
Establecer unos rankings que permitan a los usuarios identificar las EPS e IPS que más vulneran el goce efectivo del derecho a la salud. |
Autos 591 de 2016, 1089 de 2022 y 708 de 2024. |
|
21 y 22 |
Unificar los planes de beneficios para el régimen contributivo y subsidiado. Además de garantizar el flujo recursos al interior del SGSSS (UPC y Presupuestos Máximos). |
Autos 261 de 2012, 411 de 2016, 109 de 2021, 996 y 2881 de 2023, 2049 de 2024 y 007 de 2025. |
|
23 |
Implementar un mecanismo que permita al médico tratante prescribir directamente servicios, distintos a medicamentos que no hagan parte del PBS. |
Autos 001 de 2017, 092A de 2020, 1191 de 2021, 1937 y 2566 de 2023. |
|
29 |
Asegurar la cobertura universal sostenible del sistema para beneficio de la población. |
Autos 496 de 2022, 607 y 778 de 2024. |
4. Ahora bien, el mandato décimo sexto fue valorado integralmente mediante el Auto 584 de 2022 y recientemente a través del Auto 1174 de 2025 se evaluó el componente de oportunidad en el acceso a los servicios de salud. Allí la Sala consideró que los inconvenientes que habían impedido avanzar en el cumplimiento de los mandatos 17 a 29, constituían “barreras que impactan en forma negativa el acceso a los servicios de salud e imposibilitaban el goce efectivo de esa prerrogativa”, sin que pudiese evidenciarse la superación de la problemática.
5. En el primer auto mencionado, la Corte analizó el componente de medicamentos dentro del acápite de oportunidad y eficacia en la prestación de los servicios. Sin embargo, en esta ocasión, se evaluará de forma independiente debido a su importancia y a la actual situación que se presenta en torno a la dispensación incompleta o no entrega de estos, pues su adecuado suministro a los pacientes resulta vital para aliviar síntomas, curar enfermedades, prevenir complicaciones y mejorar la calidad de vida de estos. Cabe aclarar que esto no implica que en adelante deba valorarse de igual forma.
6. Mediante Auto del 25 de abril de 2025 esta Corporación solicitó a varias entidades, gestores farmacéuticos y grupos de apoyo al seguimiento[4] remitir información cualitativa y cuantitativa relacionada con la crisis de medicamentos que en la actualidad aqueja al SGSSS. En virtud de ello se recibieron las siguientes respuestas:
7. Ministerio de Salud[5]. Indicó que el análisis de alertas sobre el abastecimiento de medicamentos se realiza en conjunto entre el MSPS (Ministerio de Salud y Protección Social) y el Invima (Instituto Nacional de Vigilancia de Medicamentos y Alimentos), conforme a la Resolución 1411 de 2022[6]. Señaló que desde 2022, se implementa este sistema para hacer seguimiento a la disponibilidad de medicamentos y dispositivos médicos, reconocer problemas y tomar medidas correctivas. Con esta información, identifican casos y con Invima y otras entidades de control[7], definen acciones para garantizar su disponibilidad en el país.
8. Resaltó que cuando se presenta una situación que pueda afectar la disponibilidad de un medicamento en el país[8], se aplican los mecanismos de mitigación y prevención, a saber (i) priorización de trámites asociados al registro sanitario[9], (ii) incentivo a la fabricación de otros titulares de registros sanitarios, (iii) inclusión en forma temporal en el LMVND (Listado de Medicamentos Vitales No Disponibles)[10], (iv) autorización de importación por única vez, y (v) la evaluación del uso de alternativas terapéuticas ante un desabastecimiento definitivo.
9. Señaló que cuando el medicamento no se encuentra en el LMVND y conforme al artículo 4.º del Decreto 481 de 2004, se podrá importar bajo la modalidad de “paciente específico” o “urgencia clínica”. Por ello y en atención a que las EPS tienen la obligación de suministrar los medicamentos a los afiliados al SGSSS, pueden activar directamente las anteriores metodologías con el fin de evitar perjuicios al derecho fundamental de la salud. Indicó que producto del trabajo conjunto entre el MSPS y el Invima, el listado de abastecimiento de medicamentos se actualiza mensualmente, el cual reporta cambios constantes por categoría, con una tendencia a la baja en aquellos desabastecidos o en riesgo de desabastecimiento, tal como lo muestra la siguiente tabla:
|
Estado de abastecimiento |
2023 |
2024 |
2025 |
||||||||||||||||
|
oct |
nov |
dic |
ene |
feb |
mar |
abr |
may |
jun |
jul |
ago |
sep |
oct |
nov |
dic |
ene |
feb |
|
||
|
Desabastecidos |
34 |
30 |
23 |
25 |
24 |
25 |
12 |
10 |
8 |
11 |
15 |
13 |
9 |
8 |
7 |
5 |
4 |
|
|
|
En riesgo |
18 |
20 |
17 |
17 |
14 |
11 |
9 |
5 |
6 |
9 |
8 |
9 |
8 |
8 |
4 |
4 |
5 |
|
|
|
En monitorización |
193 |
207 |
210 |
217 |
216 |
213 |
218 |
214 |
192 |
176 |
177 |
181 |
178 |
182 |
188 |
188 |
165 |
|
|
|
No desabastecidos |
112 |
117 |
123 |
122 |
124 |
128 |
134 |
149 |
174 |
198 |
205 |
207 |
213 |
213 |
218 |
218 |
247 |
|
|
|
Descontinuados |
10 |
14 |
17 |
17 |
20 |
21 |
22 |
24 |
24 |
24 |
26 |
26 |
26 |
26 |
26 |
26 |
27 |
|
|
|
No comercializados |
10 |
14 |
16 |
16 |
16 |
18 |
23 |
22 |
24 |
23 |
23 |
23 |
25 |
25 |
27 |
29 |
28 |
|
|
|
Total |
377 |
402 |
406 |
414 |
414 |
417 |
418 |
424 |
428 |
441 |
454 |
459 |
459 |
462 |
470 |
470 |
476 |
|
|
Tabla 1. Número de medicamentos del listado de abastecimiento diferenciado por categoría desde el mes de octubre de 2023 hasta el mes de febrero de 2025. Datos Minsalud.
10. Agregó que para garantizar la difusión de la información en materia de disponibilidad de medicamentos dispuso espacios de comunicación con la SIC (Superintendencia de Industria y Comercio), la Supersalud (Superintendencia Nacional de Salud) y el FNE (Fondo Nacional de Estupefacientes). Puntualizó que la disponibilidad de un medicamento en el mercado colombiano depende de diversos actores y no solo de su intervención[11]. Agregó que la vigilancia sanitaria de los medicamentos es responsabilidad del Invima, mientras que el seguimiento del sector farmacéutico es tarea de la SIC, encargada de supervisar y sancionar prácticas comerciales indebidas.
11. El Mincit (Ministerio de Comercio, Industria y Turismo) y la DIAN (Dirección de Impuestos y Aduanas Nacionales) controlan el ingreso de los fármacos. Además, según la normativa actual del MSPS, no es posible intervenir directamente en su producción, distribución y venta. Lo anterior, toda vez que, las relaciones comerciales son privadas, y no pueden forzar la producción de un medicamento solo para el mercado nacional o a un cliente específico, ya que esto violaría la libertad económica y de competencia establecidas en la Constitución. Concluyó que el Minsalud define las políticas en salud y establece un marco regulatorio, pero no controla la oferta de medicamentos, excepto en casos específicos. La función de aseguramiento corresponde a las EPS, mientras que la prestación de servicios es responsabilidad de las IPS. Por ende, el Ministerio no garantiza el abastecimiento o disponibilidad de medicamentos en el país.
12. Respecto a las deudas actuales con los laboratorios, precisó que a noviembre de 2024 se reportó una cartera en mora aproximada de 4.4 billones de pesos e indicó que “sobre este valor, algunos titulares informaron carteras [de más de] 5 años y de empresas en liquidación”[12], así:
|
Titular |
Valor |
Promedio días de mora |
|
Audifarma S.A. |
$1.290.411.040.018,667 |
103 días de mora. |
|
Droguerías y farmacias Cruz Verde S.A.S |
$800.123.041.455,69 |
115 días de mora. |
|
Caja Colombiana de Subsidio Familiar- Colsubsidio |
$503.579.606.350,70 |
804 días de mora. |
|
Caja de Compensación Familiar Cafam |
$238.575.913.817,24 |
111 días de mora. |
|
Éticos Serrano Gómez Ltda. |
$236.761.692.771,16 |
37 días de mora. |
Tabla 2. Reporte de deudas a gestores farmacéuticos. Datos Minsalud.
13. Adicionó que “los problemas en la entrega de medicamentos persisten debido a que la gestión de compra no se está logrando de forma apropiada, ya sea porque no se adquieren los medicamentos o estos se compran en cantidades más bajas a las requeridas, limitando la oportunidad y el acceso a la población que lo requiere”. Lo anterior, tras analizar el sistema de monitoreo de abastecimiento y lo manifestado por diferentes actores, los titulares de registro sanitario y las múltiples peticiones quejas y reclamos ante la SNS frente a los problemas en la entrega de medicamentos.
14. Informó desconocer el tiempo promedio que debe esperar un ciudadano para recibir un medicamento. No obstante, aclaró que la herramienta que eventualmente arrojaría “datos” sería el aplicativo Mipres, sin embargo, desde su creación únicamente se empleó para la prescripción de servicios PBS no UPC (no sufragadas con la Unidad de Pago por Capitación) y, por tanto, en la medida que muchas tecnologías pasaron a financiarse con recursos de la UPC, no es posible contar con información relacionada con su consumo.
15. Argumentó que lo anterior cobra especial relevancia en la medida en que, la expedición de la Resolución 2292 de 2021[13] aumentó los principios activos financiados con la UPC, pues pasó de 459 a 1.059 (130 %), incluyeron 26 subgrupos de referencia (que contienen más de 65 diferentes principios activos) adicionales a los 53 subgrupos de referencia financiados con la UPC que se tenían hasta ese momento, lo que representó cerca de 35.000 CUMS (Códigos Únicos de Medicamento) que pasaron a financiarse con recursos de la UPC alcanzando el 89 % de los autorizados en el país.
16. No obstante, refirió que en diciembre de 2024 se expidió la Resolución 2622 de 2024[14], que amplió el alcance de Mipres e incorporó servicios financiados con la UPC para monitorear estas tecnologías, proteger el derecho fundamental a la salud, el acceso oportuno y efectivo, y la continuidad de la prestación de los servicios de salud. Agregó que “esperaba incorporar de manera progresiva la prescripción de tecnologías UPC relevantes para la salud pública”.
17. Invima[15]. Reportó una serie de acciones para minimizar el riesgo de desabastecimiento, conforme a lo establecido en el Decreto 2078 de 2012[16] y como principal herramienta el “procedimiento para la gestión del riesgo de desabastecimiento de medicamentos”, el cual tiene aplicación permanente. En este acto administrativo, enlista diferentes instrumentos para la recepción y gestión de alertas provenientes de las partes interesadas las cuales incluyen (i) el correo institucional[17], (ii) un sistema de PQRSD (peticiones, quejas, reclamos, sugerencias y denuncias), (iii) la plantilla electrónica en forms[18], (iv) Sismed[19], (v) una base maestra histórica, (vi) mesas de análisis institucionales, así como mesas intersectoriales y (vii) el listado público de abastecimiento y desabastecimiento de fármacos. Además, para garantizar el reporte de información, estableció que los titulares e importadores de medicamentos autorizados mediante registro sanitario informen al Invima cuando suspendan temporal o definitivamente la comercialización de productos en el país.
18. Frente a lo previo, exaltó que la clasificación de alerta arroja los siguientes resultados: (i) no hay desabastecimiento[20], (ii) hay fármacos que deben monitorearse[21], (iii) riesgo de desabastecimiento[22], (iv) desabastecido[23], (v) temporalmente no comercializado[24] o (vi) descontinuado[25]. Una vez se define que un medicamento se encuentra en riesgo de desabastecimiento o desabastecido, se valida si existen trámites asociados a este y se prioriza su estudio[26], destinados a los registros sanitarios nuevos de medicamentos vitales no disponibles, los medicamentos declarados en desabastecimiento o en riesgo de desabastecimiento, medicamentos estratégicos en salud pública[27] y los trámites asociados al registro los cuales deben cumplir con alguno de los anteriores casos.
19. Afirmó que el Invima entre el 1.° de noviembre de 2023 al 31 de marzo de 2025 evacuó 31.913 trámites y 14.373 seguían pendientes[28]. Frente al tiempo promedio de respuesta para cada tipo de trámite relacionado con medicamentos, reportó para el año 2025, seis clasificaciones[29] de 27 gestiones que realiza, las cuales oscilan entre los 22.7 a los 59.4 días calendario. Manifestó no ser competente para garantizar la disponibilidad de medicamentos en el país[30]. Además, resaltó que el otorgamiento del registro sanitario no garantiza la comercialización en el territorio nacional por los fabricantes e importadores, quienes según sus decisiones comerciales resuelven cuando dispondrán sus productos al mercado y los posibles compradores.
20. Puntualizó que, entre enero de 2023 a marzo 2025, identificó trámites relacionados con 104 principios activos y que a marzo de 2025 los fármacos clasificados como desabastecidos o en riesgo de desabastecimiento eran 9[31]. Finalmente, señaló que, la situación de desabastecimiento en el país enmarca a toda la cadena de suministro, en la que se encuentran diferentes actores del sector salud como EPS, IPS, gestores farmacéuticos, industria farmacéutica – titulares del registro sanitario, el MSPS y el Invima y que las causas más relevantes están asociadas (i) al reporte de la industria farmacéutica[32], (ii) los desafíos en la adquisición de materias primas, (iii) el aumento en la demanda de productos, (iv) las limitaciones en la contratación entre EPS y proveedores debido a restricciones de marcas o fabricantes, (v) la disminución del interés de la industria farmacéutica en la comercialización de ciertos productos por baja rentabilidad en precios o unidades a comercializar, (vi) los conflictos comerciales entre fabricantes y distribuidores y, (vii) los medicamentos que tengan trámites pendientes ante el Invima.
21. Superintendencia Nacional de Salud[33]. Refirió que, desde el 2022 al 31 de marzo de 2025, gestionó 4.653 requerimientos que corresponden a asuntos asociados a reclamos en salud, solicitudes de información, respuestas a entes de control asociadas al fenómeno de desabastecimiento o falta de suministro oportuno de medicamentos. Añadió haber verificado el cumplimiento de los postulados legales y técnicos asociados a la dispensación de medicamentos y tecnologías en salud a 25 gestores farmacéuticos y realizó un llamado a las EPS para que:
(i) Instauren indicadores medibles para establecer puntos de control para garantizar el inicio y continuidad de los tratamientos con los medicamentos actualmente disponibles,
(ii) cumplan con el Decreto Ley 019 de 2012, relacionado con la entrega de los medicamentos pendientes en el término de 48 horas en el lugar de residencia o el trabajo si es autorizado por el usuario,
(iii) elaboren estrategias de comunicación a la red contratada, para reportar los medicamentos desabastecidos, con el objeto de que el médico tratante pueda prescribir un medicamento alterno,
(iv) realicen una supervisión contractual con la red prestadora de servicios de salud, para hacer seguimiento a la suficiencia del inventario de medicamentos disponibles identificando las diferentes marcas comerciales, en concordancia con lo pactado en el acuerdo de voluntades y de conformidad con el resultado, realizar los ajustes pertinentes para garantizar continuidad y completitud de los tratamientos y,
(v) publiquen los derechos y deberes de los usuarios, incluyendo la normativa relacionada con entrega completa de fármacos y de diferentes mecanismos para el suministro de los pendientes en las sedes de la red prestadora de servicios de salud, los operadores logísticos y de la EPS. Asimismo, los canales de atención disponibles y reales a los que los usuarios puedan acudir.
22. Defensoría del Pueblo[34]. Indicó que, frente a las solicitudes y quejas de los pacientes por acceso a medicamentos, adoptó las siguientes medidas: (i) monitoreo sobre la situación de emergencia, con ubicación de los lugares con mayores problemáticas[35], (ii) jornadas descentralizadas de protección del derecho a la salud[36], (iii) articulación, trabajo y apoyo constante con observatorios y asociaciones de usuarios[37] y, (iv) la intermediación ante las EPS y la solución a casos concretos. Adujo que según el sistema de información misional[38], recibió aproximadamente 138.434 peticiones, quejas y solicitudes[39], de estas, el 67,15 % se origina en la afectación del derecho a la salud. Entre las conductas más recurrentes encontró la falta de oportunidad en la dispensación con 5.418 solicitudes e interrupción de tratamiento o falta de continuidad en el tratamiento o fármacos con 1.828.
23. Por otra parte, exaltó que “la crisis de disponibilidad y acceso de medicamentos en Colombia es multifactorial”. Entre las principales causas discutidas y descritas en las reuniones y mesas interinstitucionales que realizó con distintas entidades, gremios y organizaciones, encontró: (i) deudas y problemas financieros con laboratorios y distribuidores, lo que genera retrasos en los pagos, cambio en las condiciones comerciales y afectación en su adquisición y entrega, (ii) la desconfianza y conflictos entre actores del sistema y (iii) problemas estructurales de funcionamiento y financiación del sistema en general. Además, enlistó los medicamentos con mayores dificultades de suministro y dificultades regionales[40].
24. Procuraduría General de la Nación[41]. La entidad señaló que entre el 1.° de mayo de 2021 al 31 de marzo de 2025 inició 252 procesos disciplinarios relacionados con medicamentos[42], sin emitir fallos sancionatorios. Agregó que entre el 1.° de abril de 2024 al 31 de marzo de 2025 adelantó 61 investigaciones para identificar focos de malversación y corrupción en las nueve EPS que se encuentran intervenidas por la SNS, tanto a nivel central como territorial.
25. Por otra parte, las Procuradurías Regionales de Caquetá, Bolívar, Antioquia, Casanare, Vaupés y Chocó, relacionaron varias investigaciones disciplinarias en contra de la Nueva EPS, Coosalud EPS, Capresoca EPS, y algunos gestores farmacéuticos por eventualidades ligadas a la dispensación de medicamentos, además de actuaciones preventivas en los territorios[43].
26. Fiscalía General de la Nación[44]. Refirió que, en relación con la dispensación de medicamentos, existen tres investigaciones por el delito de lavado de activos (art. 323 C.P.) en etapa de indagación. Adicionalmente, reportó seis investigaciones con sujetos activos aforados, por delitos contra la administración pública, y una investigación relacionada con el subsistema de salud de las fuerzas militares. Sobre el desabastecimiento de fármacos, indicó que existen diez investigaciones por el “delito de lesiones” (art. 111 C.P.), seis de ellas están activas en etapa de indagación y cuatro fueron archivadas por conducta atípica. Además, relató que fueron identificadas nueve investigaciones en contra de las EPS por los delitos de homicidio (art. 103 C.P.) y homicidio culposo (art. 109 C.P.), pues se les acusa de la muerte de un paciente por entrega incompleta o no entrega de medicamentos. Ocho de ellas estaban en etapa de indagación y una estaba inactiva por conexidad procesal.
27. Gestores Farmacéuticos. La Sala convocó a varios gestores farmacéuticos[45] para que relacionaran (i) las EPS a las cuales les dispensan medicamentos, (ii) las ciudades en las que operan y (iii) las carteras que presentaban las EPS hasta el 31 de marzo de 2025. De allí, frente a las que presentaron los reportes[46], indicaron dispensar tanto “medicamentos PBS como No PBS” a los pacientes en el territorio nacional y refirieron una cartera adeudada de $4.180.891.726.200,25. Respecto a las problemáticas que las aquejan en materia de dispensación, de forma generalizada refirieron (i) desabastecimientos recurrentes, (ii) retrasos en los pagos por parte de las EPS, (iii) problemas de baja disponibilidad de inventarios por parte de la industria farmacéutica[47], (iv) incremento de frecuencias de uso por aumento de la demanda, (v) desfinanciamiento del sistema y (vi) cambios en los patrones de prescripción[48].
28. Secretarías de Salud Departamentales. Indicaron no tener información sobre pacientes que hubiesen fallecido con ocasión a la no entrega o falta de oportunidad en la dispensación de medicamentos, toda vez que este no es un motivo específico que deban reportar las EAPB. Por otra parte, algunas secretarías afirmaron que en los últimos tres años se presentaron 98 cierres definitivos de gestores farmacéuticos o centros de dispensación[49] y 27 cierres temporales[50]. Sin embargo, otras no reportaron ninguna alteración en su operación[51].
Agentes Interventores de las EPS[52]
29. Capresoca EPS[53]. Señaló que, para garantizar la continuidad en la dispensación de medicamentos a los afiliados, (i) ha supervisado y realizado seguimiento continuo a los contratos y convenios entre las EPS y sus proveedores farmacéuticos y (ii) ha exigido a los prestadores la suscripción de cláusulas contractuales que aseguren la prestación ininterrumpida del servicio.
30. Indicó que, la intervención ha tenido un impacto positivo en la dispensación, toda vez que los tiempos de espera para los usuarios se redujeron. Así mismo, expuso que, desde el inicio de la medida[54] al 31 de marzo de 2025, registró 771 quejas de pacientes, relacionadas con la entrega de medicamentos, de las cuales el 96 % fueron resueltas, lo que reflejó una disminución frente al periodo 2023-2024 en el que se registraron 1377 casos. Finalmente, resaltó que los medicamentos con mayores dificultades para el suministro corresponden en su mayoría a tratamientos para condiciones crónicas como enfermedad renal, infecciones virales y bacterianas, insuficiencia cardiaca y prevención de eventos tromboembólicos[55].
31. Savia Salud[56]. Refirió que implementó diversas acciones para garantizar la dispensación de los medicamentos requeridos por los usuarios[57]. Planteó que, el operador Audifarma terminó de forma anticipada el contrato con la entidad, debido a la cartera de medicamentos, además, entre junio de 2023 a 31 de marzo de 2025 se radicaron 14.173 peticiones por falta de oportunidad en la entrega o entrega incompleta de fármacos. Relató que los medicamentos con mayor dificultad de suministro corresponden a aquellos para tratar la diabetes[58].
32. Servicio Occidental de Salud SOS[59]. Puntualizó que para garantizar los estándares de calidad y seguridad en la entrega de medicamentos realizó un seguimiento permanente a los operadores logísticos[60]. Agregó que, desde el momento de la intervención, (i) ningún gestor farmacéutico indicó su intención de dejar de prestar servicios, (ii) que las entregas pendientes de medicamentos disminuyeron a partir de los planes de mejora del agente interventor, pues se pasó de 82.622 casos en abril de 2024 a 64.916 en marzo de 2025 y (iii) que entre el 1.° de enero de 2023 y el 31 de marzo de 2025, 9.202 afiliados presentaron PQRD por la entrega de medicamentos.
33. Concluyó que debido a las condiciones “fármaco epidemiológicas” de la población afiliada, existe una correlación directa entre los medicamentos de mayor demanda y aquellos que presentan más dificultades para su entrega por parte de los operadores farmacéuticos, los cuales son utilizados para tratar enfermedades como hipertensión arterial, colesterol alto, osteoporosis, insuficiencia venosa crónica, hipotiroidismo, diabetes, problemas urinarios y enfermedades vasculares[61].
34. Sanitas EPS. Adujo haber diseñado un proceso de reformulación para aquellos fármacos que podían estar en riesgo de desabastecimiento y que tan solo un operador “solicitaba modelos de contratación anticipada” por lo que decidió no continuar dispensando medicamentos. Con ocasión de las medidas de intervención, refirió que (i) se optimizaron los procesos con los gestores farmacéuticos, (ii) el número de quejas disminuyó[62], (iii) que entre el 1.° de abril de 2024 a 31 de marzo de 2025, 42.911 usuarios reportaron problemas con la entrega de medicamentos y (iv) que las principales dificultades de entrega oportuna de ciertos medicamentos eran el agotamiento temporal, la descontinuación, el incumplimiento en órdenes de compra y los problemas de cartera. Finalmente afirmó que los pañales y fármacos para el tratamiento de diabetes, obesidad, hipertensión, colesterol alto, inhibidores cerebrales, insuficiencia cardiaca y la presión ocular[63] contaban con mayor demanda y mayores dificultades en su suministro.
35. Nueva EPS[64]. Exaltó que dentro de las acciones implementadas para garantizar que los proveedores farmacéuticos dispensaran los medicamentos requeridos por los afiliados estaban (i) el diagnóstico de las causas, (ii) la medición de indicadores, (iii) el planteamiento de actividades de mejora al gestor farmacéutico y, (iv) el seguimiento y control de los avances obtenidos.
36. Comentó que desde el momento de la intervención algunos gestores farmacéuticos manifestaron su intención de suspender o finalizar la prestación de servicios a la Nueva EPS, por “las dificultades derivadas del limitado flujo de recursos”. Además, resaltó que desde finales de 2024 evidenció una disminución progresiva en la entrega oportuna de medicamentos a los afiliados, sí como un aumento significativo en la generación de pendientes por parte de los gestores farmacéuticos, lo que afectó “la continuidad de los tratamientos”. Añadió que, entre abril de 2023 y abril de 2024, el 10 %[65] de las quejas[66] radicadas correspondieron a medicamentos y entre mayo de 2024 y abril de 2025 aumentaron en 25 %[67] así:
37. Agregó que los principales problemas en la dispensación son (i) el desabastecimiento, (ii) la descontinuación de los medicamentos, (iii) bajo nivel del servicio[68] y (iv) el giro insuficiente de recursos. Concluyó que los medicamentos e insumos con mayor demanda y mayores dificultades de suministro son aquellos para atender las patologías de hipertensión, diabetes, retención de líquido en los tejidos corporales, colesterol alto, problemas cardiacos y anticonvulsivos[69].
38. Asmet Salud EPS[70]. Informó como medidas implementadas para garantizar el acceso a fármacos (i) acuerdos de pago con operadores con los que tenía carteras pendientes, (ii) fortaleció el seguimiento y auditorías a los proveedores y (iii) ajustó los modelos contractuales a per cápita o pago anticipado, y frente a la operación de dispensación, planteó que no se había presentado ningún retiro de sus gestores farmacéuticos y que los contratos que a la fecha habían finalizado, lo hicieron por mutuo acuerdo o la expiración del plazo legal pactado.
39. Respecto a las medidas de intervención, indicó que, en el año 2023 las quejas aumentaron. Sin embargo, para 2024 y con corte a marzo de 2025 hubo una reducción significativa de estas como consecuencia de “la optimización de los procesos administrativos y mejoras en la atención al usuario”[71]. Advirtió una mejora en los procesos financieros que le permitieron priorizar el pago a proveedores estratégicos del sector farmacéutico. No obstante, presenta grandes dificultades derivadas de pasivos acumulados y limitaciones de liquidez, lo que dificulta el cumplimiento oportuno de todas sus obligaciones.
40. Coosalud EPS[72]. Puntualizó que para garantizar el acceso a medicamentos de sus afiliados revisó de forma exhaustiva la red de operadores logísticos, para lo que finiquitó algunos contratos, suscribió otros y realizó varias mesas técnicas para establecer opciones de mejora. Adujo que el porcentaje de entrega efectiva de medicamentos a los usuarios era del 85 %. Afirmó que, con ocasión a las medidas especiales, las PQRD aumentaron levemente[73]. Estimó que las principales barreras de acceso a los medicamentos son el desabastecimiento, la dispersión geográfica de la población y la necesidad de importación de moléculas. Concluyó que los fármacos con mayor demanda son aquellos usados para tratar la diabetes, hipertensión, colesterol alto, párkinson y el asma y que, aquellos con mayor dificultad en el suministro era usados para tratar el cáncer, problemas autoinmunes, cardiacos, venosos y manejo de trasplantes[74].
41. Empresas Promotoras de Salud[75].
|
Pijaos Salud EPSI[76]. |
Salud Bolívar EPS[77]. |
|
Informó que (i) entre el 1.° de enero de 2023 al 31 de marzo de 2025, recibió 1.310 PQRD relacionadas con la entrega de medicamentos[78] (ii) como acciones de mejora en la dispensación, implementó un seguimiento al indicador de “entrega de medicamentos pendientes” de forma mensual y, (iii) como principal causa para que los medicamentos no sean entregados de forma oportuna identificó el desabastecimiento. |
Relató que (i) con la finalidad de garantizar el suministro oportuno ha realizado un seguimiento permanente al gestor farmacéutico contratado a través de reuniones periódicas, evaluación y seguimiento a indicadores de gestión y auditorías en puntos de dispensación y (ii) la causa de la demora en la dispensación es el “desabastecimiento por parte del gestor”.
|
|
Mutual Ser EPS[79]. |
Compensar EPS[80]. |
|
Argumentó que (i) entre el 1.° de enero de 2023 al 31 de marzo de 2025 recibió 60.889 solicitudes de usuarios para la entrega de medicamentos y, (ii) las principales causas de esta “crisis” son los problemas de suministro[81], el incremento de la demanda y el desfinanciamiento del sistema de salud que ha limitado la compra de medicamentos. |
Comentó que (i) entre el 1.° de enero de 2023 al 31 de marzo de 2025 recibió 168.437 quejas por parte de los usuarios por medicamentos y, (ii) como factores de la no entrega oportuna relacionó el desabastecimiento de la industria farmacéutica, los bloqueos de despacho por parte de los laboratorios, el cierre de producción de moléculas institucionales y el incumplimiento de las entregas programadas. |
|
Cajacopi EPS[82]. |
Mallamás EPSI[83]. |
|
Aseveró que (i) en el periodo analizado[84], recibió 11.202 quejas por parte de sus afiliados en materia de medicamentos, (ii) los principales problemas en la dispensación se relacionan con el desabastecimiento de varias moléculas y la prescripción de vitales no disponibles, los cuales “tienen un trámite distinto a otras tecnologías”, y (iii) como medidas para garantizar la continuidad en los tratamientos de los usuarios, envía mensualmente el listado de tecnologías farmacéuticas con alternativas farmacológicas para aquellas moléculas que fueron reportadas por nuestros gestores farmacéutico y el Invima con problemas de abastecimiento, con la finalidad que la red de prestadores conozca la situación y puedan optar por otros medicamento y garantizar de esta manera que los usuarios reciban su tratamiento farmacológico oportunamente. |
Apuntó que (i) entre el 1.° de enero de 2023 y el 31 de marzo de 2025, registró 1.491 quejas relacionadas con dificultades en la entrega de fármacos, (ii) el principal problema actual es el desabastecimiento y dentro del departamento de Nariño, las condiciones geográficas y las situaciones de orden público que atraviesa[85] y (iii) los medicamentos con mayor dificultad para el suministro son aquellos para tratar enfermedades de alto costo, insulinas, antirretrovirales e hipertensivos.
|
|
Dusakawi EPSI[86]. |
Salud Mía EPS[87]. |
|
Sostuvo que (i) recibió 117 quejas de usuarios por barreras de acceso a estas tecnologías[88], y (ii) las causas de demoras en la dispensación o no entrega de medicamentos se deben a problemas de desabastecimiento y el incumplimiento en los plazos de entrega por parte de los prestadores o distribuidores. |
Planteó que (i) fueron radicados 6.851 casos de dificultad en la entrega de fármacos[89], (ii) las principales causas para que ciertos medicamentos no sean entregados a tiempo son el desabastecimiento nacional, las dificultades en la autorización de medicamentos de alto costo y los errores en las prescripciones, (iii) los fármacos con mayor dificultad de suministro son los antineoplásicos[90] y los biológicos (inmunomoduladores y monoclonales). |
|
EPS Familiar de Colombia[91]. |
Anas Wayuu EPSI[92]. |
|
Indicó que (i) desde el año 2023, el 2 % de los afiliados que reclamaron medicamentos presentaron problemas relacionados a oportunidad y completitud de entrega, (ii) las principales causas de demora se deben a la dispensación de medicamentos vitales no disponibles, el desabastecimiento, la escasez del mercado en los canales institucionales y las demoras en las autorizaciones y, (iii) los fármacos con mayores dificultades para entrega son los indicados para las patologías de epilepsia, salud mental, hipertensivos e insulinas[93]. |
Puntualizó que (i) durante el periodo analizado, recibió 391 quejas de usuarios por entregas pendientes[94], (ii) las principales dificultades en la dispensación son el aumento de la demanda, el desabastecimiento en los distribuidores en el mercado local y regional, problemas logísticos considerando alta ruralidad y dispersión, dificultades operativas relacionadas con el acceso al territorio, cambios continuos de las terapias medicamentosas por del médico tratante y productos con vencimiento de registro Invima. |
|
Asociación Indígena del Cauca- AIC EPSI[95]. |
Empresas Públicas de Medellín - EPM[96] |
|
Relacionó que (i) entre los años 2023 y 2025, registró 1.408 quejas de usuarios por no entrega o dispensación incompleta de fármacos[97], (ii) como causas de la problemática están el desabastecimiento, los escasos medicamentos en circulación y los que se encuentran descontinuados y, (iii) los fármacos con mayores dificultades de suministro son los dirigidos a tratar la diabetes, hipertensión, anticonceptivos, cáncer y los relativos a la “ruta materno perinatal”[98]. |
Señaló que (i) las principales causas de no entrega o entrega incompleta de medicamentos son el desabastecimiento de la molécula en el canal institucional, la pérdida de fuerza comercial o vencimiento del registro Invima y, (ii) como medidas establecidas para controlar esas situaciones, realiza un seguimiento continuo a los indicadores de oportunidad y realiza reuniones con las EAPB y el gestor farmacéutico en torno al cumplimiento de los contratos. |
|
Comfachocó EPS[99] |
Comfenalco Valle – EPS De la Gente[100] |
|
Expuso que (i) 143 usuarios reportaron dificultades con la entrega de fármacos entre enero de 2023 y marzo de 2025 y (ii) como causas de la problemática están el desabastecimiento, los requerimientos especiales de los medicamentos de alto costo, la alta demanda y la situación socioeconómica y geográfica del departamento, pues “se presentan cierre de vías y problemas de seguridad que también contribuyen al retraso en entrega de los medicamentos”. |
Informó que (i) 5.072 usuarios entre 2023 y 2025 han tenido dificultades en la entrega de sus medicamentos[101], (ii) como principales problemas en la entrega de medicamentos asoció el desabastecimiento nacional de la industria farmacéutica, la falta de políticas farmacéuticas nacionales fuertes, el mercado monopólico y oligopólico para algunas moléculas de alta frecuencia de uso y los problemas financieros de los gestores farmacéuticos, que afectan los cupos asignados por cada laboratorio desviación en la cadena de abastecimiento. |
42. Asocajas[102]. Afirmó que la falta de oportunidad en la entrega de medicamentos resulta de combinar factores financieros, administrativos y logísticos que se han profundizado en los últimos dos años. La falta de financiación adecuada, sumada a problemas en la cadena de suministro y “a prácticas poco transparentes de algunos integrantes de la industria farmacéutica” ha aumentado de forma significativa las quejas y afectado la salud de los pacientes.
43. Agregó que al consultar los programas de EPS de las Cajas de Compensación Familiar[103], identificó las causas que ocasionan la entrega parcial o impiden la entrega oportuna de los medicamentos, algunas de tipo estructural y otras asociados a condiciones particulares, dentro de las cuales se encuentran (i) la falta de stock o desabastecimiento en la industria farmacéutica[104], (ii) problemas financieros y de liquidez[105], (iii) regiones apartadas o con alta dispersión geográfica, y (iv) la falta de una verdadera política farmacéutica. Resaltó que el problema de dispensación constituye una problemática generalizada. Finalmente indicó que, el traslado masivo de afiliados entre EPS intervenidas ha impacto directamente la prestación de servicios farmacéuticos[106] y agregó que en el último año fueron 40 los fármacos con mayores dificultades de suministro[107].
44. Cámara de la Industria Farmacéutica de la Andi[108]. Puntualizó que en el país no existe un problema de desabastecimiento de medicamentos, sino “una insuficiencia actual y acumulada de recursos”. De allí que la problemática de no dispensación o dispensación incompleta recaiga en los medicamentos del canal institucional, pues ellos se financian principalmente a través de la UPC. Sintetizó que, con corte al 4.º trimestre de 2024, aumentó la participación de los gestores farmacéuticos en la cartera vencida de la industria farmacéutica, al constituir el 82 % de los acreedores[109].
45. Gestarsalud[110]. Señaló que las principales razones por las cuales los medicamentos no se entregan oportunamente son: desabastecimiento, aumento de la demanda, desfinanciamiento del sistema, fallas logísticas de los proveedores, problemas en la producción, complejidad de los trámites para medicamentos no disponibles y su escasez en el canal comercial, lo que afecta el tratamiento de patologías como hipertensión, diabetes, salud mental y enfermedades neurológicas. Agregó que, en su criterio, dicha problemática recae principalmente en el canal institucional, pero en los últimos meses se extendió al comercial y expuso que el traslado masivo derivado de la liquidación de las EPS pudo generar dificultades en la dispensación, pero que aquellas pusieron en marcha estrategias permanentes para registrar posibles fallas en el proceso[111].
46. Asociación Colombiana de Hospitales y Clínicas - ACHC[112]. Relató que, en una encuesta aplicada a 32 instituciones hospitalarias, el 66 % reportó haber percibido un incremento en la demanda del servicio de urgencias, posiblemente asociado a dificultades en la entrega ambulatoria de medicamentos. Algunas instituciones de alta complejidad indicaron no observar un aumento significativo por esta causa, aunque se reportaron casos aislados relacionados con fármacos para patologías autoinmunes, biológicos y de alto costo. Indicó que, a partir del reporte de 225 IPS con corte a diciembre de 2024, se realizó un estudio de cartera hospitalaria, en el cual se constató que “las EPS en su conjunto adeudan más de $15,2 billones de pesos, de las cuales, las EPS activas adeudan $13 billones de pesos aproximados, las EPS liquidadas más de $ 2,3 billones de pesos y las EPS intervenidas más de 10 billones de pesos”.
47. Así Vamos en Salud[113]. Sostuvo que los servicios de salud no se entregan de manera oportuna, debido a: (i) la ineficiencia de los procesos administrativos, (ii) las deficiencias en los sistemas de información utilizados para garantizar la trazabilidad de la atención, (iii) la desactualización de los datos, que puede provocar errores en la autorización o en la prescripción médica y (iv) la ausencia de coordinación y articulación entre las redes de prestación de los servicios de salud. Por otra parte, manifestó que, entre las causas más relevantes se pueden identificar aquellas relacionadas con la suficiencia y flujo de los recursos en el SGSSS, ya que la disponibilidad y acceso a medicamentos, dependen estrechamente de los recursos que se asignen para su financiación, pues el retraso y no pago a los prestadores y proveedores afecta la disponibilidad de los servicios y, en consecuencia, el acceso a los mismos. Afirmó que, si bien la UPC de 2025 se incrementó en 5,36 %, la expectativa del sector era del 16,9 %. Para el interviniente, el sistema inició desfinanciado en aproximadamente $9,2 billones.
48. En suma, relacionó que, al analizar la información de tutelas en 2024, advirtió que la segunda causa de su interposición fue la entrega oportuna de medicamentos o insumos, lo que evidencia fallas estructurales en el sistema de salud. Del seguimiento realizado a las entidades intervenidas, en especial a la Nueva EPS refirió que muestra una tendencia de aumento progresivo en las PQRS[114].
49. Asociación de Pacientes de Alto Costo[115]. Informó que las IPS contratadas por la Nueva EPS para entregar y aplicar medicamentos contra el cáncer y enfermedades raras no han cumplido con la prestación del servicio. Expuso que el caso más crítico corresponde a la IPS especializada de Audifarma y a las UT (Uniones Temporales) que tenía, pues ante el proceso de reorganización empresarial, suspendieron la prestación del servicio, lo que no se ha resuelto completamente. Añadió que “[a]lgunos programas de VIH contratados para la entrega de ARV[116] también han tenido problemas con la entrega de estos, por tema de pagos”. No obstante, afirmó que la falta de un sistema de información en línea e interoperable del sistema de salud impide tener datos reales y confiables de esta problemática.
50. Insistió en evidenciar un deterioro significativo en la prestación del servicio por las EPS intervenidas, especialmente Nueva EPS y que, la crisis actual se muestra en múltiples faltantes mensuales, lo que afecta a pacientes con diversas patologías, entre ellas cáncer, VIH, enfermedades autoinmunes, trastornos mentales condiciones crónicas como hipertensión, EPOC, y enfermedades renales, entre otras[117].
51. Fundación Retorno Vital[118]. Manifestó que las ESE o IPS que más dejaron de suministrar medicamentos a los afiliados a 31 de diciembre de 2024 fueron: la Nueva EPS, Coosalud, Sanitas, Emssanar, Salud Total, Famisanar, Compensar, Asmet Salud, Savia Salud, Servicio Occidental de Salud y la EPS Familiar de Colombia[119].
52. Resaltó la situación crítica en el acceso a los fármacos, pues se reportaron 2.990 medicamentos y dispositivos médicos requeridos por pacientes con patologías crónicas, autoinmunes, de alto costo, enfermedades huérfanas, cardiovasculares, de salud mental y dermatológicas que no se dispensaron, lo que generó serias afectaciones a la salud[120]. Concluyó que esta problemática involucró a todas las EPS, las cuales reportaron problemas como (i) desabastecimiento y rupturas de stock en farmacia y operadores logísticos, (ii) retrasos en autorizaciones y procesos administrativos internos, (iii) deficiencias presupuestales y dificultades de flujo de recursos tales como deficiencia de la “UPC”, y (iv) restricciones en la red de prestación y dispensación contratada.
53. Pacientes Colombia[121]. Relató que el no acceso a medicamentos ocupa el primer lugar dentro de los servicios de salud con mayor afectación. Las principales causas las enmarcó en (i) la falta de disponibilidad de fármacos controlados, (ii) el desabastecimiento de manera general, (iii) los cambios en la red o prestadores y (iv) las autorizaciones erróneas. Insistió que las patologías cardiacas, las referidas a la atención del cáncer, las psiquiátricas, y algunas crónicas como la diabetes deben ser protegidas por la gravedad que causa el retraso de la entrega de un medicamento, pues se puede producir la muerte de los pacientes. Indicó que las organizaciones concentradas en los trasplantes[122] deben ser responsables de la dispensación de medicamentos y agregó que en el caso diabetes, la entrega de medicamentos ha fallado en muchos puntos de atención[123]. Finalmente puntualizó que los medicamentos con mayores problemas son los destinados a atender enfermedades crónicas como el cáncer, hiperlipemias, diabetes, psoriasis en placas, osteoporosis, mieloma múltiple, artritis psoriásica y la dermatitis atópica[124].
II. CONSIDERACIONES
Competencia
54. En virtud de las facultades otorgadas por la Sala Plena de la Corte Constitucional en sesión del 1. ° de abril de 2009, el artículo 86 de la Constitución Política y el artículo 27 del Decreto Ley 2591 de 1991, esta Sala Especial de Seguimiento es competente para proferir el presente auto.
Metodología de la valoración
55. La Corte evaluará el grado de acatamiento de la orden décima sexta de la Sentencia T-760 de 2008 y lo dispuesto en el Auto 584 de 2022[125] respecto del componente de acceso a medicamentos, atendiendo los niveles de cumplimiento establecidos a partir del Auto 411 de 2015[126], lo dictado en diferentes ocasiones sobre la intervención excepcional del juez constitucional en materia de políticas públicas[127], y a la información recaudada dentro del seguimiento. Lo anterior, toda vez que la Sala advierte en la actualidad su relevancia y la problemática que se presenta en torno a la dispensación incompleta o no entrega de fármacos, pues su adecuado suministro a los pacientes resulta vital para aliviar síntomas, curar enfermedades, prevenir complicaciones y mejorar la calidad de vida de los mismos. Y se reitera que este método de valoración (por componentes) no implica que en adelante deba valorarse de igual forma.
56. Para estos efectos, la Sala estudiará: (i) el derecho a la salud y el acceso a medicamentos, (ii) la situación actual en Colombia en materia de fármacos, (iii) el impacto del desfinanciamiento en los medicamentos, para finalmente, (iv) determinar el nivel de cumplimiento del componente.
(i) El derecho a la salud y el acceso a medicamentos
57. El artículo 49 de la Constitución Política determinó que la atención en salud es un servicio público a cargo del Estado, el cual tiene la obligación de organizar, dirigir y reglamentar la prestación de los servicios de salud a los habitantes del territorio nacional. Derecho que, si bien se pensó como de carácter social, posteriormente, y después de la emisión de la Sentencia T-859 de 2003 se concibió como fundamental, lo que fue confirmado una vez más en la Sentencia T-760 de 2008 y posteriormente en la Ley 1751 de 2015 (Ley Estatutaria de Salud).
58. Derecho que también se encuentra reconocido en normas que integran el denominado bloque de constitucionalidad, como es el caso de la Declaración Universal de los Derechos Humanos, en el que se establece que toda persona tiene derecho a un nivel de vida adecuado que le asegure, así como a su familia, la salud y el bienestar, y en especial “la asistencia médica y los servicios sociales necesarios [entre otros][128]. Además, el Protocolo Adicional a la Convención Americana sobre Derechos Humanos y el Pacto Internacional de Derechos Económicos, Sociales y Culturales que señalan que “toda persona tiene derecho a la salud, entendida como el disfrute del más alto nivel de bienestar físico, mental y social”[129].
59. Ahora bien, la Relatoría Especial sobre el Derecho a la Salud de las Naciones Unidas señala que el acceso a los medicamentos esenciales, es un componente central del derecho a la salud en la normativa internacional, el cual impone a los Estados la obligación de garantizar su disponibilidad, accesibilidad y su garantía en condiciones de calidad[130]. Así como también lo expresa el CDESC (Comité de Derechos Económicos, Sociales y Culturales), en la Observación General núm. 14 al señalar que el acceso a medicamentos hace parte del contenido mínimo del derecho a la salud[131].
60. Por otra parte, dentro de las principales prioridades de Colombia[132], como Estado miembro de la OMS (Organización Mundial de la Salud) en torno a este asunto, se encuentran (i) asegurar el acceso con calidad a las medicinas, especialmente, las esenciales y bioterapeúticas y, (ii) el fortalecimiento de las políticas farmacéuticas en asuntos relativos al desabastecimiento[133] de medicamentos; (iii) el uso racional de fármacos y, (iv) la regulación de precios y evaluación de tecnologías en salud. Frente a lo anterior, este organismo especializado, resalta la importancia de acceder de forma asequible a medicamentos y productos sanitarios seguros, eficaces y de calidad[134].
61. En esa misma línea, la OPS (Organización Panamericana de la Salud), refiere que todas las personas y las comunidades deben tener, sin discriminación alguna, acceso a los servicios integrales de salud de acuerdo con las necesidades, así como a medicamentos de calidad, seguros, eficaces y asequibles. A su vez debe asegurar que el acceso a esos servicios no exponga a los usuarios a dificultades financieras, en particular a los grupos en situación de vulnerabilidad[135].
62. En esa misma vía, la Sentencia T-760 de 2008, precisó que “no brindar los medicamentos previstos en cualquiera de los planes obligatorios […] constituye una vulneración al derecho fundamental a la salud”[136], además que “obligar al paciente a iniciar un trámite administrativo contra entidades estatales para que se le dé la droga recetada es poner en peligro la vida del enfermo”[137].
63. Posteriormente, la Sentencia C-313 de 2014[138] señaló que, los bienes y servicios de salud que deban proveerse (entre ellos los medicamentos) “no deben estar condicionados a dilaciones innecesarias, riesgosas o que agraven la condición del paciente, encontrándose asociado al tiempo, momento o instante de suministro del servicio requerido, marcando el umbral de vida o muerte de una persona”, e indicó que, los servicios y tecnologías en salud deben prestarse “sin dilaciones”[139]. Además, resaltó que los medicamentos, dispositivos e insumos médicos son elementos fundamentales en la sanación y prevención de las enfermedades y resultan esenciales para garantizar el derecho fundamental a la salud[140].
64. Finalmente, la Ley 1751 de 2015[141], dispone que los medicamentos son tecnologías necesarias para prevenir, curar y paliar la enfermedad, por lo que deben proporcionarse en forma completa, en condiciones de disponibilidad, accesibilidad, aceptabilidad y calidad[142] por lo que, la imposición de barreras en su dispensación puede tener consecuencias adversas en el tratamiento de los padecimientos del usuario. Por ello, esta disposición normativa señala que el Estado debe intervenir en el mercado de medicamentos, dispositivos médicos e insumos en salud con el fin de optimizar su utilización, evitar las inequidades en el acceso, asegurar la calidad de los mismos o en general cuando pueda derivarse una grave afectación de la prestación del servicio[143].
65. En consonancia con el anterior recuento normativo y jurisprudencial, la Sala advierte que el acceso efectivo a los medicamentos constituye un componente esencial del derecho a la salud, mediante el cual se protegen los derechos a la salud, la dignidad humana y en ocasiones hasta la vida de las personas. Pilares fundamentales del Estado Social de Derecho que rige nuestro país, dentro de los cuales se busca la efectividad de los principios y derechos de todos los ciudadanos[144].
La cadena de suministro de medicamentos
66. Ahora bien, para que los fármacos lleguen efectivamente a los pacientes, deben agotar la cadena de suministro, la cual empieza desde la importación de la materia prima para la fabricación (local) o del producto completo, pasa por la vigilancia que realiza el Invima[145] para garantizar que cumpla con los protocolos de seguridad y calidad. Posteriormente, los distribuidores (Gobierno, EPS, IPS o farmacias) compran los fármacos, quienes a su vez los llevan al consumidor final (paciente)[146].
(ii) La situación actual en Colombia en materia de medicamentos
67. En primera instancia resulta importante recordar que el PBS es el conjunto de servicios de salud que las EPS deben garantizar a todos los afiliados al SGSSS, bien sea en el Régimen Contributivo o en el Régimen Subsidiado. Dentro de este plan se encuentran los medicamentos, tecnologías y procedimientos financiados por la Unidad de Pago por Capitación y aquellos que no se pagan a través de esta prima.
68. Ahora, respecto del tema que se estudia, cabe recordar que los medicamentos PBS UPC, son aquellos que se sufragan con los recursos que el Estado entrega mediante una prima ex ante a las EPS para garantizar la atención integral de los afiliados. Por otra parte, los medicamentos PBS no UPC, son aquellos que se gestionan a través de las EPS, pero su financiación recae directamente sobre la Adres a través de los PM (Presupuestos Máximos).
69. La Sala encuentra que en la actualidad se presentan varias dificultades en el mercado farmacéutico que se originan en (i) su producción, (ii) continúa en su comercialización y (iii) avanza hasta la constitución de las reservas presupuestales que se tienen para garantizar el acceso y la oportunidad, como se demostrará a continuación:
70. Frente al primer punto, la Sala evidencia que el país enfrenta varias limitaciones estructurales y operativas que dificultan el abastecimiento y la capacidad para satisfacer la demanda local. Lo anterior, puesto que la fabricación depende en gran medida de materias primas y fármacos importados, lo que encarece la producción local y genera vulnerabilidad en la disponibilidad de medicamentos. Afirmación que encuentra respaldo en lo manifestado directamente por el Invima[147] y por la Andi, al afirmar que “Colombia tiene una balanza comercial deficitaria, con una participación de importaciones del 92 % frente al 8 % de las exportaciones en el total del comercio exterior de productos farmacéuticos”[148]. Situación que genera un mayor impacto en las moléculas y principios activos para tratar enfermedades crónicas[149].
71. Respecto al segundo aspecto, antes de comercializarse un producto, este debe contar con el registro sanitario emitido por el Invima. Así entonces, su importancia radica en varios aspectos clave en materia de medicamentos pues (i) otorga una garantía de seguridad, calidad y eficacia; (ii) realiza un control sanitario, toda vez que supervisa todo el ciclo de vida de los medicamentos; (iii) confiere una protección de salud pública; (iv) fomenta la confianza en el sistema de salud y, (v) facilita la comercialización[150].
72. Ahora bien, según lo manifestado por la autoridad sanitaria a 31 de marzo de 2025, la entidad evacuó 31.913 trámites y tenía 14.373 pendientes, esto es el 45.04 %. Lo anterior, pone en duda la priorización referida por el Ministerio de Salud, pues no es posible que con trámites pendientes de 2023 pueda hablarse de prelación, ya que no se ha avanzado como se esperaría. En suma, tampoco se demostró que todos aquellos trámites pendientes sean aquellas medicinas que no cumplen con los requisitos fijados en la Circular DG 1000-012 de 2023[151].
73. No obstante, la Sala advierte que dichos procedimientos están aplazados desde el 2023, sin que se encuentre una causa objetiva o razonable para ello, presentándose las mayores deficiencias en (i) la modificación automática técnica de medicamentos, (ii) la modificación de registros sanitarios, (iii) las renovaciones, (iv) los registros sanitarios nuevos y, (v) las modificaciones técnicas contenidas en el Decreto 334 de 2022[152].
74. Frente a lo anterior, la Sala evidencia que el represamiento de trámites administrativos por parte del Invima puede generar graves consecuencias para los titulares de registros sanitarios, enrostradas en (i) las demoras en la comercialización de los medicamentos, (ii) vencimientos de los registros sanitarios, (iii) pérdidas económicas y, (iv) retrasos en modificaciones necesarias. Pero más delicado aún es que ello afecta el acceso efectivo de los pacientes a sus tratamientos, puesto que, al no aprobarse un registro sanitario, una modificación o renovación, los medicamentos no pueden comercializarse, lo que de suyo trae que no puedan ser adquiridos o recibidos por los usuarios, lo que afecta la continuidad de los tratamientos a los que deben acceder los pacientes y su calidad de vida.
75. Con relación al tercer punto, relacionado con las reservas presupuestales[153], se debe advertir que el Gobierno cumple con un papel protagónico en el abastecimiento de medicamentos, toda vez que, aparte de ser el agente regulador del mercado en la materia, es el principal comprador de fármacos en el país bajo sus programas de salud y prevención social. Además, que, a través del Presupuesto General de la Nación, asigna al sector salud la partida presupuestal para su funcionamiento y define el valor de la UPC que le entrega a las EPS por cada afiliado al SGSSS, así como los Presupuestos Máximos, para financiar los servicios contemplados en el PBS[154].
76. Lo anterior permite concluir a la Sala que, la falla en cualquier eslabón de la cadena de suministro de medicamentos genera una serie de trastornos en el acceso para los usuarios. Entre ellas el desabastecimiento, que a su vez puede ocasionar interrupción en los tratamientos, así como saturación del sistema de salud por aumento en la demanda de citas médicas, tasas de hospitalización y mayor demanda del talento humano en salud para atender las consecuencias derivadas de la falta de fármacos[155]. Adicionalmente, se afecta la sostenibilidad financiera del SGSSS, pues se generan gastos adicionales derivados de las recaídas de los pacientes.
77. En ese punto, la Corte considera valioso recordar al MSPS la importancia de avanzar en acciones que permitan garantizar que las autoridades, prescriptores, pacientes y en general que los actores del sector salud, cuenten con información actualizada y real sobre los fármacos que se encuentran disponibles o de aquellos que presentan algún problema de abastecimiento. Lo anterior porque ello podría, entre otras cosas, (i) permitir encontrar a tiempo alternativas terapéuticas en los tratamientos de los usuarios y (ii) adoptar medidas inmediatas para la priorización de trámites. Lo que, en consecuencia, permitiría disminuir las barreras de acceso en torno a los medicamentos.
78. Además, la problemática de desabastecimiento también ha sido reconocida por el MSPS[156], donde expuso que “este no es un fenómeno nuevo y que, por el contrario, se viene presentando de tiempo atrás acentuándose durante la pandemia de Covid-19”.
Medicamentos con mayores dificultades de dispensación a los pacientes.
79. En este punto, es importante recordar lo dicho por el MSPS, el Invima, la Defensoría del Pueblo, las EPS, Asocajas y las diferentes asociaciones de pacientes, toda vez que la información suministrada con relación al desabastecimiento de medicamentos no encuentra un equilibrio lógico para la Sala. Esto es así, en tanto el MSPS y el Invima indicaron que los listados de medicamentos desabastecidos han tenido una tendencia a disminuir, así como aquella en riesgo, pues a febrero de 2025 solo eran nueve fármacos en tales circunstancias[157].
80. Por otra parte, las entidades y autoridad referida afirmaron que hay un número muy elevado y diferente de medicamentos con dificultades de dispensación (174)[158], cifra que supera ese primer número en un 1.933 %[159]. Además, se advierte que las mayores problemáticas se centran en los fármacos requeridos para el tratamiento de patologías graves, enfermedades raras, varios tipos de cáncer, epilepsias, diabetes, hipertensión, convulsiones, condiciones oculares, métodos anticonceptivos, problemas hormonales de crecimiento, antibióticos y anestésicos, lo que hace más delicada la situación[160].
81. Cabe afirmar que los inconvenientes en la dispensación cobran mayor importancia, toda vez que acarrean consecuencias graves que afectan directamente la salud pública, el funcionamiento del sistema de salud y los derechos de los pacientes, puesto que:
(i) Se presenta un deterioro de la salud de los usuarios: toda vez que hay un empeoramiento de las enfermedades crónicas, debido a la interrupción en los tratamientos, aumentan las complicaciones médicas y hospitalizaciones en aquellos casos que requieren de tratamientos continuos y urgentes[161].
(ii) Se eleva en muchos casos la carga económica para los pacientes y sus familias: frente a esto, se advierte que las personas destinan parte de sus ingresos en obtener medicamentos a través del canal comercial, a precios elevados, para satisfacer sus necesidades médicas y evitar interrupciones en sus tratamientos, así como empujarlos “a acceder a servicios complementarios de salud o consultas y exámenes de manera particular”[162]. Aspecto que también fue abordado por la Sala Especial en los autos 496 de 2022 y 607 de 2024[163], donde se analizó la asequibilidad económica, y precisó que el gasto de bolsillo, “debe entenderse como aquellos pagos que se ven obligados a realizar los hogares por su propia cuenta con el fin de acceder a servicios de salud”, el cual a su vez dependiendo de los gastos se clasifican en “catastróficos” o “empobrecedores”[164]. Recientemente, el Auto 1006 de 2025 señaló que las barreras de acceso “llevan a los pacientes a asumir el costo de lo ordenado para no afectar su estado de salud”[165].
(iii) Hay una sobrecarga del sistema de salud: que impacta negativamente tanto a los pacientes como a los profesionales de la salud, por cuanto a) aumenta la demanda de servicios de salud (urgencias, hospitalizaciones y consultas médicas no planificadas), b) se prolongan las estancias hospitalarias, pues la falta de tratamiento adecuado retrasa la recuperación y genera recaídas y c) aumenta la demanda del talento humano al tener que prestar servicios a un mayor número de usuarios. Situación que ha sido ampliamente expuesta en medios de comunicación y en diferentes misivas allegadas a la Corte[166], en las que se afirma que “existe una crisis humanitaria de la salud en Colombia” derivada de la vulneración masiva del derecho a la salud expresada en “más de 1.600.000 PQRD” radicadas por los pacientes, con relación a las barreras de acceso en la entrega de medicamentos y tratamientos [entre otros]”. Así como lo señaló ACHC, al afirmar que “en 32 instituciones hospitalarias, el 66 % reportó haber percibido un aumento en la demanda del servicio de urgencias “posiblemente asociado a la entrega de medicamentos”[167].
(iv) Aumenta la judicialización del derecho a la salud: los pacientes recurren a mecanismos judiciales para exigir la entrega de medicamentos, lo que implica congestión del sistema judicial. Afirmación que puede verificarse al revisar el tablero de estadística de la Corte[168], donde se evidencia que en el 2022 la pretensión de “entrega de medicamentos” era la 3.ª causal[169] con 38.538 tutelas (24.67 %), en el 2023 repitió el mismo puesto con 51.046 acciones constitucionales (25.82 %). No obstante, en 2024 se consolidó como la 2.ª con 79.702 tutelas (30.17 %) y de enero a julio de 2025, es la primera causa con 47.556 (38.9 %).
82. Lo anterior, refleja un incremento porcentual del 32.46 % entre 2022 y 2023 y un 106.81 % entre 2023 y 2024, sin dejar de lado que, aunque se ha superado por poco apenas el primer semestre del 2025, ya se alcanza el 59.67 % de las tutelas radicadas en el 2024. Datos que demuestran la gravedad del asunto que se analiza en esta oportunidad[170].
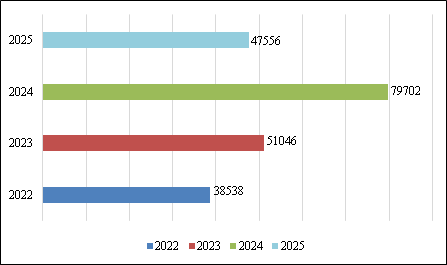
Imagen 1. Tutelas presentadas para acceder a medicamentos.
Elaboración propia. Datos: estadística de la Corte Constitucional
83. Ahora, respecto a los datos suministrados por las mismas EPS, son miles las quejas y solicitudes que radican los usuarios para obtener la dispensación de los medicamentos que requieren[171]. De ello dan cuenta los siguientes datos reportados entre el 1°. de enero de 2023 a 31 de marzo de 2025 en 18 de las 29 EPS que operan en el país.
|
EPS |
Núm. PQRS por medicamentos |
EPS |
Núm. PQRS por medicamentos |
|
|
Nueva EPS |
236.025 |
Salud Mía |
6.851 |
|
|
Compensar |
168.437 |
Comfenalco |
5.072 |
|
|
Mutual Ser |
60.889 |
Mallamás |
1.491 |
|
|
Coosalud |
44.923 |
AIC EPSI |
1.408 |
|
|
Sanitas |
42.911 |
Pijaos Salud |
1.310 |
|
|
Asmet Salud |
18.084 |
Anas Wayuu |
391 |
|
|
Savia Salud |
14.173 |
Comfachocó |
143 |
|
|
Cajacopi |
11.202 |
Dusakawi EPSI |
117 |
|
|
SOS |
9.202 |
Salud Bolívar |
37 |
|
|
Total: 622.666 |
||||
Tabla 5. PQRS radicadas ante las EPS por los usuarios por dificultades en la dispensación. Elaboración propia.
84. Lo anterior evidencia que la mayoría de quejas las presentan los usuarios de la Nueva EPS (37.91 %), Compensar (27.05 %), Mutual Ser (9.78 %), Coosalud (7.21 %) y Sanitas (6.89 %), de las cuales tres se encuentran bajo medida de intervención forzosa para administrar por parte de la Supersalud y suman el 52.01 % de la totalidad de las quejas reportadas Mientras que las de mejor comportamiento son Pijaos Salud (0.21 %), Anas Wayuu (0.06 %), Comfachocó y Dusakawi (0.02 %) y Salud Bolívar (0.01 %).
85. Así las cosas, encuentra la Sala que en la actualidad se presentan barreras de acceso a los medicamentos en el país. Ello por cuanto si bien existen medidas conducentes en materia de fármacos como: (i) el amplio marco normativo que regula su ingreso al mercado, su prescripción y entrega a los pacientes, (ii) la priorización de trámites al interior del Invima (que en la actualidad refleja represamiento), (iii) la importación de medicamentos y (iv) las mesas de trabajo interinstitucionales, no se advierten resultados que permitan evidenciar que se va a superar la problemática.
86. Lo anterior toda vez que (i) los trámites represados al interior del Invima retrasan la disponibilidad de nuevos medicamentos y la actualización de registros sanitarios, (ii) la ausencia de información real y actualizada impide que los actores del sistema emitan alertas sobre el desabastecimiento y propongan alternativas terapéuticas a tiempo para evitar complicaciones en la salud de los pacientes y una carga económica adicional al sistema. (iii) Debe disponerse del presupuesto suficiente que permita el adecuado funcionamiento del SGSSS, en especial en lo relativo a la capacidad para adquirir y distribuir medicamentos y (iv) se evidencian problemas de dispensación en el territorio nacional sobre 174 fármacos, aun cuando el MSPS y el Invima afirmaron sólo tener inconvenientes de desabastecimiento únicamente con nueve de ellos. Afirmación que se aleja, por mucho, de lo manifestado por la autoridad concernida y lo que se vive en los departamentos por los usuarios, pues la problemática se reafirma, en tanto que a 2025, es la causa más recurrente de acciones constitucionales y un elevado número de quejas[172].
87. Además, en esa misma línea, la Sala Especial resalta que el impacto del desabastecimiento de medicamentos en los usuarios del SGSSS trasciende, pues no solo constituye en una barrera que impide el acceso al tratamiento, sino que en algunos casos afecta las posibilidades de recuperación e incluso pone en riesgo la vida de los pacientes, lo que contraría los artículos 48[173] y 49 de la Constitución Política y los fines esenciales del Estado[174].
88. En suma, la falta de dispensación de fármacos trae consigo consecuencias trágicas, especialmente para pacientes con enfermedades crónicas, huérfanas o infecciones graves. Aunque no existen cifras oficiales que cuantifiquen directamente las muertes atribuibles a la falta de medicamentos, diversos informes e investigaciones adelantadas por la FGN[175] y asociaciones médicas o de pacientes[176], alertan sobre el impacto mortal de esta crisis hacen parte de una problemática que se repite día a día. Como evidencia de lo anterior, se conoció del (i) fallecimiento de dos personas trasplantadas por falta de medicamentos reportado por Pacientes Colombia[177], (ii) el informe de tres decesos de pacientes con cáncer señalado por Pacientes de Alto Costo[178], (iii) el caso de un paciente con diagnóstico de hipertensión y diabetes, quien según la comunicación de Gestarsalud, falleció por la no dispensación de los antihipertensivos formulados[179], y (iv) el señalamiento realizado por la Fundación Colombiana de Leucemia y Linfoma, quien advirtió el deceso de una paciente a la espera del medicamento prescrito por su médico tratante meses atrás[180].
89. Estas pérdidas reflejan el alto costo humano de la problemática y subrayan la necesidad de una mejor planificación y coordinación en el sistema de salud. Así mismo, dan cuenta de la urgencia de establecer medidas reales e inmediatas que permitan avanzar en la remoción de las barreras de acceso y garantizar que la entrega de medicamentos sea ágil, eficaz y oportuna, pues las adoptadas por el Gobierno han sido insuficientes.
(iii) El impacto del desfinanciamiento en los medicamentos
90. La Sala constata que el MSPS sostuvo que en la actualidad se tienen deudas con los laboratorios. Señaló que, con corte a noviembre de 2024, existía una cartera en mora aproximada de 4.4 billones de pesos. Igualmente, afirmó que “sobre este valor, algunos titulares informaron carteras [de más de] 5 años y de empresas en liquidación”. No obstante, la Sala advierte que no ofreció razones que sustentaran dicha deuda ni las demoras en los pagos correspondientes.
91. Por otra parte, a partir del decreto probatorio efectuado el 25 de abril de 2025, la Sala reunió datos sobre valores adeudados a 14 gestores farmacéuticos: Helpharma, Evedisa, Medicarte, Cohan, Cruz Verde, Disfarma, Todo Drogas, EnSalud, Colsubsidio, Audifarma, Medisfarma, Discolmets, Offimedicas y Pharmasan. Aunque el total de gestores en Colombia supera los 80[181], la revisión de estos 14 (17.5 %) casos constituye una muestra válida para advertir la existencia (o no) de un patrón de incumplimiento en los pagos. Al respecto, cada uno reportó una deuda con los siguientes valores, respectivamente:
|
Gestor farmacéutico |
Cartera adeudada |
|
Helpharma |
$ 152.748.215.296,00 |
|
Evedisa |
$ 113.703.022.267,00 |
|
Medicarte |
$ 243.991.340.110,00 |
|
Cohan |
$ 48.004.437.376,00 |
|
Cruz Verde |
$ 1.094.594.758.215,00 |
|
Disfarma |
$ 127.487.043.218,00 |
|
Todo Drogas |
$ 35.645.370.365,00 |
|
EnSalud |
$ 16.277.804.752,00 |
|
Colsubsidio |
$ 1.088.859.000.000,00 |
|
Audifarma |
$ 988.427.000.000,00 |
|
Medisfarma |
$ 24.712.630.523,00 |
|
Discolmets |
$ 82.783.274.935,00 |
|
Offimedicas |
$ 102.277.205.467,25 |
|
Pharmasan |
$ 61.380.623.676,00 |
|
Total: |
$ 4.180.891.726.200,25 |
Tabla 5. Cartera con los gestores farmacéuticos por las EPS. Datos suministrados por cada gestor. Elaboración propia.
92. Por un lado, la Sala advierte que, si bien estos montos se encuentran dentro del margen de los 4,4 billones de pesos referidos por el MSPS, se trata de una cifra significativa que no puede ser considerada menor o irrelevante. Sin embargo, se debe precisar que no se cuenta con el consolidado total de los pasivos reportables, porque dicho valor corresponde únicamente al reporte de 14 gestores, pero, aun así, ese monto fue suficiente para alcanzar el dato referido por la autoridad obligada, con base a la información disponible hasta la fecha. En todo caso, de los gestores faltantes se desconoce si en sus respectivas carteras existen o no valores de deuda[182].
93. Ahora, respecto de las entidades sobre las cuales se brindó información por parte del Ministerio de Salud, así como de aquellas que allegaron datos directamente a esta Sala, se tiene lo siguiente:
|
Titular |
Reporte Minsalud |
Reporte de la entidad |
|
Audifarma |
$1.290.411.040.018,667 |
$ 988.427.000.000 |
|
Cruz Verde |
$800.123.041.455,69 |
$ 1.094.594.758.215 |
|
Colsubsidio |
$503.579.606.350,70 |
$ 1.088.859.000.000 |
Tabla 6. Cuadro comparativo entre las deudas reportadas por el MSPS y los gestores farmacéuticos. Elaboración propia.
94. En el caso de Audifarma, se observa una disminución significativa entre el valor reportado inicialmente ($1.290.411.040.018,667) y el valor posterior ($988.427.000.000), lo cual podría interpretarse como un indicio de que se realizó un pago parcial. Sin embargo, para las otras dos entidades, la diferencia entre los montos reportados es considerablemente mayor y no refleja reducción alguna: en el caso de Droguerías y Farmacias Cruz Verde S.A.S, la diferencia asciende a $294.471.716.759,31 (36.80 %). En el caso de Colsubsidio, la discrepancia es mayor a saber $585.279.393.649,30 (incremento del 116.23 %), lo que refleja inconsistencias en los datos informados.
95. Hasta este punto, la Sala evidencia que la falta de pago oportuno por estos conceptos bloquea el acceso a los medicamentos por parte de los usuarios e impide su dispensación por los gestores farmacéuticos[183]. Lo anterior, derivado de la magnitud de los recursos involucrados, que podrían comprometer no solo la transparencia financiera del sistema, sino también la sostenibilidad operativa de los gestores. Por tal motivo, se solicitará que el rector de la política pública se pronuncie sobre las cantidades señaladas para encontrar el origen de las diferencias y un valor definitivo.
96. En concreto sobre el financiamiento de los servicios a que tienen derecho los habitantes del territorio nacional, mediante la Sentencia T-760 de 2008, se reconoció que “la capacidad del Sistema de Salud para garantizar el acceso a un servicio de salud depende de la posibilidad de financiarlo sin afectar la sostenibilidad del Sistema”[184]. Para este Tribunal “[la] disponibilidad de los recursos necesarios para asegurar la prestación de los servicios de salud supone la obligación de que tales recursos existan, no se asignen a fines distintos al de asegurar el goce efectivo del derecho a la salud y se destinen a la prestación cumplida y oportuna de los servicios requeridos por las personas. Esta última obligación implica pues, garantizar el adecuado flujo de los recursos, lo cual es necesario para asegurar que toda persona goce efectivamente del más alto nivel posible de salud, dadas las condiciones presupuestales, administrativas y estructurales existentes”[185]. Así, entonces, el goce efectivo del derecho a la salud comprende distintos escenarios constitucionales, entre los cuales se encuentra la prestación y el suministro de servicios y tecnologías en salud, la cual no es posible si el sistema de salud no cuenta con los recursos suficientes para sufragarlos[186].
97. En línea con lo previo, y evidenciando el volumen de la deuda, no puede pasarse por alto el tiempo de mora acumulado en el pago de las obligaciones. En algunos casos, el promedio de días de mora supera los dos años (804 días), situación que fue corroborada por Minsalud, quien afirmó que existen deudas que datan de más de cinco años. Lo cual resulta excesivo para una cartera de tal magnitud.
98. Este nivel de represamiento evidencia una grave situación financiera que, lejos de ser meramente contable, tiene un impacto directo en la operación de los gestores farmacéuticos, afectando el abastecimiento de medicamentos y la sostenibilidad del servicio. En consecuencia, la mora prolongada compromete de manera crítica el goce efectivo del derecho fundamental a la salud, al obstaculizar el acceso efectivo y oportuno a servicios médicos. Aunado a lo anterior, se resalta que, de lo allegado por los mismos gestores farmacéuticos, son las EPS las obligadas al pago, por lo que, prima facie, para la Sala ello evidencia que dichas entidades estarían enfrentando dificultades en sus carteras[187], como se retomará más adelante. A continuación, se relacionan la EPS con el mayor monto adeudado según el titular:
|
Gestor |
EPS |
Gestor |
EPS |
|
Helpharma |
Sura EPS |
EnSalud |
Emssanar EPS |
|
Evedisa |
Medimás EPS |
Colsubsidio |
Nueva EPS |
|
Medicarte |
Sura EPS |
Audifarma |
Nueva EPS |
|
Cohan |
Savia Salud |
Medisfarma |
Asmet Salud |
|
Cruz Verde |
Sanitas EPS |
Discolmets |
Nueva EPS |
|
Disfarma |
Nueva EPS |
Offimedicas |
Coosalud EPS |
|
Todo Drogas |
Coosalud EPS |
Pharmasan |
Sanitas EPS |
Tabla 7. Relación de la EPS que más adeuda a cada gestor. Datos suministrados por los gestores. Elaboración propia.
99. Del total de 14 gestores que informaron cuál EPS les adeuda el mayor monto, se observa que el 28.57 % señaló a la Nueva EPS como la principal deudora. Le siguen EPS Sura, Coosalud EPS y Sanitas cada una mencionada por el 14.29 % de los gestores. Por su parte, Medimás EPS, Savia Salud, Emssanar EPS y Asmet Salud fueron mencionadas individualmente por el 7,14 % de los gestores cada una. En esta concentración se destaca que algunas de las EPS señaladas como principales deudoras por los gestores farmacéuticos se encuentran actualmente bajo medida de intervención forzosa administrativa para administrar[188].
100. La Sala ha puesto de presente que dentro del grupo de EPS con mayor número de tutelas figuran justamente aquellas que han sido intervenidas, aun cuando el Gobierno asumió su control para mejorar la prestación de los servicios de salud[189]. Lo anterior evidencia que, pese a dicha intervención, persisten graves problemáticas estructurales que afectan la garantía efectiva del derecho a la salud, debido al incumplimiento de pagos y la alta demanda del mecanismo excepcional de tutela. En ese sentido, tal medida no ha sido suficiente para revertir los riesgos financieros ni asegurar el cumplimiento de las obligaciones contractuales con los actores del sistema. Lo anterior se comprueba si se tiene en cuenta que ACHC aseveró que “las EPS en su conjunto adeudan más de $ 15,2 billones de pesos, de las cuales, las EPS activas adeudan $ 13 billones de pesos aproximados, las EPS liquidas [sic] más de $ 2,3 billones de pesos y las EPS intervenidas más de 10 billones de pesos”.
101. Más allá de tratarse de cifras o balances financieros, esta crisis nos debe recordar que detrás de cada deuda no saldada y cada mora, hay millones de vidas que esperan atención, tratamientos que se postergan y profesionales de la salud que enfrentan limitaciones para cumplir con su labor. Aunque el dinero no es un tema menor, toda vez que es indispensable para garantizar insumos, medicamentos, tecnologías y talento humano, es urgente que las autoridades se humanicen de esta realidad. Solo así se podrán pensar medidas de política pública que no sean formales y que permitan realmente materializar un cambio en el sistema. No se trata solo de sanear cuentas: se trata de salvaguardar derechos fundamentales como la vida, la dignidad, la salud, entre otros.
102. Ahora bien, los Gestores Farmacéuticos comprenden cadenas de droguerías, cajas de compensación, establecimientos comerciales y operadores logísticos encargados de la dispensación ambulatoria de medicamentos y dispositivos médicos a los afiliados, por delegación de las EPS, IPS u otros actores del sistema de salud[190]. Es importante tener en cuenta que estos actores deben contar con una estructura financiera robusta, tal como lo exige el artículo 243[191] de la Ley 1955 de 2019[192], que hace parte del Plan Nacional de Desarrollo y subraya la necesidad de asegurar la sostenibilidad financiera de las entidades que operan dentro del SGSSS. En cumplimiento de dicha normativa, los gestores y operadores están obligados, entre otras, a mantener un patrimonio mínimo adecuado que respalde su capacidad operativa y les permita responder ante eventuales imprevistos financieros. Sin embargo, todo este equilibrio financiero resulta difícil de mantener si no se les cancelan oportunamente los valores derivados de sus gestiones, lo cual puede ocasionar fallas sistémicas en la prestación de servicios esenciales para la población, como viene ocurriendo y se ha documentado por los actores[193].
103. La Sala advierte que la Corte ha resaltado la crisis que atraviesa el sistema de salud desde varias perspectivas. En primer lugar, en el Auto 2049 de 2024, la Sala advirtió que el rector de la política pública no ha podido cumplir con el flujo de recursos y se determinó la necesidad de garantizar los dineros requeridos para financiar diferentes rubros al interior del sistema de salud, sobre todo ajustes en torno a los presupuestos máximos. A su turno, en el Auto 007 de 2025, la Corte declaró la insuficiencia de la UPC, porque, entre otras, los costos eran mayores que los ingresos, por lo que la cifra calculada no cubría todos los servicios PBS UPC, entre otros. También se consideró que una de las razones del retiro de las EPS en el país se relacionaba con la falta de sostenibilidad financiera del SGSSS. Ello en parte por la insuficiencia de la UPC reconocida, no solo durante las vigencias de 2023 y 2024, sino en años anteriores.
104. Por otra parte, el Auto 007 de 2025 reconoció una masiva preocupación por la sostenibilidad financiera del SGSSS y por los “miles de pacientes con enfermedades de alto costo, huérfanas, raras, entre otras, han visto afectados sus tratamientos poniendo en riesgo incluso su vida”[194]. En sentido similar, en la valoración efectuada al flujo de recursos del sistema, la Sala indicó que “es una realidad que el flujo de recursos en el sector no está siendo suficiente y, a su vez, desproporcionado de cara a la cantidad de servicios de salud prestados y a las necesidades de las personas[195]”. En dicha providencia, se resaltó que la deficiencia en el flujo de recursos y la crisis mencionada[196] repercute en algunas regiones, donde se han anunciado restricciones o cierres en la atención a usuarios de varias EPS, como consecuencia directa de retrasos en los pagos[197], como se advierte de lo manifestado por las Secretarías de Salud departamentales frente a los 98 cierres definitivos y 27 cierres temporales de gestores farmacéuticos en las regiones[198].
105. A lo anteriormente expuesto se suma que, en el año 2022, se aumentaron los principios activos financiados con la UPC, pasando de 498 a 1.059 (argumento que también relacionó el MSPS[199]) y en la actualidad a 1.132, así:
|
Servicios y tecnologías |
Res. 2841 de 2020 |
Res. 2292 de 2021 |
Res. 2808 de 2022 |
Res. 2366 de 2023 |
Res. 2718 de 2024 |
|
Medicamentos financiados con la UPC |
498 |
1.059 |
1.055 |
1.132 |
1.132 |
|
Medicamentos por subgrupos de referencia |
53 |
79 |
79 |
79 |
79 |
|
Medicamentos con criterio específico |
10 |
10 |
10 |
10 |
10 |
|
Medicamentos para programas especiales en salud pública |
38 |
38 |
54 |
56 |
56 |
|
Total |
599 |
1.186 |
1.198 |
1.277 |
1.277 |
Tabla 8. Elaboración propia. Información MSPS.
106. De lo anterior se concluye que, con ocasión a la Resolución 2292 de 2021, en el 2022 se incluyeron 561 fármacos al listado de “medicamentos financiados con la UPC” lo cual refleja un incremento del 112.65 %[200] y 26 medicamentos por subgrupos de referencia (+49.06 %). En cuanto, a las resoluciones 2808 de 2022, 2366 de 2023 y 2718 de 2024, se presentaron variaciones que no superaron el 3 % con relación a la vigencia inmediatamente anterior. Coberturas que también podrían advertir una problemática de financiamiento para cubrir la demanda y la necesidad de garantizar su suficiencia, toda vez que, si bien la Sala advierte como positiva la inclusión de dichas tecnologías, esto debe estar acompañado de un flujo de recursos que los respalde.
107. En muchas ocasiones se ha señalado que Minsalud como rector de la política pública en salud, tiene dentro de su misionalidad la garantía de la prestación de los servicios de salud[201]. Si bien no es el ejecutor directo de algunos recursos, le corresponde ejercer el seguimiento y acompañamiento integral a todos los agentes involucrados en la ejecución de las políticas públicas en salud. Por lo que, no puede desligarse de la responsabilidad de velar por el cumplimiento de sus objetivos, ni omitir su intervención ante la pasividad o inacción de otros actores.
108. En consecuencia, la Sala concluye que, si bien existen medidas conducentes en materia de la asignación de recursos para servicios sanitarios, existe una cartera entre los distintos actores del sistema, con especial afectación en los gestores farmacéuticos y las propias EPS. Situación que como ha quedado expuesta, impide el suministro de fármacos, lo que permite afirmar que la falta de flujo de recursos es la que limita la dispensación de medicamentos PBS, pues el mismo Minsalud y el Invima afirman que Colombia no tiene problemas de desabastecimiento, ya que los fármacos se encuentran en el mercado.
109. Por todo lo expuesto, la Corte considera necesario solicitar a la Procuraduría General de la Nación y la Contraloría General de la República, que realicen un monitoreo en el marco de sus competencias sobre el pago de la deuda existente en el sistema de salud, con la finalidad de garantizar el acceso a los medicamentos esenciales cubiertos por el PBS.
110. Así las cosas, los resultados advertidos no permitan evidenciar la superación de la problemática analizada. Con lo anterior, se ha transgredido la garantía del derecho fundamental a la salud -como derecho fundamental autónomo e irrenunciable[202]-, la dignidad humana, la vida, entre otros. Vulnerándose así los mandatos establecidos en los artículos 1.° y 2.° de la Constitución, que reconocen a Colombia como un Estado Social de Derecho fundado en el respeto de la dignidad humana que tiene, entre sus fines esenciales, garantizar la efectividad de los principios y derechos.
(iv) Nivel de cumplimiento
111. La Corte debe precisar que el propósito principal de la orden décima sexta es el acceso a los servicios de salud, dentro de los cuales se encuentra el acceso a los medicamentos. Partiendo de allí, concluye que hay lugar a decretar el nivel de cumplimiento bajo, de conformidad con lo establecido en el Auto 411 de 2015.
112. Lo anterior toda vez que, si bien se implementaron medidas conducentes para garantizar el acceso a los fármacos, como lo son (i) un marco normativo que regula el ingreso al mercado, la prescripción y entrega de medicamentos a los pacientes, (ii) la priorización de trámites al interior del Invima, (iii) las importaciones de moléculas y (iv) las mesas de trabajo interinstitucionales, no se acreditan resultados que permitan evidenciar que se vaya a superar la problemática, pues:
(i) Existe una cartera entre los distintos actores del sistema de salud, con especial afectación en los gestores farmacéuticos y las propias EPS, situación que impide el suministro de fármacos, pues la falta de flujo de recursos limita la dispensación de medicamentos PBS, lo cual va en línea con lo manifestado por el mismo Minsalud y el Invima quienes afirman que Colombia no tiene problemas de desabastecimiento, ya que los medicamentos se encuentran en el mercado.
(ii) De 2022 a julio de 2025, la no entrega, entrega incompleta o inoportunidad en entrega de medicamentos ha ido en aumento, así lo demuestra el incremento desmedido de acciones de amparo que fue del 32.46 % entre 2022 y 2023 y un 106.81 % entre 2023 y 2024, sin dejar de lado que, aunque se ha superado por poco apenas el primer semestre del 2025, ya se alcanza el 59.67 % de las cifras del año anterior.
(iii) Aunque en el país no hay desabastecimiento de medicamentos, se advierten problemas de dispensación en el territorio de 174 fármacos, impactando principalmente a los pacientes con patologías graves, como enfermedades raras o huérfanas, varios tipos de cáncer, epilepsias, diabetes, VIH, convulsiones, condiciones oculares, métodos anticonceptivos, problemas hormonales de crecimiento y antibióticos.
(iv) Los trámites represados al interior del Invima, constituyen una barrera de acceso a los fármacos toda vez que, retrasan la disponibilidad de ingreso de nuevas moléculas al mercado e impiden la actualización de registros sanitarios que se encuentran pendientes.
(v) La ausencia de información real y actualizada impide que los actores del sistema emitan alertas sobre la falta de disponibilidad de los medicamentos y propongan alternativas terapéuticas a tiempo para evitar complicaciones en la salud de los pacientes y una carga económica adicional al sistema.
113. Debido a lo anterior y para avanzar en el cumplimiento del componente de acceso a medicamentos de la orden décima sexta de la Sentencia T-760 de 2008, la Sala ordenará vincular al Instituto de Vigilancia de Medicamentos y Alimentos – Invima[203], por la importancia que tiene dicha entidad en la cadena de suministro de los fármacos. Así mismo, impartirá directrices a esa entidad, al Ministerio de Salud, la Procuraduría General de la Nación y la Contraloría General de la República.
En mérito de lo expuesto, la Sala Especial de Seguimiento a la Sentencia T-760 de 2008 de la Corte Constitucional, administrando justicia en nombre de la República y por autoridad de la ley,
III. RESUELVE
Primero. Declarar el nivel de cumplimiento bajo frente al componente acceso a los medicamentos en el marco del acceso a los servicios de salud del mandato décimo sexto de la Sentencia T-760 de 2008, por los motivos expuestos en la parte considerativa de esta providencia.
Segundo. Vincular al Instituto de Vigilancia de Medicamentos y Alimentos – Invima al cumplimiento del componente de acceso a los medicamentos, por la importancia que tiene dicha entidad en la cadena de suministro de los fármacos.
Tercero. Ordenar al Ministerio de Salud y Protección Social que:
(i) Cree un sistema unificado de información o adecúe el sistema de monitoreo de abastecimiento de medicamentos como una plataforma pública interoperable y en línea que consolide información del Sismed, Mipres, Invima, EPS, IPS, laboratorios y gestores farmacéuticos y las bases de datos que considere, con datos actualizados y de consulta ciudadana. Este sistema, deberá permitir realizar un seguimiento de las cantidades que se producen o importan de los fármacos que se encuentran en el mercado, para no llegar a la inexistencia de estas tecnologías e identificar sobrecostos en el SGSSS. Lo que deberá realizar en el término de seis meses y que deberá estar en funcionamiento en el mismo término (seis meses) contados a partir de la comunicación de esta providencia.
(ii) Informe a la Sala Especial las razones por las cuales, en los reportes de abastecimiento y desabastecimiento de medicamentos comunicó, a marzo de 2025, nueve fármacos en condición de “riesgo de desabastecimiento” o “desabastecidos”; mientras que se presentan dificultades de dispensación, según otras fuentes con 174 medicamentos. Lo que deberá remitir en un término de 60 días contados a partir de la notificación de esta providencia.
(iii) Indique a la Sala la relación de (a) los gestores farmacéuticos que en la actualidad tienen contrato de dispensación con las 29 EPS que operan en el país, (b) cuál es el monto de la cartera adeudada a cada uno de ellos, respecto de cada EPS y, (c) desde cuándo se presenta la mora. Además, deberá señalar el origen de las diferencias entre sus valores y los puestos de presente por los gestores. Para lo que contará con un término de 60 días contados a partir de la notificación de esta providencia.
Cuarto. Ordenar al Instituto Nacional de Vigilancia de Medicamentos y Alimentos que:
(i) Remita a la Corte un reporte semestral del número de registros sanitarios represados, priorizados y efectivamente tramitados por la entidad, para que pueda advertirse el avance frente a la situación actual administrativa que se presenta. Informe que deberá empezar a consolidarse desde el día siguiente de la comunicación de esta providencia y remitido a la Corte vencidos los seis meses siguientes. El reporte, deberá contener: (a) el estado global de represamiento, (b) la individualización de cada trámite respecto a cada medicamento, donde se especifique la fecha desde se encuentra pendiente, (c) los motivos del represamiento y de la priorización, y (c) el plan concreto de evacuación.
(ii) Remita a la Corte un reporte trimestral en el que especifique: (a) el nivel de abastecimiento en la nación y en las regiones, (b) los fármacos que deben monitorearse, (c) los que estén en riesgo de desabastecimiento, (d) los que estén desabastecidos, (e) no sean comercializados o (f) estén descontinuados.
Quinto. Ordenar a la Procuraduría General de la Nación y la Contraloría General de la República que, en el marco de sus competencias, monitoreen el pago de la deuda existente en el sistema de salud, con la finalidad de garantizar el acceso a los medicamentos esenciales cubiertos por el PBS. Actividad sobre la cual deberán remitir un informe a la Corte dentro de los seis meses siguientes a la notificación de esta providencia.
Sexto. Proceda la Secretaría General de esta Corporación a librar las comunicaciones correspondientes, acompañando copia integral de este auto.
Comuníquese, publíquese y cúmplase.
JOSE FERNANDO REYES CUARTAS
Magistrado
VLADIMIR FERNÁNDEZ ANDRADE
Magistrado
MIGUEL POLO ROSERO
Magistrado
ANDREA LILIANA ROMERO LOPEZ
Secretaria General
ANEXO I.
Componente de acceso a medicamentos.
Tabla 1. Listado de entidades, gestores farmacéuticos y grupos de apoyo al seguimiento que fueron llamados por la Sala mediante Auto de 25 de abril de 2025.
- Ministerio de Salud y Protección Social
- Superintendencia Nacional de Salud
- Entidades Territoriales de todo el país
- Agentes especiales interventores de las EPS (Asmet Salud EPS S.A.S., CAPRESOCA EPS, Coosalud, Emssanar E.S.S., EPS Sanitas, Famisanar, Nueva EPS, Servicio Occidental de Salud EPS SOS y Savia Salud EPS)
- Instituto Nacional de Vigilancia de Medicamentos y Alimentos
- Defensoría del Pueblo,
- Defensorías Regionales de (Amazonas, Antioquia, Arauca, Atlántico, Bajo Cauca Antioqueño, Bogotá, Bolívar, Boyacá, Caldas, Caquetá, Casanare, Cauca, Cesar, Chocó, Córdoba, Cundinamarca, Guainía, Guajira, Guaviare, Huila, Magdalena, Magdalena Medio, Meta, Nariño, Norte de Santander, Ocaña, Pacífico, Putumayo, Quindío, Risaralda, San Andrés, Providencia y Santa Catalina, Santander, Soacha, Sucre, Sur de Bolívar, Sur de Córdoba, Tolima, Urabá Darién, Valle del Cauca, Vaupés y Vichada)
- Procuraduría General de la Nación
- Procuradurías Regionales de (Amazonas, Antioquia, Arauca, Atlántico, Bajo Cauca Antioqueño, Bogotá, Bolívar, Boyacá, Caldas, Caquetá, Casanare, Cauca, Cesar, Chocó, Córdoba, Cundinamarca, Guainía, Guajira, Guaviare, Huila, Magdalena, Magdalena Medio, Meta, Nariño, Norte de Santander, Ocaña, Pacífico, Putumayo, Quindío, Risaralda, San Andrés, Providencia y Santa Catalina, Santander, Soacha, Sucre, Sur de Bolívar, Sur de Córdoba, Tolima, Urabá Darién, Valle del Cauca, Vaupés y Vichada)
- Federación Nacional de Personerías
- Fiscalía General de la Nación
- Entidades Promotoras de Salud (Coosalud EPS-S, Nueva EPS, Mutual Ser, Aliansalud EPS, Salud, Total EPS S.A., EPS Sanitas, EPS Sura, Famisanar, Servicio Occidental de Salud EPS SOS, Salud Mia, Comfenalco Valle, Compensar EPS, EPM - Empresas Públicas de Medellín, Fondo de Pasivo Social de Ferrocarriles, Nacionales de Colombia, Cajacopi Atlántico, Capresoca, Comfachocó, Comfaoriente, EPS Familiar de Colombia, Asmet Salud, Emssanar E.S.S., Capital Salud EPS-S, Savia Salud EPS, Dusakawi EPSI, Asociación Indígena del Cauca EPSI, Anas Wayuu EPSI, Mallamas EPSI, Pijaos Salud y Salud Bolívar EPS S.A.S)
- Acemi
- Gestarsalud
- Así Vamos en Salud
- Asocajas
- Cámara de Aseguramiento en Salud de la ANDI,
- ACESI
- ACHC
- Gestores farmacéuticos (Discolmedicas, Red-Medihos S.A.S, Droguería Farmart Ltda., Colsubsidio, Disfarma, Cruz Verde, Discolmets, COHAN, Pharmasan, Evedisa, Audifarma, Medisfarma, Inversiones Todo Drogas S.A.S., Ensalud Colombia S.A.S., Cafam, Offimedicas, Medicarte, Helpharm)
- Cámara Farmacéutica de la Andi,
- Afidro
- Asociación de Pacientes de Alto Costo
- Pacientes Colombia
- Fundación Retorno Vital,
- Federación Colombiana de Enfermedades Raras
- Fundación de Atención Integral de Enfermedades Huérfanas.
Tabla 2. Funciones y actores que intervienen en el mercado farmacéutico colombiano diferenciado por canal
|
Función |
Canal institucional |
Canal comercial |
|
|
|
Autorización de comercialización |
El INVIMA es la entidad que autoriza la comercialización de un medicamento en el Colombia. |
|
||
|
Disponibilidad de oferta de medicamentos en el país |
Los fabricantes e importadores se encargan de disponer y abastecer los medicamentos en el mercado. Definen las cantidades que dispondrán para cada canal y a quiénes venderán el producto. |
|||
|
Financiación |
Las EAPB administran los recursos públicos para la
financiación de los medicamentos. |
Gasto por cuenta del usuario |
||
|
Distribución en el territorio nacional |
Establecimientos farmacéuticos mayoristas (gestores,
operadores logísticos, distribuidores) se encargan de la distribución de los
medicamentos en el país. |
|||
|
Dispensación y entrega al paciente |
Gestor: entrega de medicamentos ambulatorios. |
Establecimientos farmacéuticos minoristas (droguerías). |
||
|
Regulación de la cadena |
El MSPS establece los lineamientos de política en materia de salud en Colombia y define el marco regulatorio para la organización y articulación del sistema, tales como: - Requisitos para el otorgamiento y seguimiento a las
autorizaciones de comercialización. |
El MSPS establece los requisitos y lineamientos para el otorgamiento de autorizaciones de comercialización, los requisitos para el funcionamiento de los establecimientos, y la implementación de la política de regulación de precios de medicamentos. |
||
Tabla 1. Datos Minsalud. Elaboración propia.
Tabla 3. Reporte de trámites represados al interior del Invima.
|
Trámites pendientes en Invima a 31 de marzo de 2025 |
||||||
|
Trámite |
1/11/2023 |
31/03/2025 |
% de ejecución |
Trámites nuevos a partir del 2/11/23 |
Cantidad |
|
|
Cantidad pendiente |
|
|||||
|
Autorización sanitaria uso de emergencia |
4 |
0 |
100 |
Actualización plan gestión del riesgo |
44 |
|
|
Autorización sin registro sanitario |
23 |
0 |
100 |
Autorización |
251 |
|
|
Autorizaciones de publicidad |
4642 |
0 |
100 |
Autorización sin registro sanitario |
2 |
|
|
Corrección resolución de protocolos |
20 |
0 |
100 |
Cancelación de registro sanitario |
122 |
|
|
Desglose de documentos |
1 |
0 |
100 |
Certificación con registro sanitario |
331 |
|
|
Enmiendas de protocolos |
78 |
0 |
100 |
Certificación sin registro sanitario |
2 |
|
|
Evaluación de protocolo de investigación farmacológica |
58 |
0 |
100 |
Desglose de documentos |
2 |
|
|
Evaluación procesos de protocolo - investigación clínica |
148 |
0 |
100 |
Estudio de evaluación farmacológica |
153 |
|
|
Importación de suministros para protocolos |
61 |
0 |
100 |
Inclusión plantas medicinales - ingredientes suplementos dietarios |
4 |
|
|
Inclusión plantas medicinales - ingredientes suplementos DIE |
40 |
0 |
100 |
Modificación automática legal medicamentos (334) |
440 |
|
|
Licencia de fabricación derivados del Cannabis |
6 |
0 |
100 |
Modificación automática legal medicamentos (843) |
3 |
|
|
Modificación licencia Cannabis |
21 |
0 |
100 |
Modificación automática técnica de medicamentos |
2 |
|
|
Protocolos biodisponibilidad - bioequivalencia |
13 |
0 |
100 |
Modificación de indicaciones |
2 |
|
|
Exclusión IVA |
492 |
0 |
100 |
Modificación de registro sanitario |
297 |
|
|
Cancelación de registro sanitario |
256 |
1 |
99,60 |
Modificación expedientes adicionales indicaciones |
142 |
|
|
Autorización |
396 |
2 |
99,50% |
Modificaciones a salas de comisión revisoras |
22 |
|
|
Certificación sin registro sanitario |
118 |
1 |
99,20 |
Modificaciones de evaluación legal |
46 |
|
|
Modificación automática legal medicamentos (843) |
616 |
7 |
98,90 |
Modificaciones técnicas Decreto 334 DMPB |
3688 |
|
|
Certificación con registro sanitario |
825 |
10 |
98,80 |
Protocolos biodisponibilidad - bioequivalencia |
1 |
|
|
Modificación automática técnica de medicamentos |
1308 |
55 |
95,80 |
Registro sanitario nuevo |
1120 |
|
|
Renovaciones automáticas |
555 |
67 |
87,90 |
Renovación |
190 |
|
|
Modificación de registro sanitario |
4342 |
1009 |
76,80% |
Renovaciones automáticas DMPB (Decreto 334) |
10 |
|
|
Renovación |
2852 |
675 |
76,30 |
Renovaciones automáticas (DMPB) |
2 |
|
|
Modificaciones a salas de comisión revisora |
1262 |
348 |
72,40 |
Revisión de oficio |
516 |
|
|
Estudio de evaluación farmacológica |
96 |
29 |
69,80 |
Solicitud de corrección de resolución |
965 |
|
|
Modificación expedientes adicionales indicaciones |
506 |
162 |
68 |
Exclusión IVA |
151 |
|
|
Solicitud de corrección resolución |
1794 |
669 |
62,70 |
Total |
8508 |
|
|
Modificación de indicaciones |
152 |
58 |
61,80 |
|
||
|
Modificaciones de evaluación legal |
121 |
47 |
61,20 |
|
||
|
Registro sanitario nuevo |
4544 |
2245 |
50,60 |
|
||
|
Revisión de oficio |
699 |
480 |
31,30 |
|
||
|
Total |
26049 |
5865 |
77,50 |
|
||
Tabla 2. Datos suministrados por el Invima. Elaboración propia.
Tabla 4. Medicamentos con mayores dificultades de suministro en el país y problemáticas regionales.
|
Departamento |
Medicamentos |
Problemática regional |
|
Antioquia |
Bomba de insulina, imatinib, Apixaban, Sitagliptina, Betaloc, Levotiroxina, Irbesartan, Metoprolol, Dulaglutida, Linagliptina, Insulina, Enoxaparina, Ocrelizumab, Rituximab, Carvedilol, Latanoprost, Timolol, Quetiapina, Fexofenadina, Seretide. |
- Falta de pago de EPS a IPS y gestores farmacéuticos. - Desabastecimiento general y escasez de puntos de dispensación. - Obstáculos administrativos para autorizaciones. - Retrasos por parte del Adres. |
|
Arauca |
Suplementos nutricionales (pediátricos y bariátricos), Ácido Valproico, Medicamentos de Quimioterapia, Apalutamida, Amlodipino +Valsartán. |
- Escasez y desabastecimiento de medicamentos. - Entregas inoportunas. - Desfinanciamiento del sistema de salud. |
|
Atlántico |
Insulina, Losartán, Letrozol, Isavuconazol, Pediasure, Empagliflozina, Pantoprazol, Levotiroxina, Antirretrovirales, Trastuzumab, Tamoxifeno, Ácido Valproico, Sertralina, Alprazolam. |
- Retrasos en la gestión de EPS intervenidas. - Red de distribución insuficiente, especialmente rural. - Fallas contractuales entre EPS e IPS/farmacias. - Desactualización de sistemas de información. - Descoordinación entre actores del sistema. |
|
Caldas |
Medicamentos para diabetes, enfermedades cardiovasculares, cáncer, enfermedades de la piel, osteoporosis y trasplantes. |
- Inventarios insuficientes por parte de los gestores farmacéuticos. - Alta cartera morosa impide compras a laboratorios. |
|
Caquetá |
Valsartán, Amlodipino, Enalapril, Insulina glargina, Losartán, Sitagliptina, Metformina + Dapagliflozina, Eritropoyetina, Latanoprost, Dorzolamida, pañales, colostomía, sillas de rueda, tirillas, lancetas. |
- Falta de inventario en farmacias. - Suspensión por falta de pago EPS–IPS. - Terminación de contratos de suministro.
|
|
Casanare |
Insulina glargina, Dapagliflozina, Sitagliptina + Metformina, Apalutamida, Clopidogrel, Prednisolona, Salbutamol, Risperidona, Eculizumab, Lorazepam, Botox, Pramipexol, Levodopa–Carbidopa. |
- Desabastecimiento. - Contratación con farmacias sin capacidad de respuesta. - Altos costos y medicamentos descontinuados. |
|
Cauca |
Eculizumab, Insulina, Metformina, Ensure, Palivizumab, Sertralina, Olanzapina. |
- Incumplimientos de pago de EPS a farmacias. - Retrasos por cambios de operadores y codificaciones. |
|
Chocó |
Losartán, Amlodipino, Valsartán, Metformina, Quetiapina, Rosuvastatina, Linagliptina, Vildagliptina, Pantoprazol. |
- Desabastecimiento frecuente. - Débil control de EPS a sus prestadores. - Red deficiente y falta de reembolsos o alternativas. |
|
Córdoba |
Insulina, Metformina, Losartán, Clonazepam, Sertralina, Risperidona, Adalimumab, Etanercept, Ácido Valproico, Capecitabina, Trastuzumab. |
- Desabastecimiento en zonas rurales. - Procesos administrativos ineficientes. - Inestabilidad por intervenciones en EPS. |
|
Cundinamarca |
Alectinib, Dapagliflozina, Fenitoína, Insulina Glargina, Enalapril, Lorazepam, Urbadan, Valsartán + Amlodipino, Ensure. |
- Cartera morosa impide contratación con IPS y droguerías. - Territorio rural disperso dificulta instalación de dispensarios. - Alto costo y escasa disponibilidad de medicamentos de alto costo. |
|
Guainía |
Suplemento Nutrisone; Latas de Prowhey Oncare Plus Tarro 415gr, Linabliptina+Metformina 2,5 + 1000mg C-60 Tableta; Linabliptina+Metformina 2,5 + 1000mg C-60 Tableta; Losartán. |
- No disponibilidad de stock por parte de las farmacias contratadas por las EPS. - No disposición por parte del operador o farmacia para el cumplimiento de la entrega total de las fórmulas médicas a los peticionarios. - No prioridad para pacientes de la zona rural dispersa. |
|
Guaviare |
Valsartán + Hidroclorotiazida, Amlodipino, Insulina Glargina, Empagliflozina/Metformina, Tiras de Glucosa. |
- Vencimiento de órdenes médicas por entregas parciales. - Congestión tras cambio de operador de medicamentos. - Problemas financieros del sistema. |
|
Huila |
Medicamentos para diabetes, tiroides, cáncer y cardiovasculares |
- Desabastecimiento por baja producción. - Descontinuación de medicamentos. - Falta de contratación de distribuidores. |
|
Magdalena |
Levodopa +Carbidopa 250mg + 25mg; Olanzapina 5mg- Sertralina 100mg- Irbesartan 150mg - Lactulosa 66.7 Sol.Oral - Rivastigmina 18mg- Acido Valproico 500mg; Metimazol 5mg Tab- Hidroxime; Tiamina 300mg-; Metformina Clorhidrato Atorvastatina 40mg- Espironolactona 25mg - Enalapril Maleato 20mg- Carvelidol 25mg; Tamsulosina 0.4mg; Imatinib 400mg Tab.; Letrozol 2.5mg Tab.; Besilato De Amlodipina / Pantoprazol Sodico 40mg; Carbamazepina 200mg Tab.; Acido Valproico 5g Sol. Oral; Carodopa-Levodopa25/250mg Tab.; Simeticona/ Trimebutina 120/200- Diclofenaco Sodico 1 Gel Top. - Butilbromuro De Hioscina 10m- Clorfeniramina Maleato 2mg Sol.; Ibersartán + Hidroclorotiazida300/25mg Tab. |
- Falta de inventario y alta demanda. - Demoras en logística y distribución.
|
|
Meta |
Morfina, Rituximab, Levetiracetam, Ácido Valproico, Metoclopramida, Amlodipino + Valsartán, Metformina, Levotiroxina, Aflibercept. |
- Desabastecimiento. - Falta de pago oportuno de EPS a proveedores. |
|
Norte de Santander |
Empagliflozina, Semaglutida, Sitagliptina + Metformina, Insulina Glargina, Tamoxifeno, Trikafta, Apixabán, Dabigatrán, Enoxaparina, Warfarina, Denosumab, Janumed, Insulina Glulisina, bombas de insulina, Jardiance; Carbamazepina, Ácido Valproico y Epamín, Quetiapina, Respirodona, Tamoxifeno Metroprolol Tartrato, Valsartán, Desloratadina + Montelukast; Levotiroxina; Tamsulosina. |
- Desabastecimiento generalizado reportado tanto por usuarios como por prestadores.
|
|
Putumayo |
Ácido valproico, Alprazolam, Amoxicilina + Ácido Clavulánico, Atorvastatina, Amitriptilina, Aripiprazol. |
- Desfinanciamiento del sistema. - Restricciones contractuales y desinformación al usuario. - Escasez de medicamentos y demoras en entrega, especialmente alto costo. |
|
Quindío |
Metformina, Insulina, Jardiance (empaglifozina), Tiras reactivas de glucosa, Memantina, Losartan, Valsartan, Omeprazol, Atorvastatina, Rosuvastatina, Sonda Gastrostomía, Sonda Foley, Pañales para adultos, suplementos Alimenticios, Carbamazepina, Ácido Valproico. |
- Trámites administrativos y contratación deficiente. - Red de dispensarios insuficiente. - Falta de pago de EPS a gestores farmacéuticos. |
|
Risaralda |
Insulina, antihipertensivos, Tacrolimus, Everolimus, Pregabalina, Acetaminofén + Codeína, Valcote. |
- Problemas estructurales de la Ley 100 (falta de pagos oportunos). - Falta de liquidez de EPS y ausencia de inyección de recursos por parte del Estado. |
|
Santander |
Palivizumab inyectable 100 mg, Natalizumab 300 Mg, Hialuronato de Sodio 1mg+Condroitina 1.8 Mg Solución Oftalmológica, Metoprolol de 100mg, Divalproato de Sodio, Acetaminofén + Cafeína 500 + 65mg Tabletas, Ácido Acetilsalicílico (Asa) Tabletas, Denosumab 60mg Solución Inyectable, Ofatumumab Solución Inyectable, Adalimumab 40mg/0.4ml Eq.A 100mg/Ml Solución Inyectable, Mesalazina 3g, Osimertinib 80 Mg, Ustekinumab de 45 Miligramos, Metrotetrexate Ampolla de 20 Miligramos, Alquitrán de Ulla al 4 %, Letrosol 2.5 Calcio Citrato de 1500mg, Vitamina D3 200 U, Orlistat 120 Mg, Atorvastatina/Ezetimiba 40/10, Hidroxido Aluminio Susp, Calcitrol Tab 0.5, Dapaglifozina Tab 10, Eritropoyetina Amp 4000 Ui, Golimumab 50/0.5 Mg/Ml (100mg/Ml), Dasatinib 50 Mg, Itraconazol 10 Mg/Ml Fco, Denosumab. |
- Escasez de los medicamentos en las IPS. - Falta de pago de la EPS hacia las IPS. - Vencimiento contratos con las IPS. - Falta de auditorías por autoridad competente a los convenios con IPS y sus vigencias que permita garantizar efectiva prestación de los servicios en salud.
|
|
Sucre |
Pañales desechables de incontinencia todas las tallas, fluorometalona solución oftálmica 1mg/5 ML, Polietilenglicol 400 (macrogol)/propilenglicol solución oftálmica 4+3mg/ML 10ml Dorzolamida/timodol (sin preservantes) solución oftálmica 20+5 MG/ML / 5ml Kit bomba de insulina 780 G. Uni, Sensor de glucosa freestyle libre flash uni, Eritroproyetina humana recombinante (incluye diluyente) polvo liofonizado para reconstituir a solución Iny 4000UI, Danazol tabletas 200 MG, Dutasterina cápsulas 0.5 mg, Amoxicilina, Clavulanato de potasio 1g recubierta de 875+125 mg, Betametasona fosfato/acetato solución inyectable 3+3 mg/ 1 ml; Metoprorol Tartaro tabletas 100 mg, Clorfeniramina jarabe 2 ml/5 ml, Oximetazolina solución nasal 0.01% 15 ml. Beclometasona bucal solución para inhalación 50mcg /dosis Clavelidol 6.25 mg, Ibersartan 150 mg, Losartán, Enalapril, Fluoxetina 50mg, Vitamina D, Triamcinolona, Acetonida suspensión inyectable 10 mg/ml/ 5ml, Calcio, Calcio 600mg y vitamina D 400ul, Bencidamina nasal spray bucal 0.15% / 120ml, Fexofenadina (suspensión, tableta o cápsula), Mometasona solución nasal, Montelukast de 4mg, Levotiroxina de 75mg, 125 gm, 25mg Apixaban de 5mg, Pregabalina 75mg y 25mg, Butasterida + tamsulosina capsula 05mg + 0.4mg. |
- Fallas en afiliación y cobertura. - EPS no garantizan disponibilidad ni entrega oportuna. - Casos reiterados de acumulación de fórmulas sin entrega.
|
|
Tolima |
Levotiroxina, Metformina, Sitagliptina, Empagliflozina, Systane, Acetaminofén, Jardiance, Rosuvastatina, Atorvastatina, Pañales. |
No reportó. |
|
Vichada |
Empagliflozina (más frecuente), insulina, pregabalina, losartán, metoprolol, rituximab |
No reportó. |
Tabla 3. Datos suministrados por la Defensoría del Pueblo- Defensorías Regionales. Elaboración propia.
Tabla 5. Consolidado de medicamentos con mayores dificultades de suministro en el territorio nacional.
|
Núm. |
Medicamento |
Uso |
Núm. |
Medicamento |
Uso |
|
1 |
Abemaciclib |
Cáncer |
88 |
Kit bomba de insulina 780 G. Uni |
Diabetes |
|
2 |
Acetaminofén |
Analgésico |
89 |
Lactulosa 66.7 Sol.Oral - |
Laxante |
|
3 |
Acetaminofén + Cafeína 500 + 65mg Tabletas |
Analgésico |
90 |
Lancetas |
Diabetes |
|
4 |
Acetaminofén + Codeína |
Analgésico |
91 |
Latanoprost |
Oculares |
|
5 |
Acetonida suspensión inyectable 10 mg/ml/ 5ml |
Corticoide |
92 |
Latas de Prowhey Oncare Plus Tarro 415gr |
Nutricional |
|
6 |
Ácido Acetilsalicílico (Asa) Tabletas |
Analgésico |
93 |
Letrosol 2.5 Calcio Citrato de 1500mg |
Cáncer |
|
7 |
Acido Valproico 5g Sol. Oral |
Convulsiones |
94 |
Letrozol 2.5mg Tab. |
Cáncer |
|
8 |
Ácido Valproico + Epamín |
Convulsiones |
95 |
Levetiracetam |
Anticonvulsivo |
|
9 |
Adalimumab 40mg/0.4ml Eq.A 100mg/Ml Solución Inyectable |
Antiinflamatorio |
96 |
Levodopa–Carbidopa. |
Parkinson |
|
10 |
Aflibercept. |
Oculares |
97 |
Levotiroxina |
Hipotiroidismo |
|
11 |
Alectinib |
Cáncer |
98 |
Levotiroxina de 25mg |
Hipotiroidismo |
|
12 |
Alprazolam |
Ansiedad |
99 |
Levotiroxina de 125 mg |
Hipotiroidismo |
|
13 |
Alquitrán de Ulla al 4 % |
Piel |
100 |
Levotiroxina de 75mg |
Hipotiroidismo |
|
14 |
Amitriptilina |
Antidepresivo |
101 |
Linabliptina+Metformina 25 + 1000mg C-60 Tableta |
Diabetes |
|
15 |
Amlodipino |
Antihipertensivo |
102 |
Linagliptina |
Diabetes |
|
16 |
Amlodipino + Valsartán |
Antihipertensivo |
103 |
Lorazepam |
Anticonvulsivo |
|
17 |
Amoxicilina |
Antibiótico |
104 |
Losartán |
Antihipertensivo |
|
18 |
Amoxicilina + Ácido Clavulánico |
Antibiótico |
105 |
Medicamentos para el cáncer |
Cáncer |
|
19 |
Antihipertensivos |
|
106 |
Medicamentos de Quimioterapia |
Cáncer |
|
20 |
Antirretrovirales |
|
107 |
Memantina |
Alzheimer |
|
21 |
Apalutamida |
Cáncer |
108 |
Mesalazina 3g |
Úlceras |
|
22 |
Apixaban de 5mg |
Anticoagulante |
109 |
Metformina |
Diabetes |
|
23 |
Aripiprazol |
Esquizofrenia |
110 |
Metformina + Dapagliflozina |
Diabetes |
|
24 |
Atorvastatina |
Colesterol |
111 |
Metformina Clorhidrato Atorvastatina 40mg- |
Diabetes |
|
25 |
Beclometasona bucal solución para inhalación 50mcg /dosis Clavelidol 6.25 mg |
Corticoide |
112 |
Metimazol 5mg Tab- |
Hipertiroidismo |
|
26 |
Bencidamina nasal spray bucal 0.15% / 120ml |
Analgésico |
113 |
Metoclopramida |
Vómito/ Cáncer |
|
27 |
Besilato de Amlodipina |
Antihipertensivo |
114 |
Metoprolol de 100mg |
Antihipertensivo |
|
28 |
Betaloc |
Antihipertensivo |
115 |
Metrotetrexate Ampolla de 20 Miligramos |
Cáncer |
|
29 |
Betametasona fosfato/acetato solución inyectable 3+3 mg/ 1 ml; Metoprorol Tartaro tabletas 100 mg |
Antiinflamatorio |
116 |
Mometasona solución nasal |
Antiinflamatorio |
|
30 |
Bomba de insulina |
Diabetes |
117 |
Montelukast de 4mg |
Asma |
|
31 |
Botox |
Bloqueador muscular |
118 |
Morfina |
Analgésico opioide |
|
32 |
Butasterida + tamsulosina capsula 05mg + 0.4mg. |
|
119 |
Natalizumab 300 Mg |
Esclerosis Múltiple |
|
33 |
Butilbromuro de Hioscina 10mg |
Antiespasmódico |
120 |
Ocrelizumab |
Esclerosis múltiple |
|
34 |
Calcio |
Suplemento |
121 |
Ofatumumab Solución Inyectable |
Anticuerpos |
|
35 |
Calcio 600mg y Vitamina D 400ul |
Suplemento |
122 |
Olanzapina 5mg- |
Esquizofrenia |
|
36 |
Calcitriol Tab 0.5 |
Suplemento |
123 |
Omeprazol |
Acidez estomacal |
|
37 |
Capecitabina |
Cáncer |
124 |
Orlistat 120 Mg |
Obesidad |
|
38 |
Carbamazepina 200mg Tab. |
Anticonvulsivo |
125 |
Osimertinib 80 Mg |
Cáncer |
|
39 |
Medicamentos Cardiovasculares |
|
126 |
Medicamentos para la osteoporosis |
|
|
40 |
Carodopa-Levodopa25/250mg Tab. |
Sistema nervioso |
127 |
Medicamentos para trasplantes |
|
|
41 |
Carvedilol 25mg |
Insuficiencia cardiaca |
128 |
Oximetazolina solución nasal 0.01% 15 ml. |
Descongestivo |
|
42 |
Clavulanato de potasio 1g recubierta de 875+125 mg |
Infecciones bacterianas |
129 |
Olanzapina 10 mg |
Esquizofrenia |
|
43 |
Clonazepam |
Anticonvulsivo |
130 |
Orlistat - 180mg- tableta |
Obesidad |
|
44 |
Clopidogrel |
Antiagregante plaquetario |
131 |
Ozempic |
Obesidad |
|
45 |
Clorfeniramina jarabe 2 ml/5 ml |
Alergénico |
132 |
Pantoprazol 20 mg tableta |
Reflujo |
|
46 |
Clorfeniramina Maleato 2mg Sol. |
Alergénico |
133 |
Pañales desechables (todos los tamaños) |
|
|
47 |
Dabigatrán |
Trombosis venosa |
134 |
Polietilenglicol 400 |
Laxante |
|
48 |
Danazol tabletas 200 MG |
Hormonas |
135 |
Propilenglicol solución oftálmica 10 mL |
Oculares |
|
49 |
Dapaglifozina Tab 10 |
Diabetes |
136 |
Prednisolona 5 mg |
Corticoesteroide |
|
50 |
Dasatinib 50 Mg |
Leucemia |
137 |
Prednisolona tableta 5 mg |
Corticoesteroide |
|
51 |
Denosumab 60mg Solución Inyectable |
Cáncer |
138 |
Pregabalina 75 mg |
Anticonvulsivo |
|
52 |
Desloratadina + Montelukast; |
Antihistamínico |
139 |
Pregabalina tableta o cápsula 300 mg |
Anticonvulsivo |
|
53 |
Diclofenaco Sódico Gel Top. - |
Antiinflamatorio |
140 |
Quetiapina - 50mg- |
Esquizofrenia |
|
54 |
Divalproato de Sodio |
Trastorno bipolar |
141 |
Rivaroxaban 20 mg tableta |
Anticoagulante |
|
55 |
Dorzolamida |
Ocular |
142 |
Rosuvastatina 20 mg tableta |
Colesterol |
|
56 |
Dorzolamida/timodol (sin preservantes) solución oftálmica 20+5 MG/ML / 5ml |
Ocular |
143 |
Rosuvastatina 40 mg tableta |
Colesterol |
|
57 |
Dulaglutida |
Diabetes |
144 |
Rosuvastatina calcica + ezetimibe (40+10) mg |
Colesterol |
|
58 |
Dutasterina cápsulas 0.5 mg |
Hiperplasia de próstata |
145 |
Ruxolitinib |
Cáncer |
|
59 |
Eculizumab |
Anticuerpo |
146 |
Sacubitril + Valsartan (24,3 + 25,7) mg |
Insuficiencia cardiaca |
|
60 |
Empagliflozina |
Diabetes |
147 |
Sacubitrilo + Valsatrán 50 mg tableta |
Insuficiencia cardiaca |
|
61 |
Empagliflozina/Metformina |
Diabetes |
148 |
Safinamida 100 mg |
Parkinson |
|
62 |
Enalapril |
Antihipertensivo |
149 |
Semaglutida 4 mg/3ml |
Diabetes |
|
63 |
Enalapril Maleato 20mg- |
Antihipertensivo |
150 |
Sertralina |
Antidepresivo |
|
64 |
Medicamentos para enfermedades de la piel |
|
151 |
Sevelamer Clorhidrato 800 mg gragea |
Enfermedad renal |
|
65 |
Enoxaparina |
Anticoagulante |
152 |
Silimarina 150 mg |
Modulador de enzimas |
|
66 |
Ensure |
|
153 |
Sirolimus |
Trasplantes |
|
67 |
Eritropoyetina Amp 4000 Ui |
Hormona |
154 |
Sucralfato |
Úlceras gástricas |
|
68 |
Espironolactona 25mg |
Diurético |
155 |
Sulfametoxazol + trimetropim 800 mg tableta |
Antibacteriano |
|
69 |
Etanercept |
Cáncer |
156 |
Tacrolimus XL |
Trasplantes |
|
70 |
Everolimus |
Trasplantes |
157 |
Tamsulosina + Dutasterida (0.4+0.5) mg cápsula |
Próstata |
|
71 |
Fenitoína |
Anticonvulsivo |
158 |
Tamsulosina 0,4 mg |
Próstata |
|
72 |
Fexofenadina (suspensión) |
Antialérgico |
159 |
Tira reactiva para glucometría |
Diabetes |
|
73 |
Fexofenadina Tabletas |
Antialérgico |
160 |
Tizanidina 2 mg |
Espasticidad muscular |
|
74 |
fluorometalona solución oftálmica 1mg/5 ML |
Ocular |
161 |
Topiramato |
Anticonvulsivo |
|
75 |
Fluoxetina 50mg |
Antidepresivo |
162 |
Trazodona |
Antidepresivo |
|
76 |
Golimumab 50/0.5 Mg/Ml (100mg/Ml) |
Anticuerpos |
163 |
Trimebutina - 300mg- tableta |
Antiespasmódico |
|
77 |
Hialuronato de Sodio 1mg+Condroitina 1.8 Mg Solución Oftalmológica |
Ocular |
164 |
Trimebutina + Simeticona (200+120) mg tableta |
Antiespasmódico |
|
78 |
Hidroxido Aluminio Suspensión |
Antiácido |
165 |
Umeclidinio + Vinaterol + 62,5/25 mcg |
EPOC, dificultad respiratoria |
|
79 |
Ibersartán + Hidroclorotiazida300/25mg Tab. |
Antihipertensivo |
166 |
Valsartan 160 mg tableta |
Antihipertensivo |
|
80 |
Ibersartan 150 mg |
Antihipertensivo |
167 |
Venetoclax |
Cáncer |
|
81 |
Imatinib 400mg Tab. |
Cáncer |
168 |
Vildagliptina / Metformina Clorhidrato 50+100 mg |
Diabetes |
|
82 |
Insulina glargina |
Diabetes |
169 |
Vildagliptina / Metformina clorhidrato tableta recubierta 50 + 1000 mg |
Diabetes |
|
83 |
Insulina Glulisina |
Diabetes |
170 |
Vismodegib |
Cáncer |
|
84 |
Isavuconazol |
Antifúngico |
171 |
Vitamina D3 2000 UI tableta o cápsula |
Suplemento |
|
85 |
Itraconazol 10 Mg/Ml Fco |
Antifúngico |
172 |
Vitamina D3 5.000 UI Cápsula |
Suplemento |
|
86 |
Janumed |
Diabetes |
173 |
Vitamina D3 tableta o cápsula 2000 UI |
Suplemento |
|
87 |
Jardiance (empaglifozina) |
Diabetes |
174 |
Vitamina E |
Suplemento |
Tabla 4. Datos suministrados por la Defensoría del Pueblo – Defensorías Regionales. Elaboración propia.
Tabla 6. Acciones disciplinarias o investigativas por medicamentos adelantadas por las Procuradurías Regionales
|
Amazonas |
No se han iniciado investigaciones por las crisis de acceso a servicios y tecnologías en salud, ni para identificar focos de corrupción, ni sobre los servicios de salud, ni la crisis de acceso a los medicamentos |
|
Arauca |
No se han adelantado investigaciones en temas de acceso de medicamentos. Frente los focos de malversación y corrupción iniciaron una mesa de trabajo con la Nueva EPS, Sanitas EPS y Coosalud EPS. |
|
Boyacá |
No se han adelantado investigaciones |
|
Caquetá |
Se inició una investigación contra la representante legal suplente de la Nueva EPS. Además, se recibieron 13 quejas que fueron remitidas a la Procuraduría Delegada de Instrucción. Requirió a las EAPB para que se adelanten gestiones tendientes a subsanar las observaciones presentadas por la ciudadanía en sus quejas. |
|
Sucre |
No ha adelantado actuaciones disciplinarias contra ninguna EPS. Por otra parte, inició 54 procesos preventivos en materia de “continuidad en medicamentos”. |
|
La Guajira |
No se han adelantado investigaciones disciplinarias |
|
Meta |
No se han adelantado investigaciones disciplinarias. Sin embargo, adelantó algunas acciones preventivas para vigilar y prevenir actuaciones que atenten contra el derecho a la salud en el departamento del Meta. Además, para concretar soluciones y garantizar el acceso efectivo a la atención de procedimientos y suministro de medicamentos. |
|
Magdalena |
No ha iniciado investigaciones, pero adelantó una actuación preventiva para vigilar y controlar la gestión del funcionamiento del sistema de salud. |
|
Bolívar |
Ha adelantado dos investigaciones que se discriminan de la siguiente manera: a) Presuntas irregularidades en la oficina jurídica de Coosalud EPS en la verificación de cumplimiento de requisitos para la contratación de servicios y suministro de medicamentos sin autorización de MSPS. b) El presunto vencimiento de pólizas de responsabilidad civil por daños a terceros de contratos suscritos entre Coosalud EPS y Disfarma G.C. SA.S. |
|
Guainía |
No se han adelantado investigaciones, pero inició un caso preventivo que se inició por el desabastecimiento de medicamentos de 2023 donde se encuentra vinculado por Coosalud EPS. |
|
Tolima |
No se han adelantado investigaciones disciplinarias. |
|
Santander |
No han iniciado investigaciones disciplinarias. |
|
Caldas |
No ha iniciado investigaciones disciplinarias |
|
San Andrés, Providencia y Santa Catalina |
No se han iniciado investigaciones disciplinarias. Sin embargo, comenzó una serie de actuaciones preventivas en el marco de la crisis de acceso de medicamentos. |
|
Antioquia |
Se han iniciado las siguientes investigaciones: a) Se evidencian menores valores facturados en cruce y validación de información comparado con la facturación del 2022. b) Al cruzar y validar la base datos de facturación, contra la base de datos de medicamentos, se observaron cobros mayores por la entrega y dispensación de medicamentos. c) El Juzgado Segundo Civil de Oralidad del Circuito de Bello, mediante sentencia del 7 de abril de 2021, ordenó investigar a los funcionarios de Nueva EPS por el incumplimiento de pago de incapacidades generadas ente el 8 de junio y el 7 de julio de 2020. d) La Contraloría General de la Republica encontró que en el pago en la compra de medicamentos con novedades en registro sanitario existió un detrimento particular. Manifestó además que han iniciado 12 averiguaciones disciplinarias vinculadas a la crisis de acceso a servicios de salud por parte de EPS. Frente a el incumplimiento de deberes o incursión en prohibiciones: tenemos que para el 2022 se iniciaron tres procesos, para los 2023 dos procesos, para los 2024 cuatro procesos y para los 2025 tres procesos. |
|
Cauca |
No se han adelantado investigaciones disciplinarias. |
|
Putumayo |
No se han iniciado investigaciones disciplinarias. |
|
Casanare |
Se han iniciado 4 investigaciones disciplinarias que corresponden a hechos del 2023 y 2024, y se ubican a Capresoca EPS. Todas por omitir o retardar sin justificación el ejercicio de las funciones propias del cargo permitiendo que se genere un riesgo grave. |
|
Valle del Cauca |
No se han adelantado investigaciones disciplinarias.
|
|
Nariño |
No han adelantado investigaciones disciplinarias, sin embargo, se inició la actuación preventiva donde se requirió al instituto departamental de salud de Nariño para que presente diferentes informes. |
|
Vaupés |
No se han adelantado investigaciones disciplinarias en debida forma, sin embargo, se encuentra en tramitación una indagación preliminar. Esta actuación se originó por un reiterado incumplimiento a un fallo de tutela. Manifestó la existencia de una actuación investigativa donde se excede la problemática de la dispensación de productos farmacéuticos para focalizarse en una situación que se considera emblemática por las barreras de naturaleza estructural que obstaculiza el acceso a la salud. |
|
Cundinamarca |
No se han adelantado investigaciones disciplinarias. |
|
Córdoba |
No se han iniciado investigaciones disciplinarias, pero si se han tomado medidas preventivas sobre la problemática en la entrega de medicamentos. |
|
Chocó |
Se adelantan los procesos investigativos por malversación y corrupción en relación con EPS intervenidas y prestación de servicios y tecnologías en salud: a) Contra la interventora Nueva ESE Hospital San Francisco de Asís de Quibdó. b) Contra los funcionarios de Nueva ESE Hospital San Francisco de Asís de Quibdó. Aparte se iniciaron 2 procesos preventivos: por prestación de servicios y por salud pública. |
|
Vichada |
No se han adelantado procesos investigativos disciplinarios, sin embargo, se han adelanto las actuaciones preventivas: por directiva 003 del 21 de marzo de 2025. Y frente la prestación de servicios de Nueva EPS, Mallamas EPS-I y la ESE Hospital Departamental San Juan de Dios. |
|
Bogotá |
Se adelanta el proceso investigativo contra la ex directora de medicamentos y tecnologías en salud del Ministerio de Salud. |
|
Sucre |
Ha adelantado 46 procesos preventivos en materia de continuidad en la dispensación de medicamentos. |
|
Atlántico Quindío |
No ha adelantado ninguna investigación o proceso preventivo.
|
|
Guaviare |
No ha adelantado ninguna investigación disciplinaria y ha realizado 249 actividades preventivas entre 2024 y 2025. |
Tabla 5. Datos suministrados por las Procuradurías Regionales. Elaboración propia.
Tabla 7. Agentes interventores y EPS – Medicamentos con problemas de dispensación
|
EPS |
Medicamentos dificultad de suministro |
EPS |
Medicamentos con dificultad de suministro |
|
Capresoca |
Rivaroxaban 20 mg tableta |
Sanitas |
Pañales desechables (todos los tamaños) |
|
Sacubitrilo + Valsatrán 50 mg tableta |
Liraglutida 6 mg |
||
|
Sulfametoxazol + trimetropim 800 mg tableta |
Losartán 50 mg |
||
|
Aciclovir 200 mg |
Dapagliflozina 10 mg tableta |
||
|
Sevelamer Clorhidrato 800 mg gragea |
Empagliflozina 10 mg tableta |
||
|
Savia Salud |
Empagliflozina 25 mg tableta |
Atorvastatina 40 mg tableta |
|
|
Linagliptina 5 mg tableta |
Levotiroxina 50 mg |
||
|
Acetaminofén 500 mg + Cafeína 65 mg tableta |
Ezetimiba + Rosuvastatina (10+40) mg |
||
|
Empagliflozina 10 mg tableta |
Metformina + Vildagliptina (1000+50) mg |
||
|
Empagliflozina 12.5 mg + Metformina 1000 mg tableta |
Safinamida 100 mg |
||
|
SOS |
Amlodipino 10 mg tableta |
Enalapril 20 mg tableta |
|
|
Atorvastatina 40 mg tableta |
Semaglutida 4 mg/3ml |
||
|
Citrato de calcio + Vitamina D3 |
Sacubitril + Valsartan (24,3 + 25,7) mg |
||
|
Diosmina + hesperidina (900+100) mg suspensión |
Acetil Salicílico Ácido 100 mg |
||
|
Esomeprazol 20 mg tableta |
Acetaminofén 500 mg |
||
|
Levotiroxina sódica 100 mg |
Rosuvastatina 40 mg tableta |
||
|
Linagliptina 5 mg tableta |
Diosmina + Hesperidina micronizadas |
||
|
Losartán + Hidroclorotiazida (50+12.5) mg |
Latanoprost 50 mcg (005%) |
||
|
Pantoprazol 20 mg tableta |
Nueva EPS |
Losartán 50 mg |
|
|
Rosuvastatina 40 mg tableta |
Acetaminofén 500 mg |
||
|
Rosuvastatina calcica + ezetimibe (40+10) mg |
Ácido Acetil Salicílico 100 mg |
||
|
Tamsulosina + Dutasterida (0.4+0.5) mg cápsula |
Atorvastatina 40 mg tableta |
||
|
Trimebutina + Simeticona (200+120) mg tableta |
Amlodipino 5 mg tableta |
||
|
Valsartan 160 mg tableta |
Tira reactiva para glucometría |
||
|
Vildagliptina + Metformina (50+1000) mg |
Lanceta reactiva para glucometría |
||
|
Vitamina D3 2.000 UI Cápsula |
Hidroclorotiazida 25 mg |
||
|
Vitamina D3 5.000 UI Cápsula |
Rosuvastatina 40 mg tableta |
||
|
Coosalud |
Abemaciclib |
Atorvastatina 20 mg tableta |
|
|
Lenvatinib |
Metoprolol Tartato 50mg |
||
|
Dasatinib |
Enalapril 20 mg tableta |
||
|
Venetoclax |
Levotiroxina 50 mg |
||
|
Cabozantinib |
Losartán + Hidroclorotiazida |
||
|
Vismodegib |
Metformina 850 mg |
||
|
Ruxolitinib |
Furosemida 40 mg |
||
|
Eltrombopag |
Rosuvastatina 20 mg tableta |
||
|
Sirolimus |
Esomeprazol 20 mg |
||
|
Evolocumab |
Pregabalina 75 mg |
||
|
Tacrolimus XL |
Aguja para lapicero 31 g x 5 mm |
||
|
Salud Total |
Losartán potásico 50 mg tableta |
Compensar |
Acetaminofén 500 mg |
|
Levotiroxina sódica 50 mg |
Acetato de prednisolona |
||
|
Rosuvastatina 40 mg tableta |
Ácido Acetil Salicílico 100 mg |
||
|
Esomeprazol 20 mg tableta |
Atorvastatina 40 mg tableta |
||
|
Levotiroxina sódica 100 mg |
Cefalexina 500 mg |
||
|
Vitamina D3 2000 UI tableta o cápsula |
Clorfeniramina 4 mg |
||
|
Metformina 850 mg tableta |
Diclofenaco sódico 50 mg |
||
|
Carbonato de calcio |
Esomeprazol 20 mg |
||
|
Rosuvastatina 20 mg tableta |
Ibuprofeno 400 mg |
||
|
Levotiroxina sódica 75 mcg |
Levotiroxina 100 mg |
||
|
Metformina + Empagliflozina 1000 mg +12,5 mg |
Losartán 50 mg |
||
|
Ácido valproico 250 mg |
Metocarbamol 750 mg |
||
|
Carvedilol 12,5 mg tableta |
Metronidazol 500 mg |
||
|
Levotiroxina sódica 25 mcg tableta |
Naproxeno 250 mg |
||
|
Tamsulosina 0,4 mg |
Naproxeno 500 mg |
||
|
Fenofibrato de colina + Rosuvastatina 135 mg + 20 mg |
Prednisolona 5 mg |
||
|
Cajacopi |
Enalapiril 5 mg |
Pregabalina 75 mg |
|
|
Haloperidol 10 y 5 mg |
Dusakawi EPSI |
Etoricoxib 90 mg |
|
|
Clobazam 10 y 20 mg |
Dapagliflozina + Metformina |
||
|
Amlodipino 10 mg tableta |
Fosfomicina |
||
|
Carbidopa + Levopoda (25+100 mg) |
Tamsulosina 0,4 mg |
||
|
Amlodipino + Telmisartán (5+40 mg) |
Betahistina 24 mg |
||
|
Fenitoína sódica 100 mg |
EPS Familiar de Colombia |
Fenitoína |
|
|
Linagliptina 2,5 mg + Metformina Clorhidrato 1000 mg |
Fenobarbital |
||
|
Loratadina 5 mg |
Ácido Valpróico |
||
|
Lorazepam 1 mg |
Topiramato |
||
|
Metformina clorhidrato 850, 500, 1g |
Olanzapina |
||
|
Metoprolol succinato 200, 50 y 25 mg |
Sertralina |
||
|
Anas Wayuu EPSI |
Atorvastatina 40 mg tableta |
Quetiapina |
|
|
Depaglifozina 10 mg |
Rosuvastatina |
||
|
Diosmina + hesperidina (900+100) mg suspensión |
Semaglutida 4 mg/3ml |
||
|
Dorzolamida + Timolol 20 ml/5ml |
Insulina Humana Isófana |
||
|
Etoricoxib 120 mg |
Insulina Humana Regular |
||
|
Fluticasona + Umeclidinio + Vilanterol |
Insulina Degludec |
||
|
Irbersartán 150 mg / Amplodipino 5 mg |
Insulina Glargina |
||
|
Jardiance duo 12,5 mg /1000 mg |
AIC EPSI |
Insulinas (todas) |
|
|
Liraglutide 100 UI / 1ml |
Metformina 850 mg |
||
|
Tizanidina 2 mg |
Hidroclorotiazida 25 mg |
||
|
Betahistina 16 mg |
Furosemida 40 mg |
||
|
Bimatoprost 30 mg + Timolol 5 mg |
Metoprolol 100 mg y 50 mg |
||
|
Bromuro de pinaverio 100 mg |
Carvediol |
||
|
Mosaprida + Simeticona 125/5 mg |
Amlodipino |
||
|
Silimarina 150 mg |
Enalapril 20 mg tableta |
||
|
Umeclidinio + Vinaterol + 62,5/25 mcg |
Captopril |
||
|
Olanzapina 10 mg |
Losartán 50 y 100 mg |
||
|
Fenobarbital 100 mg |
Misoprostol 25 y 200 mcg |
||
|
Confachocó |
Hidroxiurea 500 mg |
Comfenalco Valle |
Empagliflozina 10 mg tableta |
|
Insulina Ozempic |
Vildagliptina / Metformina Clorhidrato 50+100 mg |
||
|
Fenitoína sódica |
Insulina Glulisina |
||
|
Metilfenidato HCL 10mg |
Linagliptina 5 mg |
||
|
Fondo de Pasivo Social de Ferrocarriles Nacionales de Colombia |
Carvedilol - 6.25mg- tableta |
Vitamina D3 2000 UI |
|
|
Carboximetilcelulosa sódica - 0.05%- solución oftálmica |
Insulina Glargina |
||
|
Trimebutina + Simeticona - 200+120mg |
Latanoprost 50 mcg (005%) |
||
|
Amlodipino + Valsartan - 5/160mg |
Polietilenglicol 400 |
||
|
Calcio carbonato + Vitamina D3 500mg+200ui Sobre |
Ezetimiba + Rosuvastatina (10+40) mg |
||
|
Acetaminofén, Codeína Fosfato Tab |
EPM |
Trazodona |
|
|
Dutasteride + Tamsulosina - 0.5mg/0.4mg- cápsula |
Metoprolol succinato 200, 50 y 25 mg |
||
|
Diosmina + Hesperidina - 450+50mg- tableta |
Neomicina / Hidrocortizona / Colistina |
||
|
Enalapril Maleato Tableta |
Levomepromazina |
||
|
Irbesartán |
Acido poliacrílico |
||
|
Bisoprolol fumarato |
L-ornitina L-aspartato |
||
|
Gabapentin |
Dexametasona acetato/dexametasona fosfato |
||
|
Trimebutina - 300mg- tableta |
Estriol |
||
|
Fenofibrato |
Lamotrigina |
||
|
Betahistina Diclorhidrato |
Fenitoína |
||
|
Orlistat - 120mg- tableta |
|||
|
Quetiapina - 50mg- |
|||
|
Valsartán |
|||
|
Vitamina E |
|||
|
Sucralfato |
Tabla 6. Datos suministrados por las EPS. Elaboración propia.
Tabla 8. Listado de medicamentos que mayores problemas de entrega o falta de stock reportan en el último año.
|
Núm. |
Medicamento |
Núm. |
Medicamento |
|
1 |
Acetaminofén 500 mg cápsula |
21 |
Metformina 850 mg CX900 |
|
2 |
Acetaminofén 500 mg tableta |
22 |
Ácido valproico cápsula 250 mg |
|
3 |
Acetato de prednisolona |
23 |
Linagliptina 5 mg tableta CX30 |
|
4 |
Ácido acetilsalicílico 100 mg tableta |
24 |
Empagliflozina 25 mg |
|
5 |
Atorvastatina tableta o cápsula 40 mg |
25 |
Ácido fenofíbrico / Rosuvastatina |
|
6 |
Cefalexina tableta o cápsula 500 mg |
26 |
Metoprolol 50 mg CX300 tableta |
|
7 |
Clorfeniramina tableta 4 mg |
27 |
Metformina 850 mg CX900 tableta |
|
8 |
Diclofenaco sódico tableta o cápsula 50 mg |
28 |
Empagliflozina tableta recubierta 25 mg |
|
9 |
Esomeprazol tableta o cápsula 20 mg |
29 |
Vildagliptina / Metformina clorhidrato tableta recubierta 50 + 1000 mg |
|
10 |
Ibuprofeno tableta o cápsula 400 mg |
30 |
Empagliflozina tableta recubierta 10 mg |
|
11 |
Levotiroxina sódica tableta 100 mcg |
31 |
Insulina glulisina recombinante (EQ. a 300 UI) 100 UI/mL/3 mL PEN |
|
12 |
Losartán 50 mg tableta |
32 |
Linagliptina tableta recubierta 5 mg |
|
13 |
Metocarbamol tableta 750 mg |
33 |
Vitamina D3 tableta o cápsula 2000 UI |
|
14 |
Metronidazol tableta o cápsula 500 mg |
34 |
Insulina glargina recombinante (EQ. a 300 UI) 100 UI/mL/3 mL PEN |
|
15 |
Naproxeno 250 mg tableta |
35 |
Latanoprost (EQ. a 50 mcg/mL) 5 mL solución oftálmica |
|
16 |
Naproxeno 500 mg tableta |
36 |
Polietilenglicol 400 / Propilenglicol solución oftálmica 10 mL |
|
17 |
Prednisolona tableta 5 mg |
37 |
Ezetimiba / Rosuvastatina tableta 10 + 40 mg |
|
18 |
Pregabalina tableta o cápsula 75 mg |
38 |
Hidroxeuria |
|
19 |
Acetaminofén 500 mg CX100 |
39 |
Fenitoina |
|
20 |
Empagliflozina + Metformina |
40 |
Ozempic |
Tabla 7. Datos suministrados por Asocajas. Elaboración propia.
Tabla 9. Situación de la cartera en el sector salud por actores
Tabla 8. Cuadro remitido por la ANDI.
[1] Sistema General de Seguridad Social en Salud.
[2] 16 órdenes.
[3] Al entonces Ministerio de Salud y Protección Social, a la Comisión de Regulación en Salud (suprimida a través de Decreto 2560 de 2012) y al Consejo Nacional de Seguridad Social en Salud (suprimido por la Ley 1438 de 2011). Por lo anterior, el cumplimiento del mandato quedó en cabeza del hoy Ministerio de Salud y Protección Social.
[5] Recibida vía correo electrónico el 7 de mayo de 2025.
[6] “Por la cual se adopta la Política de Soberanía en la producción para la Seguridad Sanitaria”.
[7] Superintendencia Nacional de Salud y la Superintendencia de Industria y Comercio.
[8] Entendido como la combinación de principio activo + forma farmacéutica + concentración.
[9] Conforme a lo establecido en la Circular Invima DG 1000 – 012 de 2023.
[10] Conforme a lo dispuesto en el Decreto 481 de 2004.
[11] Ver Anexo Tabla 2.
[12] El MSPS en el informe allegado, solo enlistó los 5 titulares relacionados.
[13] “Por la cual se actualizan y establecen los servicios y tecnologías de salud financiados con recursos de la Unidad de Pago por Capitación (UPC)”.
[14] “Por la cual se modifican los artículos 3, 8, 17 y 37 de la Resolución 740 de 2024 que actualizó el procedimiento de acceso, reporte de prescripción, suministro, verificación, control, pago y análisis de la información de tecnologías en salud y servicios complementarios no financiadas con recursos de la UPC y se dictan otras disposiciones”.
[15] Respuesta recibida vía correo electrónico el 16 de mayo de 2025.
[16] “Por el cual se establece la estructura del Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima), y se determinan las funciones de sus dependencias”.
[17] desabastecimientomedicamentos@invima.gov.co
[18] Para solicitud de información específica a titulares o importadores.
[19] Herramienta proporcionada por el Ministerio de Salud, que suministra información sobre el comportamiento de ventas de medicamentos.
[20] Cuando las cantidades reportadas por los titulares de los registros sanitarios en estado vigentes y en trámite de renovación son suficientes para satisfacer la demanda del medicamento a nivel nacional.
[21] Seguimiento permanente, debido a que las cantidades disponibles reportadas por los titulares del registro sanitario de un medicamento en seguimiento son limitadas para los siguientes tres meses de comercialización, o cuando la mayoría de los titulares del registro sanitario no ha entregado el reporte de disponibilidad requerido por el Invima, lo que impide contar con la información suficiente para definir, clasificar o reclasificar el estado del medicamento como “no desabastecido”, “riesgo de desabastecimiento” o “desabastecido”.
[22] Cuando exista alguna contingencia o situación que pueda llevar en el corto o mediano plazo a que la oferta de un medicamento en seguimiento sea insuficiente para satisfacer las necesidades del país.
[23] Situación donde existe una insuficiente oferta para satisfacer la demanda de un farmacéutico ya aprobado por el Invima y comercializado en el país.
[24] Aquellas situaciones o incidentes que impiden la comercialización o que conlleven a una interrupción temporal o retiro definitivo del mercado local que impacte en el abastecimiento de medicamentos de síntesis química, gases medicinales, biológicos, homeopáticos y productos Fito terapéuticos, durante la vigencia del registro sanitario, debido a aspectos administrativos, logísticos, técnicos, regulatorios, económicos u otros.
[25] Es la interrupción definitiva de la fabricación de Aquellos Ingredientes Farmacéuticos Activos (IFA) que se comercializaron en algún momento en el país y que, en la actualidad por decisión voluntaria del titular del registro sanitario deciden suspender la comercialización, o que, el Instituto Nacional de Vigilancia de Medicamentos y Alimentos (Invima) puede ordenar el retiro preventivo de todos los lotes de los medicamentos con principio activo detectados por generar un riesgo para la salud, ya sea por alertas emitidas por agencias internacionales o por el mismo Instituto.
[26] Conforme lo dispuesto en la Circular DG 1000-0012-2023 que define los casos y condiciones para aplicar a la gestión preventiva del riesgo de desabastecimiento.
[27] Medicamentos incluidos por el MSPS en negociaciones o compras centralizadas, los declarados de interés público y los considerados estratégicos para atender los programas de salud pública.
[28] Ver Anexo. Tabla 3.
[29] Autorización (45.4), autorizaciones de publicidad (22.7), cancelación de registro sanitario (31.7), certificación con registro sanitario (59.4), modificaciones técnicas Decreto 334 DMPB (47.7) y solicitud de corrección de resolución (48.9).
[30] Toda vez que su rol se enfoca como instituto técnico y científico del orden nacional, adscrito al MSPS, encargado de ejecutar las políticas formuladas por el Gobierno Nacional en materia de inspección, vigilancia y control sanitario.
[31] Antígeno de superficie del Virus de Hepatitis B HBSAG purificado 20 ug/Dosis (1 mL) Suspensión inyectable, Enalapril tabletas de 5mg, Etomidato Emulsión inyectable 2mg/mL, Fenitoína cápsula de liberación prolongada 100 mg, Insulina (Humana) Isofana, Insulina (Humana) Regular, Lamotrigina tableta 100mg / 50mg, Midazolam solución inyectable 5mg/5ml, Quetiapina tableta de Liberación Prolongada 50 mg.
[32] Acerca de la no comercialización de un medicamento. Frente a esto aclaró que la decisión de comercializar en el mercado colombiano es privativa del titular de registro sanitario.
[33] Respuesta recibida vía correo electrónico el 28 de mayo de 2025. La Sala Especial le solicitó a esta autoridad remitir los datos desagregados de las PQRD recepcionadas por barreras de acceso a medicamentos. Sin embargo, la entidad no allegó a la Sala dicha información.
[34] Respuesta recibida vía correo electrónico el 21 de mayo de 2025.
[35] Relacionó dificultades en Caquetá, Sucre, Soacha, Vichada, Caldas, Sur de Córdoba, Pacífico, Sur de Bolívar, Santander y Bajo Cauca.
[36] Estas jornadas se realizan con diferentes Actores del Sistema General de Seguridad Social en Salud, tales como Aseguradores, Instituciones Prestadoras de Servicios de Salud, Entidades Territoriales, Sociedad Civil y Organismos de Inspección Vigilancia y Control; como una estrategia de acercamiento y coordinación que permita la resolución de casos específicos de atención, como de diferentes problemáticas que impiden la garantía del derecho fundamental a la salud a los diferentes grupos poblaciones.
[37] Entre ellos se encuentran el Observatorio Interinstitucional de Cáncer Infantil (OICI), el Observatorio de Enfermedades Huérfanas (ENHU), el Observatorio Interinstitucional de Cáncer de Adulto (OICA) y el Observatorio Renal Interinstitucional (ORI).
[38] Visión Web ATQ.
[39] La Defensoría del Pueblo no especificó el periodo de registro de estos datos. No obstante, indicó que están distribuidas de la siguiente manera: 35.562 asesorías, 41.149 quejas y 64.723 solicitudes.
[40] Ver Anexo. Tablas 4 y 5.
[41] Respuesta recibida vía correo electrónico el 7 de mayo de 2025.
[42] Contra las EPS Asmet Salud, Coosalud, Emssanar, Famisanar, Nueva EPS, Sanitas, Savia Salud y EPS SOS.
[43] Ver Anexo. Tabla 6.
[44] Respuesta recibida vía correo electrónico el 7 de mayo de 2025.
[45] Ver Anexo. Tabla 1.
[46] Helpharma, Evedisa, Medicarte, Cohan, Cruz Verde, Disfarma, Inversiones Todo Drogas S.A.S., En Salud, Colsubsidio, Audifarma, Medisfarma, Discolmets, Offimedicas y Pharmasan.
[47] Debido a factores como: (i) problemas en la producción, (ii) escasez de materias primas a nivel global, (iii) demoras en la aprobación de los registros sanitarios por parte de Invima y (iv) decisiones comerciales de los laboratorios.
[48] La ampliación del listado de medicamentos PBS UPC y la inclusión de nuevos medicamentos al mismo, abrió una puerta que quizás no se contempló en el momento de la concepción, y que corresponde al cambio en los comportamientos de la prescripción de medicamentos y su impacto económico para las finanzas del sistema.
[49] En los departamentos de Vaupés, Amazonas, Boyacá, Cauca, Sucre y Meta.
[50] En los departamentos de Amazonas, Huila, Caquetá, Cauca y Quindío.
[51] Arauca, Caldas, Vichada, Córdoba, Casanare y La Guajira.
[52] Capresoca EPS, Savia Salud EPS, Servicio Occidental de Salud SOS, Sanitas EPS, Nueva EPS, Asmet Salud
[53] Respuesta recibida vía correo electrónico el 12 de mayo de 2025.
[54] Octubre de 2024.
[55] Ver Anexo. Tabla 7.
[56] Respuesta recibida vía correo electrónico el 8 de mayo de 2025.
[57] Auditorías a los servicios farmacéuticos, seguimientos a los contratos, mesas técnicas, visitas diarias a los puntos de dispensación y revisiones periódicas a los faltantes
[58] Ver Anexo Tabla 7.
[59] Respuesta recibida vía correo electrónico el 7 de mayo de 2025.
[60] Donde realizó visitas de acompañamiento periódico a los puntos de dispensación, auditorías en campo, mesas de seguimiento a las PQRS y comunicación permanente con las IPS.
[61] Ver Anexo Tabla 7.
[62] Indicó que en el último trimestre se pasó de 4.320 quejas a 3.382, que representa una disminución del 21.69 %.
[63] Ver Anexo. Tabla 7.
[64] Respuesta recibida vía correo electrónico el 7 de mayo de 2025.
[65] 53.556 quejas por medicamentos.
[66] 553.493 quejas en total.
[67] 182.469 quejas por medicamentos de 731.238 quejas generales.
[68] Esto sucede cuando, aunque haya medicamento disponible en el mercado, no cubre las necesidades totales de la demanda. Las causas de este problema pueden ser la escasez de materias primas, incrementos en la demanda, retrasos en la importación entre otros.
[69] Ver Anexo. Tabla 7.
[70] Respuesta recibida vía electrónica el 7 de mayo de 2025.
[71] En el año 2023, reportó 8.060 quejas, en 2024 (7.855) y de enero a marzo de 2025, 2.169 quejas.
[72] Respuesta recibida vía correo electrónico el 7 de mayo de 2025.
[73] En el periodo correspondiente a los cinco meses anteriores a la intervención, un promedio de 1.935 usuarios al mes presentó reclamos relacionados con demoras en la entrega de medicamentos e insumos, por su parte, en el periodo correspondiente a los cinco meses de intervención[73], se registró un promedio de 2.121 usuarios por mes que interpusieron quejas por este mismo motivo
[74] Ver Anexo. Tabla 6.
[75] En el auto de 25 de abril de 2025, la Sala convocó a las siguientes EPS para que dieran respuesta a los interrogantes: Coosalud EPS-S, Nueva EPS, Mutual Ser, Aliansalud EPS, Salud, Total EPS S.A., EPS Sanitas, EPS Sura, Famisanar, Servicio Occidental de Salud EPS SOS, Salud Mia, Comfenalco Valle, Compensar EPS, EPM - Empresas Públicas de Medellín, Fondo de Pasivo Social de Ferrocarriles, Nacionales de Colombia, Cajacopi Atlántico, Capresoca, Comfachocó, Comfaoriente, EPS Familiar de Colombia, Asmet Salud, Emssanar E.S.S., Capital Salud EPS-S, Savia Salud EPS, Dusakawi EPSI, Asociación Indígena del Cauca EPSI, Anas Wayuu EPSI, Mallamas EPSI, Pijaos Salud y Salud Bolívar EPS S.A.S.
[76] Respuesta recibida vía correo electrónico el 2 de mayo de 2025.
[77] Respuesta recibida vía correo electrónico el 6 de mayo de 2025.
[78] PQR: 2023 (335), 2024 (839) y 2025 (116).
[79] Ib.
[80] Respuesta recibida vía correo electrónico el 7 de mayo de 2025.
[81] Falta de materias primas y demoras en la producción.
[82] Ib.
[83] Respuesta recibida vía correo electrónico el 7 de mayo de 2025.
[84] Del 1°. de enero de 2023 a 31 de marzo de 2025.
[85] Lo cual no ha permitido el abastecimiento de medicamentos en los distintos puntos de dispensación de los gestores farmacéuticos.
[86] Respuesta recibida vía correo electrónico el 8 de mayo de 2025.
[87] Respuesta recibida vía correo electrónico el 9 de mayo de 2025.
[88] (16) en 2023, (94) en 2024 y (10) con corte a 31 de marzo de 2025.
[89] Entre el 1°. de enero de 2023 y el 31 de marzo de 2025. (2756) en 2023, (3.179) en 2024 y (916) en 2025.
[90] Los antineoplásicos son sustancias que impiden el desarrollo, crecimiento, o proliferación de células tumorales malignas.
[91] Respuesta recibida vía correo electrónico el 13 de mayo de 2025.
[92] Respuesta recibida vía correo electrónico el 13 de mayo de 2025.
[93] Ver Anexo. Tabla 7.
[94] 167 en el año 2023, 174 en 2024 y 53 con corte a marzo de 2025.
[95] Respuesta recibida vía correo electrónico el 16 de mayo de 2025.
[96] Respuesta recibida vía correo electrónico el 2 de mayo de 2025.
[97] Durante la vigencia 2023 (207 quejas), en 2024 (894 quejas) y de enero a marzo de 2025 (307 quejas).
[98] Ver Anexo. Tabla 7.
[99] Respuesta recibida vía correo electrónico el 6 de mayo de 2025.
[100] Ib.
[101] (1.413) en el año 2023, (2.735) en el año 2024 y, (924) a 31 de marzo de 2025.
[102] Respuesta recibida vía correo electrónico el 21 de mayo de 2025.
[103] Compensar, Comfenalco Valle, Comfaoriente y Comfachocó.
[104] Entre las causas más relevantes se encuentran aquellas de carácter estructural, tales como la falta de oferentes, los problemas de manufactura, la escasez de materias primas y la misma regulación de precios que constituyen factores críticos en la cadena de suministro y explican más del 60 % de los casos de desabastecimiento reportados.
[105] Particularmente la falta de liquidez y los retrasos prolongados en los pagos a proveedores se han convertido en un factor crítico que compromete seriamente la disponibilidad y continuidad del suministro de medicamentos en el país. Esta situación ha llevado a que algunos laboratorios farmacéuticos impongan restricciones, como la limitación o bloqueo del cupo asignado a diferentes actores de la cadena de suministro, lo que dificulta la reposición oportuna de inventarios y genera interrupciones frecuentes en el abastecimiento
[106] Pues si bien se han mantenido los principios de acceso y continuidad, este proceso ha generado “sobrecargas temporales en los operadores logísticos, afectando la oportunidad y disponibilidad de algunos medicamentos, particularmente en medicamentos de difícil consecución o vitales no disponibles, lo cual intensifica el riesgo de interrupción terapéutica”.
[107] Ver Anexo. Tabla 8.
[108] Respuesta recibida vía correo electrónico el 23 de mayo de 2025.
[109] Ver Anexo. Tabla 9.
[110] Respuesta recibida vía correo electrónico el 12 de mayo de 2025.
[111] Tales como: el seguimiento continuo a gestores farmacéuticos e IPS, el uso de tableros de indicadores para monitorear el nivel de servicio, la notificación oportuna de medicamentos con dificultades de abastecimiento, la contratación de proveedores alternos, el fortalecimiento de acuerdos contractuales con indicadores de desempeño y el envío mensual de alternativas farmacológicas a la red prescriptora, entre otras.
[112] Respuesta recibida vía correo electrónico el 2 de mayo de 2025.
[113] Ib.
[114] Frente a ello indicó que en el año 2023 tuvo unos algunos periodos de estabilidad y descensos puntuales. No obstante, en 2024 la tendencia se invierte y presenta un crecimiento sostenido, especialmente a partir de abril, coincidiendo con la intervención de la SNS. Para diciembre de 2024, las quejas aumentaron un 47 % frente a marzo del mismo año y un 119 % respecto a diciembre de 2023.
[115] Respuesta recibida vía correo electrónico el 7 de mayo de 2025.
[116] Medicamentos Antirretrovirales.
[117] Afirmó que se reportaron casos de fallecimientos relacionados con quejas por falta de medicamentos, especialmente en pacientes con cáncer, aunque advirtió que “no podemos decir claramente que la muerte se debió a la no toma de medicamentos, pero en cáncer es muy probable que pueda ser esta la causa”.
[118] Respuesta recibida vía correo electrónico el 2 de mayo de 2025.
[119] Que al 2024 presentó 489 casos, 244 casos, 209 casos, 130 casos, 127 casos, 118 casos, 89 casos, 51 casos, 81 casos, 39 casos y 2 casos, respectivamente.
[120] Explicó que cuando un paciente con enfermedades crónicas, autoinmunes, oncológicas, hemato-oncológicas, cardiovasculares, enfermedades huérfanas o mentales en Colombia no recibe sus medicamentos de manera oportuna y continua se pueden generar consecuencias graves como: riesgo directo para la salud y vida del paciente (descompensaciones, crisis agudas, complicaciones, aumento de hospitalizaciones), efectos irreversibles y deterior funcional (puede acelerar la discapacidad física o mental del paciente), impacto emocional y psicológicos (psicosis por falta de medicamentos) y vulneración de derechos fundamentales
[121] Respuesta recibida vía correo electrónico el 6 de mayo de 2025.
[122] Como la Nueva EPS, Salud Total, Capital Salud, Coosalud, Asmet, Savia Salud y Famisanar.
[123] Como Cruz Verde, Audifarma, Offimédicas, Cafam, Colsubsidio, Audifarma, Insercoop y Disfarma.
[124] Tracolimus, Micofenolato Mofetil y Micofenolato Sodico, Cicrosporina, Everulimus, Sirulimus, Vangaciclovir, Dupilumab, Abatacept, Denosumab, Alirocumab, Ciclosilicato de Sodio y Circonio, Evolocumab, Guselkumab, Romosozumab, Palmitato de Paliperidona, Apalutamida, Nivolumab, Golimumab, Ocrelizumab, Alectinib, Satralizumab, Blinatumomab, Certolizumab Pegol, Acetato de Abiraterona, Ibrutinib y Risperidona. Sin embargo, medicamentos como Xutholphy, Treshiba y Victoza.
[125] Que valoró integralmente el acceso a servicios incluidos en el plan de beneficios, en el marco de la orden 16.
[126] Proferido el 16 de septiembre de 2015, mediante el cual se efectuó el seguimiento a la orden décima novena de la Sentencia T-760 de 2008.
[127] Cfr. Autos 140 y 470 A de 2019, 108, 109 y 110 de 2021, 2882 y 2881 de 2023, 2049 de 2024, 007 de 2025, entre otros.
[128] Artículo 25.
[129] Artículo 10 y 12 respectivamente.
[130] https://www.ohchr.org/es/special-procedures/sr-health/access-medicines-and-right-health
[131] Artículos 12 y 16.
[132] https://ginebra-onu.mision.gov.co/organizacion-mundial-la-salud-oms#:~:text=Relaci%C3%B3n%20de%20Colombia%20con%20la,la%20reforma%20de%20la%20OMS.
[133] Se entiende por desabastecimiento la “ausencia total y durante un tiempo prolongado de un medicamento” Fuente: Minsalud. https://www.minsalud.gov.co/salud/MT/paginas/desabastecimiento.aspx#:~:text=Disminuci%C3%B3n%20temporal%20en%20las%20cantidades,hay%20disponibilidad%20en%20el%20mercado..
[134] https://www.who.int/our-work/access-to-medicines-and-health-products
[135] https://www.paho.org/es/temas/salud-universal
[136] Ver fundamentos jurídicos 3.2.5 y 4.4.3.1 de la Sentencia T-760 de 2008.
[137] Ver fundamento jurídico 4.4.3.2.2. Ib.
[138] Por medio de la cual la Corte Constitucional se pronunció sobre la constitucionalidad del Proyecto de Ley Estatutaria en la que “se regula el Derecho Fundamental a la Salud y se dictan otras disposiciones”.
[139] F.j. 5.2.6.3.5., ib.
[140] Ver fundamento jurídico 5.2.5.3.10. Literal j) de la Sentencia C-313 de 2014.
[141] “Por medio de la cual se regula el derecho fundamental a la salud y se dictan otras disposiciones.”
[142] Artículo 8.
[143] Artículo 5, literal j).
[144] Artículos 1.° y 2.° de la Constitución.
[145] Establecimiento público del orden nacional, adscrito al MSPS, con personería jurídica, patrimonio independiente y autonomía administrativa, que actúa como referente nacional en materia sanitaria y ejecuta las políticas formuladas por la cartera de salud en materia de vigilancia y control de calidad de los medicamentos, productos naturales homeopáticos y los generados por biotecnología, reactivos de diagnóstico, y otros que puedan tener impacto en la salud individual y colectiva.
[146] https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/MET/guia-cadena-suministro-medicamentos-vhc.pdf. La regulación de la cadena de suministro de medicamentos en Colombia, tanto para el sector público como privado, se rige por el Decreto 677 de 1995, que establece el régimen de registros y licencias, control de calidad y vigilancia sanitaria de medicamentos. Además, el Decreto 2200 de 2005 regula el servicio farmacéutico, incluyendo las actividades y procesos relacionados con la distribución y dispensación de medicamentos. Otros aspectos relevantes son abordados por el Decreto 019 de 2012 y resoluciones como la 1896 de 2023, que regulan la información, publicidad y comercialización de medicamentos.
[147] Ver fundamento jurídico 19 de esta providencia.
[148] Lo anterior se afirmó en un estudio publicado por la Andi, el cual puede ser consultado en la siguiente página web: https://www.andi.com.co/Home/Noticia/17274-radiografia-del-mercado-farmaceutico-co
[149] Esta misma situación fue puesta de presente por la EPS Capresoca, la Asociación de Pacientes de Alto Costo, la Fundación Retorno Vital y Pacientes Colombia.
[150] Artículo 4.° del Decreto 2078 de 2012.
[151] Registros sanitarios nuevos de medicamentos vitales no disponibles, medicamentos declarados en desabastecimiento o en riesgo de desabastecimiento, medicamentos estratégicos en salud pública o trámites asociados al registro sanitario.
[152] Ver Anexo. Tabla 3.
[153] Ley 2342 de 2023, Decreto 1523 de 2024 y 1621 de 2024.
[154] Artículo 240 de la Ley 1955 de 2019, Resoluciones 205 y 206 de 2020, 586 de 2021 y 1139 de 2022.
[155] Al respecto, Pacientes Colombia, organización que agrupa a la Fundación Retorno Vital – Federación de enfermedades raras FECOER – Asociación Colombiana de Enfermos Hepáticos y Renales – Asociación Colombia Saludable -Fundación Colombiana de Leucemia y Linfoma – Voces Diabetes Colombia y -Fundación de Esclerosis Múltiple FUNDEM indicaron que, esas interrupciones pueden derivar en la muerte, la agudización de las enfermedades o problemas de salud adicionales.
[156] Boletín de Prensa núm. 61 de 2023.
[157] Ver los fundamentos jurídicos 9 y 24 de esta providencia. A febrero de 2025 se relacionaron cuatro medicamentos desabastecidos (Etomidato Emulsión inyectable 2mg/ml, Fenitoína cápsula de liberación prolongada 100 mg, Insulina (Humana) Isofana, Insulina (Humana) Regular), y cinco en riesgo de desabastecimiento (Antígeno de superficie del Virus de Hepatitis B HBSAG purificado 20 ug/Dosis (1 ml) Suspensión inyectable, Enalapril tabletas de 5mg, Lamotrigina tableta 100mg / 50mg, Midazolam solución inyectable 5mg/5ml y Quetiapina tableta de Liberación prolongada 50mg).
[158] Ver Anexo. Tablas 4, 6 y 7.
[159] El MSPS y el Invima relacionan nueve medicamentos en condición de riesgo de desabastecimiento o desabastecidos, sin embargo, el consolidado de medicamentos de la Defensoría del pueblo refiere dificultades con 174 fármacos.
[160] Ver Anexo. Tabla 5. Esta afirmación también fue puesta de presente por la Asociación de Pacientes de Alto Costo, la Fundación Retorno Vital y Pacientes Colombia.
[161] Afirmación que también fue planteada por la Fundación Retorno Vital (f.j. 62), ACHC (f.j. 54), Pacientes de Alto Costo (f.j. 59) y Pacientes Colombia (f.j. 65)
[162] https://asivamosensalud.org/publicaciones/noticias-especializadas/gasto-de-bolsillo-y-seguros-voluntarios-9042025. Además, según la ECV (Encuesta de Calidad de Vida) del DANE 2024, señala que, la proporción de hogares que reportan gasto por servicios y atenciones básicas, medicamentos y transporte pasa del 33 % en 2022 al 38 % en 2024. Incluso, la proporción de hogares con gasto catastrófico también aumentó, pasando del 1,8 % al 2 %. Ver: https://www.dane.gov.co/index.php/estadisticas-por-tema/salud/calidad-de-vida-ecv/encuesta-nacional-de-calidad-de-vida-ecv-2024#:~:text=Los%20resultados%20de%20la%20ECV,%25%20a%2084%2C7%25.
[163] En el marco de la orden vigésimo novena del Seguimiento a la Sentencia T-760 de 2008.
[164] Ver fundamento jurídico 166 del Auto 496 de 2022.
[165] Argumento expuesto por la Defensoría del Pueblo en los informes remitidos en el marco de la orden 23.
[166] El 10 de marzo de 2025 por parte de la Asociación Colombiana de Sociedades Científicas y el 26 de marzo de 2025, por el Senador Miguel Uribe Turbay.
[167] Ver fundamento jurídico 67 de esta providencia.
[168] https://www.corteconstitucional.gov.co/lacorte/estadisticas
[169] De 22 causales enlistadas.
[170] Acciones constitucionales que también son analizadas por la Sala en el marco de la orden trigésima. Recientemente a través del Auto xxx de 2025, la Sala evidenció que “que la tutela se ha convertido en la vía predominante para reclamar derechos en un escenario donde las herramientas administrativas no están dando respuesta, esto exige una intervención urgente y la toma de decisiones ante la indiscutible crisis que enfrenta el SGSSS. Si se analizan aquellas en donde la pretensión es “entrega oportuna de medicamentos o insumos” el incremento es mayor, especialmente en los últimos meses, para lo que va de este año cada 35 de 100 tutelas solicita la entrega de insumo o medicamentos”.
[171] Frente a este punto la Sala advierte que no obtuvo información cuantitativa por parte de la Supersalud, para realizar un ejercicio de confrontación de datos.
[172] 622.666 PQRD radicadas ante las EPS.
[173] “La Seguridad Social es un servicio público de carácter obligatorio que se prestará bajo la dirección, coordinación y control del Estado, en sujeción a los principios de eficiencia, universalidad y solidaridad, en los términos que establezca la Ley”.
[174] Artículo 2°. de la Constitución.
[175] Como es el caso de las nueve actuaciones en contra de EPS por los delitos de homicidio y homicidio culposo, derivadas de la no entrega o entrega incompleta de medicamentos.
[176] Ver: https://www.pacientesaltocosto.org/single-post/2015/09/08/cuatro-personas-se-encadenaron-en-caprecom-de-cali-para-exigir-medicamentos, https://scare.org.co/noticias/agremiaciones-de-medicos-pacientes-y-otros-actores-crisis-humanitaria-de-la-salud/,
[177] La Asociación Pacientes Colombia informó de ello a la Sala mediante respuesta allegada el 6 de mayo de 2025.
[178] En respuesta recibida el 7 de mayo de 2025, Pacientes de Alto Costo reportó 3 fallecimientos de pacientes con cáncer
[179] “El paciente tuvo una emergencia hipertensiva que deterioró su estado clínico, requirió ingreso a la unidad de cuidados intensivos y culminó con su fallecimiento”. Información extraída de la respuesta allegada a la Corte el 12 de mayo de 2025.
[180] Denuncia pública que realizó a través de su cuenta de “X” el 28 de mayo de 2025.
[181] Aunque el número total de gestores en Colombia supera los 80, en ausencia de una cifra definitiva, los porcentajes presentados se calculan con base en ese mínimo estimado (80).
[182] La Sala advierte que, de asumirse la posible existencia de pasivos en dichos casos, el escenario resultaría aún más preocupante, dada la falta de pago y la ausencia de reportes que permitan dimensionar el riesgo real en estas carteras.
[183] El pago de la deuda no es ni será objeto de análisis en el marco de la orden décima sexta, no obstante, la existencia de la misma, si es indicativo para concluir que ello impacta el acceso.
[184] Sentencia T-760 de 2008, fundamento jurídico 2.2.5.1.
[185] Ib. Fundamento jurídico 6.2.
[186] Auto 875 de 2024 fundamento jurídico 71.
[187] Por ejemplo, el Auto 2882 de 2023, reconoció dificultades en el flujo de recursos por deudas represadas, específicamente por conceptos de Acuerdo de Punto Final, recobros y otros. en el Auto 2049 de 2024, la Sala determinó la necesidad de garantizar ajustes a los presupuestos máximos. En el Auto 007 de 2025, la Sala declaró la insuficiencia de la UPC. En el Auto x de 2025, la Sala reconoció que los recursos no están siendo suficientes y, particularmente, la autoridad obligada no comprobó la implementación de un mecanismo para un desembolso ágil dentro del SGSSS.
[188] Aspecto que también fue expuesto por la Nueva EPS (f.j. 39), Coosalud (f.j. 45), la Asociación de Pacientes de Alto Costo (f.j. 60) y la Fundación Retorno Vital (f.j. 61). No obstante SOS, Sanitas y Asmet Salud refirieron haber mejorado en sus indicadores.
[189] Auto X del X de 2025, valoración de la orden trigésima.
[191] Artículo 243. Integrantes del Sistema General de Seguridad Social en Salud: Operadores logísticos de tecnologías en salud y gestores farmacéuticos. El Ministerio de Salud y Protección Social reglamentará los requisitos financieros y de operación de los agentes de los que trata este numeral. La Superintendencia de Industria y Comercio, en el desarrollo de sus funciones, garantizará la libre y leal competencia económica, mediante la prohibición de actos y conductas de competencia desleal.
[192] “Por el cual se expide el Plan Nacional de Desarrollo 2018-2022. “Pacto por Colombia, Pacto por la Equidad”.
[193] La insuficiencia de recursos como barrera para acceder a los medicamentos fue puesta de presente por la Defensoría del Pueblo (f.j. 24), los gestores farmacéuticos (f.j. 30), Sanitas EPS (f.j. 37), la Nueva EPS (f.j. 39), Asmet Salud (f.j. 43), Mutual Ser (f.j. 47), Asocajas (f.j. 48), la Cámara de la Industria Farmacéutica de la Andi (f.j. 51), Gestarsalud (f.j. 52), ACHC (f.j. 55), Así Vamos en Salud (f.j. 56), la Asociación de Pacientes de Alto Costo (f.j. 59) y la Fundación Retorno Vital (f.j. 63).
[194] Fundamento jurídico 174, Auto 007 de 2025.
[195] “Particularmente, los Autos 496 de 2022 y 607 de 2024 al calificar la orden vigésima novena, sobre cobertura universal, se recalcó que la capacidad instalada (i) en las zonas geográficamente dispersas presentaba disminuciones en la cantidad de los servicios (ii) de la población carcelaria era insuficiente”.
[196] Se resaltó que la Defensoría del Pueblo alertó sobre “el crítico deterioro del sistema de salud en Colombia, con un alarmante aumento del 75.7% en las quejas durante los últimos dos años [negrilla original]. Los retrasos en la entrega de medicamentos, la falta de oportunidad en la atención especializada y las deficiencias en el acceso a servicios médicos esenciales son las principales preocupaciones. https://www.defensoria.gov.co/en/-/radiograf%C3%ADa-de-la-defensor%C3%ADa-del-pueblo-sobre-la-crisis-en-el-sistema-de-salud
[197] A continuación, se relacionan comunicaciones emitidas por actores del sector salud en las que se anuncian cierres de servicios debido a las condiciones actuales: https://www.epssura.com/historial-de-noticias/2411-cierre-de-atencion-de-urgencias-clinica-del-bosque, https://scare.org.co/wp-content/uploads/Comunicado-crisis-sector-salud-cierre-de-servicios.pdf, https://www.elcolombiano.com/colombia/salud/otra-clinica-en-bogota-anuncia-cierre-de-servicios-por-falta-de-pagos-DH27022724, https://www.elespectador.com/salud/clinica-del-occidente-en-bogota-cerrara-servicios-de-obstetricia-y-neonatologia/.
[198] Ver numeral 36 de esta providencia.
[199] Ver fundamento jurídico 17 de esta providencia.
[200] El dato se obtiene de analizar el aumento de los 498 medicamentos financiados con la UPC del año 2020, a los 1059 fármacos para el año 2021.
[201] Artículo 59 de la Ley 489 de 1998. Igualmente, ver autos 1174 de 2022, 2882 de 2023, 089 de 2025, 007 de 2025, entre otros.
[202] Ley 1751 de 2015.
[203] Artículo 13 del Decreto 2591 de 1991. Ver entre otros, los autos 049 de 2006, 074 de 2019, 319 de 2013 y 139 del 25 de marzo de 2021.
 A1282-25
A1282-25