TEMAS-SUBTEMAS
Auto 2049/25
CUMPLIMIENTO DE LAS ORDENES DE LA SENTENCIA T-760/08- Análisis de medidas, resultados y avances
SEGUIMIENTO SENTENCIA DE LA CORTE CONSTITUCIONAL EN MATERIA DE DERECHOS A LA SALUD Y A LA VIDA-Nivel de cumplimiento bajo

CORTE CONSTITUCIONAL
Sala Especial de Seguimiento a la Sentencia T-760 de 2008
Auto 2049 de 2025
Referencia: seguimiento a la Sentencia T-760 de 2008.
Asunto: balance general de cumplimiento de las órdenes de la Sentencia T-760 de 2008, valoración de los mandatos vigésimo primero y vigésimo segundo y apertura de incidente de desacato.
Magistrado ponente:
Carlos Camargo Assis
Bogotá D. C., diez (10) de diciembre de dos mil veinticinco (2025).
La Sala Especial de Seguimiento a la Sentencia T-760 de 2008, creada por la Sala Plena de la Corte Constitucional para verificar el cumplimiento de las órdenes generales impartidas en la misma, integrada por los magistrados Vladimir Fernández Andrade, Miguel Polo Rosero y Carlos Camargo Assis, quien la preside, en ejercicio de sus competencias constitucionales y legales, procede a dictar el presente auto.
SÍNTESIS
La Sala Especial de Seguimiento evidenció que, pese al tiempo transcurrido desde la Sentencia T-760 de 2008 y a los múltiples requerimientos efectuados por esta Corporación, la mayoría de las órdenes estructurales aún no se cumplen y por ello continúan en ciclo de supervisión por parte de la Corte Constitucional. Las causas persistentes se relacionaron con deficiencias en acceso, disponibilidad y sostenibilidad financiera, factores que han limitado la ejecución plena de las órdenes que continúan vigentes.
Los mecanismos de respuestas establecidos y aplicados por el Gobierno no han respondido con inmediatez y eficacia a la problemática estructural. Persiste una ausencia de articulación institucional, indicadores de resultado, acceso y veracidad de la información pública, participación efectiva de la población usuaria y una limitada actuación de los órganos de control, lo que impide el goce efectivo del derecho a la salud.
La Corte Constitucional constató que, si bien durante el periodo de seguimiento se han adoptado algunas medidas orientadas a corregir las falencias, al día de hoy los efectos de las órdenes generales siguen siendo parciales, lo que se refleja en la crisis que aqueja el sistema de salud y conlleva a que la función del juez constitucional sea más estricta para alcanzar los niveles sostenibles de superación de los obstáculos que persisten.
De allí que, la Sala dio apertura al trámite del incidente de desacato sobre las órdenes que evidencian un grado de incumplimiento general, a saber, las vigésima primera y vigésima segunda, toda vez que comprometen de manera transversal la sostenibilidad financiera del sistema de salud.
De igual forma, con la finalidad de alcanzar el restablecimiento efectivo de los derechos de la población usuaria del servicio de salud e impedir la ineficacia de las decisiones judiciales, a partir de un análisis global de las órdenes estructurales, se dispuso que el Ministerio de Salud presentara un plan de acción dirigido a mitigar la crisis que padece el sistema de salud.
Así mismo, de conformidad con los principios de colaboración armónica e intersectorialidad, se ordenó a la Superintendencia Nacional de Salud que adopte un rol activo y verificable en el control del uso de los recursos por parte de las EPS.
Por último, dispuso correr traslado de esta decisión a la Procuraduría General de la Nación y la Fiscalía General de la Nación para que inicien las investigaciones disciplinarias y penales correspondientes, a la vez que llamó la atención de la Contraloría General de la República para la protección de los recursos públicos. Igualmente, solicitó a estas entidades que adelantaran un acompañamiento más riguroso en la implementación efectiva de la política pública en el marco de las órdenes estructurales.
I. ANTECEDENTES
1. En la Sentencia T-760 de 2008 la Sala de Revisión estudió 22 acciones de tutela. Ello permitió identificar fallas estructurales al interior del Sistema General de Seguridad Social en Salud (en adelante SGSSS), las cuales ocasionaban graves problemas en el goce efectivo del derecho fundamental a la salud, tales como: (i) zonas grises en las coberturas del entonces Plan Obligatorio de Salud (en adelante POS), hoy Plan de Beneficios en Salud[1] (en adelante PBS), que servían de justificación para negar servicios cubiertos; (ii) diferencias inaceptables entre los planes de beneficios de los regímenes en salud; (iii) falta de reglamentación sobre el acceso a los servicios no incluidos en el PBS, requeridos con necesidad por los usuarios del sistema (hoy servicios excluidos de financiación con recursos públicos de la salud); (iv) demoras y obstáculos en el procedimiento de recobros; (v) ausencia de información sobre los derechos y deberes de los usuarios y frente al desempeño de las Entidades Promotoras de Salud (en adelante EPS); y (vi) desconocimiento de la universalidad de la cobertura y del plazo legal definido para alcanzarla.
2. La mencionada providencia se desarrolló desde la perspectiva de cuatro ejes temáticos relacionados con: (i) la precisión, actualización, unificación y acceso a planes de beneficios; (ii) la sostenibilidad y el flujo de recursos; (iii) la cobertura universal; y (iv) la medición de acciones de tutela, carta de deberes, derechos y desempeño y divulgación de la sentencia. A partir de lo anterior, impartió 16 mandatos generales a diferentes autoridades[2] con el fin de que adoptaran las medidas necesarias para corregir las problemáticas identificadas.
|
Orden |
Alcance inicial de las órdenes impartidas[3] |
|
16 |
(i) Superar las fallas en la regulación de los planes de beneficios con el propósito de asegurar que sus contenidos sean precisos, actualizados y unificados para los dos regímenes y (ii) garantizar el acceso a los servicios de salud sin que las EPS e IPS nieguen los servicios. |
|
17 y 18 |
Orden 17: actualizar integralmente el plan de beneficios garantizando la participación de la comunidad médica y de los usuarios del sistema. |
|
Orden 18: actualizar el PBS en forma periódica (cada 2 años). |
|
|
19 |
Crear un registro de los servicios negados por las EPS con el propósito de conocer las razones de la negativa y evitar que los servicios incluidos en el plan de beneficios sean denegados por estas entidades. |
|
20 |
Identificar las EPS e Instituciones Prestadoras de servicios (en adelante IPS) que con mayor frecuencia niegan los servicios de salud incluidos en el POS, así como las medidas adoptadas frente a ellas por la negación de los servicios. |
|
21 y 22 |
Orden 21: garantizar que los menores de edad accedan a los mismos servicios de salud independientemente del régimen en que se encuentren. |
|
Orden 22: unificación gradual y sostenible del plan de beneficios para toda la población, lo que implica la equiparación de la Unidad de Pago por Capitación (en adelante UPC) de ambos regímenes. |
|
|
23 |
Establecer un trámite interno para que la respectiva EPS autorice directamente tanto los servicios de salud no incluidos en el plan como los medicamentos para la atención de las actividades, procedimientos e intervenciones explícitamente excluidas del mismo. |
|
24 |
Asegurar un flujo de recursos ágil, suficiente y oportuno al interior del sistema de recobros de manera que se garantice la sostenibilidad financiera del sistema. Conjurar la grave y constante práctica de corrupción al interior del sistema, salvaguardar y recuperar los recursos malversados en el sector y controlar los sobrecostos de medicamentos. |
|
25 |
Remoción de las glosas "principio activo en POS" y "fallo de tutela", las cuales constituían obstáculos impuestos por el Fosyga para no tramitar y pagar las solicitudes de recobro de las EPS. |
|
26 |
Tramitar los recobros represados y sin gestión por el entonces Fosyga a 30 de septiembre de 2008, de manera que las solicitudes fueran estudiadas y las que resultaran aprobadas recibieran el pago correspondiente. |
|
27 |
Rediseñar el procedimiento de recobro que permita que las solicitudes sean tramitadas y resueltas de manera ágil y oportuna, favoreciendo el flujo de recursos. |
|
28 |
Que los usuarios del sistema de salud conozcan los derechos y deberes de los pacientes, así como el desempeño de las diferentes EPS, en aras de ejercer su derecho a la libre elección. |
|
29 |
Asegurar la cobertura universal sostenible del sistema para beneficio de la población. |
|
30 |
Conocer el número de tutelas que resuelven los problemas jurídicos de la sentencia de seguimiento, con el fin de establecer si persisten las problemáticas estructurales y funcionales advertidas, y si se presenta una reducción en las acciones presentadas. |
|
32 |
Divulgar el contenido de la Sentencia T-760 de 2008 entre los jueces de la República, así como los autos de seguimiento y los informes que dan cumplimiento a cada una de las órdenes. |
Tabla 1.
3. Debido a la trascendencia de las directrices adoptadas en la Sentencia T-760 de 2008 y la necesidad de avanzar en el cumplimiento de sus órdenes generales, mediante el Acta 19 de 1.° de abril de 2009 la Corte creó la Sala Especial de Seguimiento para alcanzar sus objetivos. Desde entonces, asumió la responsabilidad de supervisar y valorar las medidas implementadas, principalmente por el Ministerio de Salud y Protección Social (en adelante MSPS), como rector de la política pública, atendiendo a las fallas estructurales identificadas en la providencia.
4. En desarrollo de esta función, la Sala Especial ha proferido 69 autos de valoración dentro del seguimiento[4], mediante los cuales ha calificado el grado de cumplimiento de los mandatos estructurales, así como las directrices impartidas en el caso focalizado[5] del Hospital San Francisco de Asís de Quibdó (en adelante HSFA).
5. Cabe precisar que, actualmente, las órdenes estructurales han generado un impacto significativo en el SGSSS y en la garantía del derecho fundamental a la salud. Frente a esto, la Sala advierte que la Sentencia T-760 de 2008, providencia de carácter estructural, contiene mandatos con tendencia correctiva que propenden por la adopción de medidas que generen resultados y, a través de ellos, un avance real y significativo en la superación de las fallas del SGSSS identificadas. Lo anterior no impide que contengan características propias de las órdenes complejas[6]. Sin embargo, lo particular de estos mandatos radica en su finalidad de generar cambios estructurales, en contraposición a los coyunturales, atacando problemáticas que persisten en el tiempo, que atañen a una generalidad y que por lo mismo pueden enmarcarse en la órbita de la política pública.
6. Aunque la sentencia fue proferida en 2008, en atención a las transformaciones normativas, sociales, y económicas, entre otras, la Sala ha actualizado los mandatos originales[7] y la forma de efectuarles seguimiento, al punto de desagregarlos en componentes –los cuales se analizarán más adelante– que[8] han incidido de forma más directa y efectiva en la superación de las problemáticas identificadas, adaptándose en mayor medida a la situación actual del sistema[9].
II. CONSIDERACIONES
1. Competencia
7. En atención a las facultades otorgadas por la Sala Plena de la Corte Constitucional en sesión celebrada el 1.° de abril de 2009[10], el artículo 86 de la Constitución y los artículos 27 y 52 del Decreto Estatutario 2591 de 1991, la Sala Especial de Seguimiento es competente para proferir este auto.
2. Objeto y metodología de la decisión
8. La Sala ha valorado el cumplimiento de las órdenes impartidas en la Sentencia T-760 de 2008, conforme a la metodología establecida en el Auto 411 de 2015, que parte de verificar la existencia de medidas implementadas por las autoridades obligadas, resultados orientados a la superación de los problemas identificados y avances significativos, que sean sostenibles en el tiempo[11]. Esta labor se ha desarrollado de manera cíclica atendiendo a las fases de documentación, participación, valoración y postvaloración consignadas en dicho auto. Esto ha permitido calificar los niveles de cumplimiento y adoptar las decisiones correspondientes.
9. Con base en estas etapas, la Corte clasifica el cumplimiento en cinco niveles. (i) Incumplimiento general cuando no existen medidas o acciones para cumplir la orden. (ii) Cumplimiento bajo si se presentan algunas medidas, pero son inadecuadas, no se evidencia resultados o los avances son mínimos. (iii) Cumplimiento medio si existen medidas y resultados parciales, pero aún no se supera el problema de fondo. (iv) Cumplimiento alto ante medidas adecuadas, resultados concretos y avances suficientes para superar la falla, aunque se observa que falta completar el mandato. Finalmente, (v) cumplimiento general si se logró totalmente el objetivo de la orden y se adoptaron mecanismos para evitar que se repita la falla.
10. Debe precisarse que, cuando una orden alcanza un nivel de cumplimiento alto o general, la Corte suspende o cierra el seguimiento; por el contrario, ante escenarios de incumplimiento o de cumplimiento bajo, se habilita la adopción de medidas más estrictas, como el fortalecimiento de los controles o la imposición de sanciones. En estos eventos, la Procuraduría General de la Nación debe acompañar los casos de cumplimiento bajo o medio y adelantar las investigaciones correspondientes frente a posibles omisiones de las entidades responsables.
11. En este marco, el objetivo del presente documento es, de una parte, efectuar un balance general de las valoraciones ya realizadas respecto de las 16 órdenes estructurales, para exponer los niveles de cumplimiento evidenciados a lo largo del proceso de seguimiento y, de otra, pronunciarse de manera concreta y específica frente las órdenes 21 y 22, dada su relevancia, especialmente porque, como se verá, se encuentran en incumplimiento general[12]. Lo anterior, con fundamento en las valoraciones efectuadas conforme a la metodología existente, y en su incidencia directa en la sostenibilidad financiera del SGSSS, problemática transversal a la mayoría de los mandatos, ya que sin recursos suficientes se afecta la prestación de los servicios y, en consecuencia, el goce efectivo del derecho fundamental a la salud.
12. El proceso de seguimiento de las órdenes ha resultado complejo y prolongado en el tiempo, lo que ha comprometido la efectividad de los derechos y la eficacia de las decisiones judiciales. Esto, en un escenario marcado por la multiplicidad de actores, la tecnicidad de las materias y la principal responsabilidad de las ramas ejecutiva y legislativa en la definición de la política pública, la asignación de los recursos y la expedición de la regulación correspondiente.
13. Esta Sala ha enfrentado dificultades persistentes, derivadas de la entrega copiosa pero imprecisa de información, la inactividad institucional, la falta de articulación, las limitaciones presupuestales y el incumplimiento reiterado de las órdenes, incluso bajo apremio de desacato[13]. Por ello, pese a los esfuerzos de revitalización del seguimiento con apoyo de la sociedad civil y los organismos de control, las medidas adoptadas por las autoridades han resultado insuficientes y tardías, razón por la cual este auto busca impulsar el cumplimiento efectivo de las órdenes estructurales y avanzar en la superación de los obstáculos que impiden la garantía real del derecho a la salud.
14. Para tal efecto, la Sala abordará: (i) los logros obtenidos en el seguimiento; (ii) el estado actual de las órdenes; (iii) el estado del goce efectivo del derecho a la salud en los términos de las órdenes estructurales; (iv) el incumplimiento general del componente de suficiencia de la UPC (órdenes 21 y 22); (v) la necesidad de un Plan de Acción Integral para generar respuestas a corto, mediano y largo plazo; (vi) la apertura de incidente de desacato por el incumplimiento general de las órdenes 21 y 22 (impacto sobre el equilibrio financiero del sistema); (vii) el traslado a la Procuraduría General de la Nación, a la Contraloría General de la República y a la Fiscalía General de la Nación, para lo de sus competencias; (viii) la importancia de la inspección, vigilancia y control sobre los recursos del sistema ejercidas por la Superintendencia de Salud; y (ix) la divulgación de esta decisión (orden 32).
3. Logros obtenidos en el seguimiento a la Sentencia T-760 de 2008
15. Desde el 2009 la Sala Especial ha orientado sus esfuerzos al cumplimiento efectivo de las órdenes impartidas en la Sentencia T-760 de 2008, con el propósito de garantizar que todas las personas accedan y dispongan de salud como un derecho fundamental y un servicio público esencial[14]. El objetivo final del seguimiento deriva en restablecer el goce efectivo de este derecho, mediante la valoración de las medidas adoptadas por las autoridades concernidas para corregir las fallas estructurales del sistema[15].
16. Con ese propósito la Sala ha promovido espacios de reflexión, participación[16] y acercamiento a la realidad social del sistema en salud. En esa consecución, ha llevado a cabo cuatro audiencias[17], múltiples sesiones técnicas[18] y se han requerido informes[19] a los responsables de la política pública, los grupos de acompañamiento y los peritos constitucionales voluntarios[20] para verificar periódicamente el grado de superación de los problemas recurrentes que originaron la sentencia estructural.
17. A partir de las anteriores acciones y con base en las valoraciones realizadas, la Sala identificará los principales logros en algunas de las órdenes estructurales, sin que ello implique una evaluación definitiva sobre el nivel de cumplimiento o sobre la persistencia de aspectos pendientes, pues la finalidad es ofrecer una visión clara y ordenada de los avances, tal como se muestra a continuación:
|
Orden |
Logros obtenidos dentro del seguimiento a la Sentencia T-760 de 2008[21] |
|
16 |
No aplica, toda vez que esta orden no ha generado ningún logro en el seguimiento. |
|
17-18 |
- Con ocasión de la Ley 1751 de 2015 se estableció el Procedimiento Técnico Científico y Participativo para la definición de los servicios y tecnologías excluidos de financiación con recursos públicos de la salud. - El PBS se ha actualizado de forma permanente y desde el año 2017 se han expedido cuatro resoluciones de exclusiones y once resoluciones que determinan los servicios y tecnologías PBS UPC. |
|
19 |
- Se avanzó en el recaudo de datos a través del reporte de los servicios negados por parte de las EPS. - Se adoptó un reporte de negaciones para los regímenes contributivo y subsidiado. - La cartera de salud introdujo un mayor número de causales de negaciones de servicios, lo cual permite conocer con más detalle los verdaderos motivos de negación. |
|
20 |
No aplica, toda vez que esta orden no ha generado ningún logro en el seguimiento. |
|
21-22 |
- La unificación de los planes de beneficios en ambos regímenes en todos los grupos etarios. - La creación del mecanismo de techos y presupuestos máximos (en adelante PM). - El pago de los presupuestos máximos de 2022 a las EPS, con ocasión de la apertura del incidente de desacato. - La emisión de la Resolución 067 de 2025 que estableció la metodología de reajuste de los presupuestos máximos - La creación de una mesa de trabajo UPC para reajustar la UPC 2024 con participación de diferentes actores del sector salud. |
|
23 |
- Se creó e implementó el mecanismo de prescripción directa Mi prescripción (en adelante Mipres) para prescribir y autorizar los servicios y tecnologías PBS no UPC. - Se creó el listado Unirs (Medicamentos con Usos no Incluidos en Registro Sanitario). - Disminución de barreras de acceso a los pacientes y respeto de la autonomía médica de los prescriptores al eliminar el requisito de agotar un medicamento PBS UPC antes de ordenar uno PBS no UPC. - Se creó e implementó el mecanismo de prescripción directa para algunos medicamentos excluidos de financiación con recursos públicos de la salud cuando se cumpla con las especiales circunstancias de la Sentencia C-313 de 2014 en el régimen subsidiado. |
|
24[22] |
- La implementación de la política de control de precios de medicamentos ha ahorrado miles de millones de pesos, contribuyendo a la apertura del mercado y controlando los precios de los nuevos fármacos que ingresan a este. - El Acuerdo de Punto Final (en adelante APF) buscó sanear las deudas existentes entre los agentes del sector salud, en procura de garantizar el financiamiento del sistema y una mayor liquidez. - Se desarrolló un sistema de monitoreo del abastecimiento de medicamento en Colombia. - Se avanzó en la clarificación parcial del estado de pagos y deudas APF en el RS. |
|
25 |
- La eliminación de algunas causales de glosas en el proceso de recobro que obstaculizaban el flujo de los recursos del sistema. - El reconocimiento y pago de los recobros que habían sido negados con ocasión de las anteriores causales de glosa. |
|
26 |
- El pago de los recobros represados con anterioridad a la expedición de la Sentencia T-760 de 2008. |
|
27 |
- La creación del mecanismo de techos o presupuestos máximos disminuyó los servicios y tecnologías en salud que se tramitan a través del procedimiento de recobros. - Mejoró el flujo de recursos al eliminar el
represamiento de los recobros del |
|
28 |
- Al momento de la afiliación a una EPS los usuarios del SGSSS reciben información relativa a sus derechos, deberes y desempeño de las EPS. |
|
29 |
- Se puso en marcha el mecanismo de contribución solidaria que permite la afiliación de la población no pobre y no vulnerable. - Se creó el Sistema Obligatorio de Garantía de la Calidad y con este se implementaron indicadores de experiencia en la atención[23]. - Con el caso focalizado del HSFA se garantiza la existencia de al menos un hospital de II nivel en el departamento del Chocó[24]. - Implementación de medidas para alcanzar un alto porcentaje de afiliación, incluyendo a la población migrante. |
|
30 |
- Se han estudiado las tendencias en las acciones de tutela en salud con ocasión de las mediciones anuales. - La cartera de salud ha realizado gestiones para la presentación del informe de mediciones de tutela. - Se han estudiado todos los problemas jurídicos de la sentencia estructural. - La autoridad obligada ha avanzado en la gestión de una base de datos autónoma para la medición de tutelas. |
|
32 |
-Se ha capacitado a empleados y
funcionarios de la Rama Judicial. |
Tabla 2.
18. Como se puede evidenciar, a partir de la labor de la Sala de Seguimiento se han registrado importantes avances frente al cumplimiento de algunas órdenes impartidas a través de la Sentencia T-760 de 2008. Sin embargo, persiste la necesidad de continuar la verificación de los mandatos que no han sido cumplidos a cabalidad y que actualmente presentan problemáticas estructurales no superadas, las cuales se describen a continuación.
4. Estado actual de las órdenes generales
19. La Sala reconoce que el sistema de salud opera bajo una estructura multisectorial en la que intervienen autoridades nacionales, territoriales y diversos agentes públicos y privados con competencias diferenciadas, lo que implica que su ejecución se desarrolla en un entorno institucional amplio y concurrente que influye en el funcionamiento del sistema.
20. Sin embargo, el análisis que se efectúa en este auto se limita a verificar el cumplimiento de las obligaciones impuestas a las autoridades concernidas en las órdenes estructurales de la Sentencia T-760 de 2008. Así las cosas, la Sala expondrá el estado actual de acatamiento de los mandatos impartidos en dicha providencia, para lo cual los agrupará según la última valoración de cumplimiento (general, alto, medio, bajo e incumplimiento general).
4.1. Cumplimiento general y alto
|
Orden |
Problemática identificada |
Fundamento para el cierre del seguimiento por la Corte |
|
Cumplimiento general |
||
|
25 |
Remoción de las glosas por “principio activo en POS” y “fallo de tutela”, las cuales constituían obstáculos impuestos por el Fosyga para no tramitar y pagar las solicitudes de recobro de las EPS. |
Los motivos de glosa “principio activo en POS” y “fallo de tutela” fueron retirados del ordenamiento legal, y los recobros que habían sido glosados con esas causales fueron tramitados[26]. |
|
28 |
Ordenar al Ministerio de Salud adoptar las medidas necesarias para asegurar que al momento de afiliarse a una EPS, contributiva o subsidiada, le entreguen a toda persona, en términos sencillos, la carta de derechos y de desempeño. |
Se verificó que a los pacientes se les estaban entregando las cartas de derechos y deberes y de desempeño de las EPS previo al trámite de afiliación ante estas[27]. |
|
Cumplimiento alto |
||
|
26 |
Tramitar los recobros represados y sin gestión por el entonces Fosyga a 30 de septiembre de 2008, de manera que las solicitudes fueran estudiadas y las que resultaran aprobadas recibieran el pago correspondiente. |
Se constató que el 70% de los recobros atrasados a 30 de septiembre de 2008 se tramitaron efectivamente, por lo que concluyó la existencia de avances significativos que permitieron suponer la superación de la falla estructural en un tiempo razonable[28]. |
Tabla 3. Órdenes estructurales que se encuentran en cumplimiento general y alto.
4.2. Cumplimiento medio
21. La Sala señala que únicamente en cuatro órdenes se han identificado algunas medidas y avances reportados por el MSPS; no obstante, resultan insuficientes para superar la falla estructural.
|
Orden |
Problemática |
Lo que falta para avanzar en su superación |
Estado actual de la orden |
|
Cumplimiento medio |
|||
|
17 y 18 |
Procedimiento Técnico Científico y Participativo (PTCP): en la última valoración se encontró que, aun cuando el MSPS implementó medidas conducentes al actualizar el PTCP, a través de la Resolución 318 de 2023, estas todavía no resultaban suficientes, pues existen (i) problemas en el mecanismo de participación del PTCP, (ii) dudas o desconocimiento de la comunidad, de que algunos servicios, que no han sido expresamente excluidos, pertenecen al PBS, pese a que no están financiados con la UPC y (iii) barreras en la prescripción de los servicios cubiertos por el PBS que no se financian con la UPC y tampoco han sido expresamente excluidos de financiación con recursos públicos de la salud[29].
|
El MSPS tiene que (i) garantizar la posibilidad de participación ciudadana en el PTCP a través de canales virtuales y presenciales en todo el territorio nacional. (ii) publicitar la normativa que contiene las coberturas no UPC, para que la comunidad en general la conozca. (iii) Dar mayor publicidad a la herramienta Pos Populi, pues esta ayuda a los actores del SGSSS a clarificar los contenidos del PBS.
Lo anterior, toda vez que desde la emisión de la sentencia estructural la Corte precisó que la finalidad de estas órdenes se circunscribe a garantizar la participación directa y efectiva de la comunidad médica y de los usuarios del sistema de salud.
También se busca eliminar la incertidumbre respecto del contenido del PBS, ya que esto afecta gravemente el derecho a la salud de las personas, no solo por cuanto impone barreras en el trámite para acceder a los servicios, sino también porque impide adoptar las medidas necesarias para asegurar su financiación. |
Esta orden se encuentra en proceso de documentación para una nueva valoración.
|
|
23 |
1. Prescripción de servicios PBS no UPC: este módulo se encuentra en progreso porque se mantienen medidas conducentes para el funcionamiento en Mipres. En todo caso se presentan quejas por errores en la prescripción, negación de servicios que están codificados, baja capacitación en EPS, IPS y profesionales de la salud, etc.[30]. No se realiza seguimiento de las Juntas de Profesionales de la Salud (en adelante JPS) ni se resuelven oportunamente solicitudes.
2. Prescripción de servicios excluidos de financiación con recursos públicos de la salud cuando se cumplan los requisitos establecidos en la Sentencia C-313 de 2014: recientemente, esta función comenzó con algunos medicamentos en el régimen subsidiado. Lo que demuestra una implementación progresiva. Empero, no se aplicó en el régimen contributivo a pesar de que así se ordenó en el año 2020[31].
|
El MSPS debe:
(i) incluir en el Mipres los servicios que la Corte ha determinado que están en el PBS no UPC (por ejemplo: las sillas de ruedas[32]). (ii) Ejecutar un plan de trabajo para el funcionamiento de los servicios excluidos del régimen contributivo e incluir tanto medicamentos como servicios y tecnologías. (iii) Registrar plenamente los errores de la herramienta. (iv) Capacitar a los profesionales en las dos modalidades. (v) Profundizar en temas relacionados con la trazabilidad de la herramienta y funcionamiento de las JPS[33]. (vi) Considerar un sistema de alarmas para negaciones de servicios codificados o errores frecuentes en el proceso. Fortalecer el seguimiento al uso del formato de contingencia. Igualmente, al tenerse las dos funciones debe considerar todas las falencias previstas en la última valoración para estas.
Lo anterior es importante, ya que esta orden busca “cesar el desconocimiento sistemático ‘del derecho a acceder a los servicios de salud requeridos, exigiendo el ‘trámite previo’ de interponer una acción de tutela’ porque no existe ninguna otra vía legal que permita acceder a algunos servicios que también hacen parte central del derecho fundamental a la salud”[34].
|
Este mandato se encuentra en estado de postvaloración (Auto 1006 de 2025).
|
|
24[35] |
Flujo de recursos: la problemática que persiste radica en que, aunque se han suscrito contratos de transacción y realizado pagos parciales de los valores aprobados por APF, el saneamiento de la cartera no ha culminado, subsisten montos relevantes sin ejecutar, se presentan demoras en la suscripción de algunos contratos por parte de las EPS y no existe aún un horizonte cierto para el cierre definitivo del proceso. Esto mantiene un rezago financiero que continúa afectando el flujo de recursos y la estabilidad de los prestadores de servicios de salud[36].
|
Para superar el rezago del APF: (i) la Adres debe culminar la suscripción de todos los contratos de transacción pendientes, ejercer gestiones coercitivas frente a las EPS renuentes y efectuar el giro total de los valores aprobados con soportes de pago efectivo; (ii) el MSPS tiene que garantizar la disponibilidad y asignación presupuestal necesaria, fijar un cronograma obligatorio de cierre del APF, ejercer seguimiento directo y permanente sobre la ejecución de los pagos hasta acreditar su culminación total.
El saneamiento de la cartera resulta un elemento central para el cumplimiento de la orden, en tanto esta persigue garantizar un flujo oportuno y continuo de los recursos del sistema de salud. Los dineros que se liberan mediante la cancelación de las deudas acumuladas permiten restablecer la liquidez de las EPS, asegurar el pago regular a la red prestadora y mejorar su sostenibilidad financiera, condiciones indispensables para la prestación ininterrumpida de los servicios. |
La orden se encuentra en etapa de documentación. Recientemente tanto la Adres como el MSPS remitieron a la Corte informes de cumplimiento de lo allí ordenado (Auto 1175 de 2025). |
|
Sobrecostos de medicamentos: por la reciente implementación de la Circular 18 de 2024, se requiere tiempo para evaluar sus efectos reales sobre la contención de precios, la reducción de sobrecostos y la estabilidad del mercado farmacéutico e identificar si se trata de una medida sostenible en el tiempo[37].
|
El Ministerio de Salud debe consolidar la regulación de precios de medicamentos mediante la aplicación sostenida de la Circular 18 de 2024, fortalecer los mecanismos de seguimiento y sanción, garantizar la trazabilidad de los precios en toda la cadena de suministro y evaluar periódicamente el impacto de las medidas adoptadas, para asegurar que los controles se mantengan en el tiempo y contribuyan de forma efectiva a reducir los sobrecostos y preservar la sostenibilidad del sistema de salud.
Esto es importante porque solo mediante un control efectivo, permanente y trazable de los precios de los medicamentos puede evitarse la generación de sobrecostos que desfinancian el sistema, proteger los recursos públicos y garantizar la sostenibilidad financiera necesaria para la prestación continua de los servicios de salud.
|
Esta orden se encuentra en estado de postvaloración y en proceso de cumplimiento de términos por parte del MSPS (Auto 1283 de 2025). |
|
|
32 |
Difusión de la Sentencia T-760 de 2008 por el Consejo Superior de la Judicatura: la falta de identificación de los despachos judiciales en zonas apartadas, la exclusión de los autos de seguimiento en las capacitaciones y la desactualización de los programas institucionales, ha impedido medir y fortalecer la capacitación de los funcionarios judiciales frente a la Sentencia T-760 de 2008[38]. |
El CSJ debe identificar los despachos judiciales localizados en zonas apartadas e implementar una estrategia que garantice su formación.
Asimismo, tiene que incluir los temas de capacitaciones y las decisiones proferidas por la Sala, frente al acceso, el flujo adecuado de recursos, los derechos y deberes de los usuarios del sistema, y la cobertura universal, entre otros.
También debe realizar jornadas de formación en los departamentos
con zonas geográficamente dispersas y reportar el total de los funcionarios
capacitados desde que se profirió la
Lo mencionado es relevante, toda vez que la Sala ha sido enfática en señalar que la difusión y publicidad tanto de la sentencia estructural como de los autos de seguimiento por parte del Consejo Superior de la Judicatura no constituye una actuación meramente formal, sino una obligación que se mantiene vigente hasta la plena materialización de la totalidad de las órdenes impartidas por esta Corporación. De esta manera, la publicidad opera como garantía efectiva del principio democrático.
|
Este mandato actualmente está en postvaloración y en proceso de cumplimiento de términos.
|
Tabla 4. Órdenes estructurales que se encuentra en cumplimiento medio.
4.3. Cumplimiento bajo
22. Las fallas recurrentes y estructurales identificadas en la sentencia en las cuales se ha declarado nivel de cumplimiento bajo se relacionan con las siguientes órdenes:
|
Orden |
Problemática |
Lo que falta para avanzar en su superación |
Estado actual de la orden |
|
Cumplimiento bajo |
|||
|
16 |
Oportunidad en la prestación de servicios de salud: en la valoración de este componente la Sala observó que el MSPS, (i) no cumplió con las actividades que planteó en los cronogramas y planes de trabajo; (ii) no implementó nuevas medidas para regular e iniciar el registro para recaudar la información sobre el tiempo que tardan los pacientes en ser atendidos en los diferentes servicios de salud; (iii) entregó datos que no proporcionan seguridad ni certeza, pues son sustancialmente diferentes a los reportados por el Instituto de Evaluación Tecnológica en Salud (IETS); (iv) de conformidad con la información recopilada por el instituto, la espera en promedio para acceder a los servicios es muy elevada y (v) los usuarios continúan presentando un gran número de quejas y tutelas para acceder a los servicios de salud[39].
|
El MSPS debe: (i) definir los tiempos máximos en los cuales deben asignarse las citas de medicina especializada y realizarse los diferentes procedimientos. (ii) Regular e iniciar un registro sobre el tiempo que tardan los pacientes en (a) ser clasificados en nivel triage; (b) ser atendidos en urgencias; (c) asignársele cita de medicina especializada; (d) la realización y dispensación de los procedimientos, tecnologías y medicamentos que se le han ordenado; (e) la asignación de citas de medicina y odontología general, y especializada y, (f) obtener el suministro de procedimientos y medicamentos, respecto de quienes hicieron uso del mecanismo de portabilidad.
|
El componente de oportunidad en la prestación de los servicios de salud se encuentra en estado de postvaloración (Auto 1174 de 2025).
|
|
Acceso a medicamentos: la Corte encontró que: (i) existe una cartera entre los distintos actores del sistema de salud, con especial afectación en los gestores farmacéuticos y las propias EPS, situación que impide el suministro de fármacos, pues la falta de flujo de recursos limita la dispensación de medicamentos PBS; (ii) de 2022 a julio de 2025, la no entrega, entrega incompleta o inoportunidad en entrega de medicamentos ha ido en aumento, pues así lo demuestra el incremento desmedido de acciones de tutela; (iii) aunque en el país no hay desabastecimiento de medicamentos, se advierten problemas de dispensación en el territorio; (iv) los trámites represados en el Invima constituyen una barrera de acceso a los medicamentos y, (v) la ausencia de información real y actualizada impide que los actores del sistema emitan alertas sobre la falta de disponibilidad de los fármacos[40].
|
El MSPS debe: (i) crear un sistema unificado de información o adecuar el sistema de monitoreo de abastecimiento de medicamentos como una plataforma pública interoperable y en línea que consolide información del Sismed, Mipres, Invima, EPS, IPS, laboratorios y gestores farmacéuticos y las bases de datos que considere, con datos actualizados y de consulta ciudadana para no llegar a la inexistencia de estas tecnologías e identificar sobrecostos en el SGSSS. (ii) Consolidar de forma definitiva la cartera adeudada que tienen las EPS con los gestores farmacéuticos. (iii) Elaborar una estrategia de plan de pago con las EPS hacia los gestores, para garantizar la eliminación de los bloqueos en la dispensación a través de los canales institucionales. Y (iv) realizar un seguimiento constante al Invima para superar el represamiento de trámites en la entidad.
Lo dicho resulta de gran importancia, en la medida que, hasta tanto el MSPS no defina los tiempos máximos en los cuales deben ser atendidos los usuarios en los diferentes servicios de salud y no se atienda la problemática del flujo de recursos que impide la dispensación de medicamentos PBS, no se advertirán avances en esta orden.
|
El componente se encuentra en estado de postvaloración y en vigencia de los términos ordenados por la Sala (Auto 1282 de 2025).
|
|
|
19 |
No existe un registro que incluya la totalidad de las negaciones, teniendo en cuenta las expresas y tácitas, consideradas estas últimas como aquellos servicios que fueron autorizados, pero no prestados oportunamente. Tampoco se ha creado el mecanismo de alarma que se active ante la negación de un servicio PBS[41]. Si bien el MSPS expidió la Resolución 1632 de 2025, no será implementada dentro del término ordenado por esta Corte, teniendo en cuenta que se estipuló un periodo de transición de 12 meses contados a partir de la fecha de expedición del acto administrativo para su entrada en vigor[42]. Además, frente a dicho acto administrativo, la Corte observa que no se contempló conservar el auto reporte que actualmente realizan las EPS; su eliminación implicaría la pérdida de una fuente de información que garantiza la continuidad de la curva de seguimiento y la trazabilidad histórica de las negaciones. El número de negaciones de servicios PBS continúa en aumento[43]. La ausencia de información frente a la devolución del dinero correspondiente a la UPC pagada cuando se imponga la barrera por negación de un servicio PBS impide identificar el total adeudado, el porcentaje recuperado y los resultados de las medidas implementadas por el MSPS. |
El MSPS debe (i) dar cumplimiento a lo establecido en el Auto 1281 de 2025 e implementar, a más tardar el 1.° de enero de 2026, el registro con la totalidad de negación de servicios, así como el mecanismo de alarmas automáticas que se active ante el registro de una negación de servicios o tecnologías incluidas en el PBS financiadas con la UPC, (ii) registrar el número total de negaciones en los próximos informes de servicios negados, (iii) implementar las medidas conducentes a desestimar la negación de servicios, (iv) reportar a la Corte un informe con el histórico de reembolsos solicitados e indicar los valores recaudados en el proceso de devolución de la UPC pagada sin justa causa ante la negación de servicios.
Lo anterior es de gran relevancia, porque desde el año 2015, la Corte se encuentra a la espera de que el MSPS ponga en funcionamiento el registro de negaciones, pues desde entonces se evidenció que los reportes entregados por la entidad no eran precisos ni confiables y no existe claridad respecto de los servicios que comúnmente se niegan, ni las razones de la negativa, máxime cuando el registro persiste en omitir los datos respecto de los servicios no suministrados en forma oportuna pese a ser autorizados.
Estos aspectos son de vital relevancia ya que al contar con dicha información, es posible obtener la devolución del dinero pagado sin justa causa de las EPS que nieguen servicios, lo cual desincentiva las negaciones y fortalece el acceso.
|
Esta orden se encuentra en etapa de postvaloración (Auto 1281 de 2025). |
|
20 |
Escasas medidas para la formulación de la metodología de medición para la elaboración del ranking de EPS e IPS y falta de actualización de los criterios de evaluación conforme la Ley Estatutaria y la Sentencia C-313 de 2014, con la participación de todos los actores del sistema. |
Al MSPS le corresponde (i) convocar a sesiones técnicas a todos los actores del SGSS para actualizar los criterios de evaluación, (ii) actualizar una metodología de medición que incluya los criterios de evaluación definidos en las sesiones técnicas, (iii) elaborar el ranking de EPS e IPS conforme dichos criterios y (iv) publicarlo a toda la ciudadanía.
Lo mencionado, es importante, ya que la elaboración de los rankings en los términos establecidos por la Corte permite a los usuarios conocer desde todas las aristas, el funcionamiento de cada EPS o IPS, para con ello ejercer su derecho a la libertad de escogencia, con base en conocimientos reales.
|
Esta orden se encuentra en etapa de valoración sobre el componente de ranking de EPS, para los años 2021, 2022 y 2023.
El componente de ranking de IPS se encuentra en etapa de postvaloración, y a la espera de remisión del ranking 2024 (Auto 708 de 2024). |
|
24 |
Flujo de recursos: la fluidez del dinero no alcanza la agilidad requerida y los pagos a prestadores continúan siendo tardíos. El desabastecimiento de medicamentos persiste sin una mitigación efectiva y verificable. La ejecución de los recursos aprobados en el marco del APF se mantiene de manera parcial y con rezagos. La entrega de los informes cuatrimestrales carece de oportunidad, integralidad y resultados comprobables, lo que impide constatar avances reales en la superación de las fallas estructurales que afectan el flujo de recursos y el acceso efectivo a los servicios y medicamentos[44].
|
El MSPS debe acreditar resultados materiales y verificables que demuestren: (i) una mejora real en la agilidad de los pagos, con reducción comprobable de los tiempos de giro a prestadores, porque el cierre efectivo del APF solo cumple su finalidad si se traduce en liquidez inmediata para la red prestadora; (ii) la operación efectiva del sistema de monitoreo del desabastecimiento de medicamentos, por su importancia en el acceso a los medicamentos; (iii) la ejecución total, oportuna y certificada de los recursos aprobados en el marco del APF, con soportes de giro efectivo, pues mientras subsistan valores pendientes la cartera no se considera saneada y el flujo del dinero continúa afectado; y (iv) la entrega puntual y completa de los informes cuatrimestrales con indicadores de resultado, ya que solo con información verificable pueden constatarse las acciones desplegadas por el MSPS y la Adres, de modo que se evidencie un avance sostenido en la superación de la falla estructural del flujo de recursos. |
La orden se encuentra en etapa de documentación. |
|
27 |
El procedimiento de verificación, control y pago de los recobros presenta fallas que afectan la eficiencia del flujo de recursos para financiar servicios y tecnologías no cubiertos por la UPC y los Presupuestos Máximos (en adelante PM). Esto se evidencia en demoras en los pagos, glosas injustificadas, duplicidad de registros, sobrecostos y débil articulación institucional. Dichas deficiencias generan lentitud en el flujo de los recursos, falta de claridad sobre el PBS y ausencia de un procedimiento unificado, claro y eficiente. Lo anterior afecta la transparencia, la oportunidad y la sostenibilidad del sistema de salud. |
Para asegurar un procedimiento ágil de recobros que permita mayor flujo oportuno de recursos, la Adres y el MSPS deben: (i) definir con precisión las etapas previas del trámite y fijar plazos perentorios, porque la indeterminación procedimental genera demoras innecesarias que pueden afectar el flujo de recursos; (ii) clarificar expresamente las fuentes de financiación de los servicios y tecnologías en salud, para establecer con certeza qué resulta recobrable y evitar rechazos por indebida imputación; (iii) fortalecer los controles cruzados de validación de la información, con el fin de reducir glosas y reprocesos injustificados que ralentizan los pagos; (iv) depurar duplicidades en las bases de datos y unificar criterios técnicos de auditoría, para impedir inconsistencias que bloqueen el trámite; (v) asegurar la interoperabilidad de los sistemas de información, porque la fragmentación tecnológica impide una validación rápida y confiable; y (vi) garantizar pagos oportunos.
Esto es de vital importancia, toda vez que la finalidad de esta orden es garantizar un procedimiento de recobro unificado, claro, eficiente y transparente para la verificación, control y pago oportuno de los PBS no UPC. Las medidas antes descritas podrían contribuir de manera directa a su mejoramiento, al fortalecer la oportunidad en los giros, la trazabilidad del gasto y la sostenibilidad financiera del sistema.
|
Este mandato se encuentra en etapa de documentación. |
|
29 |
Afiliación: en la última valoración[45] se constató lo siguiente: (i) un retroceso en la afiliación al sistema de salud, pasando del 99% en 2021 al 96.5% en 2023, (ii) inconsistencia de datos, especialmente en Cundinamarca, Bogotá y frente a la población privada de la libertad, (iii) no se reporta un dato fiel de las personas que no están afiliadas al sistema y (iv) aunque se implementaron medidas como el mecanismo de contribución solidaria no se reflejan resultados.
|
El MSPS debe depurar datos, corregir inconsistencias territoriales y adoptar acciones sostenibles para la población vulnerable. Además, si identifica cambios en las cifras, debe aplicarlos y reportar las novedades de forma clara en los informes semestrales.
Ello es importante, toda vez que la afiliación comporta el primer paso para ingresar al sistema, sin que sea lo único que deba garantizarse.
|
Esta orden se encuentra en estado de documentación. |
|
Accesibilidad: en las últimas consideraciones se comprobó una inestabilidad en la capacidad instalada: aumentó entre 2021 y 2022, pero descendió en 2023, sin impactar el crecimiento poblacional. No se reportaron medidas claras sobre gasto de bolsillo, telemedicina ni calidad, y los indicadores mostraron variaciones mínimas. No hubo avances en tiempos de atención de cáncer, traslados, servicios territoriales ni fortalecimiento de sistemas de información[46]. |
El MSPS debe definir mínimos obligatorios de atención por territorio, ajustados a la población y al número de servicios requeridos, para que no existan regiones sin cobertura básica.
También debe garantizar la implementación real y sostenible de la telemedicina. Igualmente, es necesario consolidar indicadores claros y verificables de calidad, que permitan medir tiempos de atención y continuidad en los tratamientos. Finalmente, se requiere fomentar espacios de participación comunitaria y diálogo con las zonas dispersas.
Esto es así, comoquiera que la afiliación, por sí sola no resulta suficiente para hacer efectiva la cobertura universal, pues esta requiere que se asegure a los usuarios del sistema el acceso a los servicios de salud en condiciones de calidad, eficacia, oportunidad e integralidad.
|
||
|
30 |
Medición de tutelas: El Ministerio aplicó metodologías diferentes cada año (2022, 2023 y 2024), lo que impide comparar resultados y debilita la calidad de las mediciones. Se presentaron inconsistencias y errores en la depuración de tutelas, sin criterios claros ni justificación de exclusiones. Tampoco se identificaron las fallas estructurales, funcionales y financieras del sistema, pese a ser un mandato reiterado. Finalmente, no se tienen indicadores del Goce Efectivo del Derecho (GED) y persiste la ausencia de mecanismos de participación. |
El Ministerio debe definir de manera estable la metodología de medición de acciones de tutela que usará en 2025.
Además, el informe debe recoger todas las falencias señaladas en la valoración, consistentes en: metodologías cambiantes que impiden la comparación, inconsistencias en la depuración de tutelas, entre otras. Por otra parte, debe tener en cuenta que la tendencia de la presentación de acciones constitucionales en salud va en aumento, y no ha indicado las razones de tal incremento.
Ello resulta especialmente relevante, toda vez que esta orden mantiene una relación transversal con el cumplimiento de los demás mandatos, al constituirse en un indicador clave tanto de la efectividad de las medidas adoptadas al interior del sistema como de las persistentes barreras de acceso a los servicios de salud.
En ese sentido, el comportamiento de la acción de tutela no solo permite evaluar la calidad de la implementación de las políticas públicas en el SGSSS, sino que también refleja la necesidad de los usuarios de acudir a este mecanismo para lograr la efectividad de su derecho fundamental a la salud.
|
Esta orden se encuentra en postvaloración (Auto 1280 de 2025). |
|
Chocó |
El HSFA continúa operando en condiciones inadecuadas, con disminución de servicios, renuncia masiva de especialistas, fallas en la infraestructura, deficiencias en la planta eléctrica y en el tratamiento de agua, manejo inadecuado de residuos, falta de insumos y medicamentos, y retrasos reiterados en el pago de salarios y honorarios del personal asistencial. Tales circunstancias han limitado la accesibilidad, disponibilidad, aceptabilidad y calidad de la atención, impidiendo la superación de la crisis sanitaria que desde hace años afecta a los habitantes del departamento[47]. |
El MSPS, la Superintendencia Nacional de Salud y el agente interventor de la ESE deben cumplir las actividades del plan de contingencia relacionadas con la organización de historias clínicas, disposición de basuras, reparación de equipos biomédicos y reporte de insumos.
Asimismo, deben realizar la autoevaluación de los requisitos de habilitación, así como presentar el estudio de necesidades de planta de personal y el plan de vinculación, informar los cierres de servicios y los avances en infraestructura, dotación, planta de agua, insumos, equipos y pagos laborales.
El cumplimiento de estas actividades resulta esencial para restablecer de manera inmediata las condiciones mínimas de operación del hospital, garantizar la continuidad y seguridad en la prestación de los servicios, normalizar la gestión administrativa y financiera, y asegurar la disponibilidad efectiva de talento humano, infraestructura, dotación e insumos, de modo que se supere de forma progresiva la crisis institucional y se proteja de manera real el derecho fundamental a la salud de la población del Chocó.
|
Esta orden se encuentra en estado de documentación.
|
Tabla 5. Órdenes estructurales que se encuentra en cumplimiento bajo.
4.4. Incumplimiento general
|
Orden |
Problemática |
Lo que falta para avanzar en su superación |
Estado actual de la orden |
|
Incumplimiento general |
|||
|
21 y 22[48] |
Componente de suficiencia de la UPC[49]. Persiste: (i) la deficiente calidad, validación y representatividad de la información con la cual se calcula la UPC, al provenir de un número reducido de EPS, sin mecanismos eficaces de contraste ni superación de las mallas de calidad. (ii) La no demostración técnica y verificable de la suficiencia financiera de la UPC[50], pese al aumento de la siniestralidad, la inflación y los mayores costos del sistema. (iii) La falta de equiparación real de la UPC del RS al 95% de la del RC[51], al no consolidarse un cálculo de manera estable con datos propios y confiables del régimen subsidiado.
|
El MSPS debe: (i) calcular la UPC de ambos regímenes con información suficiente, representativa y de calidad, proveniente de las EPS. (ii) Además, soportar el cálculo en estudios técnicos y actuariales, y no únicamente con base en la inflación causada (variación porcentual anual del IPC, que normalmente se mide entre diciembre del año anterior y diciembre del año de referencia). Para esto es necesario mejorar los procesos de recolección y verificación de los datos reportados por las EPS y contar con un mecanismo que contraste esta información.
La información que reportan las EPS es indispensable para calcular la UPC porque refleja el costo real del aseguramiento en salud, la frecuencia de uso de los servicios, la siniestralidad y los gastos efectivos del PBS, de modo que sin esos datos completos y validados no es posible fijar una prima suficiente ni financieramente sostenible. (iii) Equiparar en 95% los valores de ambas UPC, hasta no demostrar la suficiencia de la prima en cada régimen, en atención a que no existe justificación para mantener valores diferentes ante la prestación de los mismos servicios y tecnologías en salud.
|
En relación con este componente en el Auto 007 de 2024 se impartieron diferentes órdenes. Algunas se encuentran en etapa de postvaloración y otras en etapa de documentación. En particular, la resolutiva 3.11 de esa providencia se valora en este auto. |
|
Componente de suficiencia de los presupuestos máximos. Persiste: (i) la insuficiencia de los PM; (ii) los retrasos en los giros por parte de la Adres, que generan desfinanciamiento y afectan el flujo de caja de las EPS, y (iii) la falta de criterios técnicos y de actualización periódica para su cálculo, lo que impide garantizar una asignación adecuada y oportuna. En conjunto, estas falencias comprometen la continuidad en la atención, aumentan las deudas con los prestadores y ponen en riesgo la sostenibilidad financiera del sistema de salud[52].
|
El MSPS debe actualizar periódicamente los valores asignados con base en estudios técnicos y datos reales del gasto; automatizar los procesos de reconocimiento y giro para evitar retrasos en los pagos; fortalecer los mecanismos de trazabilidad y control del uso de los recursos mediante sistemas interoperables; y establecer un cronograma claro de ajustes que asegure la suficiencia, oportunidad y sostenibilidad de esta fuente de financiación del sistema de salud. El Minhacienda debe garantizar la disponibilidad presupuestal para que se efectúen oportunamente estos pagos.
Los pagos oportunos y suficientes de los PM resultan indispensables para garantizar la prestación continua y efectiva de los servicios y tecnologías del PBS no financiados con UPC, en la medida en que constituyen la fuente principal de financiación de dichas atenciones. Su retraso o insuficiencia afecta de manera directa la liquidez de las EPS y, por ende, la prestación de estos servicios y tecnologías.
|
Esta orden se encuentra en estado de documentación.
|
|
Tabla 6. Órdenes estructurales que se encuentran en cumplimiento medio.
5. Estado del goce efectivo del derecho a la salud en los términos de las órdenes estructurales
23. Tratándose del principio de progresividad esta Corte[53] ha expresado que se refiere a la manera en que el Estado debe hacer efectiva la faceta de prestación de los derechos fundamentales, porque aun cuando tienen un componente gradual son exigibles de forma inmediata[54]. Ha afirmado que “no excusa el incumplimiento del deber del Estado de asegurar, tan pronto como sea posible, los contenidos mínimos de esos derechos”, sino que, por el contrario, como lo estatuye el principio 16 de Limburgo[55], tiene “la obligación de iniciar inmediatamente el proceso encaminado a la completa realización de los derechos contenidos en el Pacto”[56].
24. En la Sentencia C-754 de 2015 esta Corporación reiteró que el principio de progresividad consta de dos obligaciones: una, avanzar ampliando el ámbito de realización del derecho y, otra, no disminuir en principio el nivel de satisfacción constitucional alcanzado (mandato de no retroceso), conocido como prohibición prima facie de regresividad.
25. En lo que respecta al derecho a la salud este Tribunal acogió la Observación General 14 del Comité de los Derechos Económicos, Sociales, Culturales y Ambientales[57], según la cual “Si se adoptan medidas deliberadamente regresivas, corresponde al Estado parte demostrar que se han aplicado tras el examen más exhaustivo de todas las alternativas posibles […]”[58]. En ese sentido, la adopción de medidas regresivas que sean incompatibles con las obligaciones básicas “constituye una violación del derecho a la salud”[59].
26. En la Sentencia C-313 de 2014, al revisar la Ley Estatuaria 1751 de 2015, en el artículo 5.° se incluyó, como obligaciones del Estado, la responsabilidad de respetar, proteger y garantizar el goce efectivo del derecho fundamental a la salud. Así mismo, en su artículo 6.º se consagró el principio de progresividad del derecho[60].
27. En este asunto, pese a los logros alcanzados en el sistema de salud como resultado del seguimiento efectuado a la Sentencia T-760 de 2008, la Sala advierte que, respecto del conjunto de las órdenes generales, se han evidenciado estancamientos e incluso retrocesos en la garantía efectiva del derecho fundamental a la salud. En atención a ello, a continuación se realizará el balance general del cumplimiento de dichas órdenes.
5.1. Balance de cumplimiento según las valoraciones emitidas
28. A partir del presente análisis, la Sala busca otorgar el impulso procesal necesario al seguimiento de la sentencia estructural, que contribuya a eliminar las barreras u obstáculos que aún impiden el goce efectivo del derecho a la salud, para la garantía de los elementos esenciales e interrelacionados como los de accesibilidad, calidad y los principios de continuidad (art. 6) e integralidad (art. 8), previstos en la ley estatutaria en salud.
29. En el proceso de seguimiento, la Sala advierte un incumplimiento que, prima facie, compromete la garantía de los derechos fundamentales y el adecuado funcionamiento del sistema de salud en Colombia. La situación evidenciada en las órdenes estructurales refleja la realidad actual de este derecho, en la medida en que dichas órdenes se relacionan de manera sistemática y directa con la protección de la salud de la población. A la fecha, resulta evidente la disminución en los niveles de cumplimiento de los referidos mandatos, tal como se expone a continuación[61]:
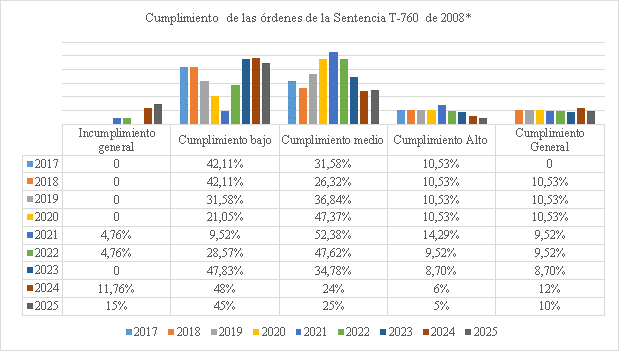
Gráfico 1. Elaborado por la Sala Especial de Seguimiento de la Sentencia T-760 de 2008[62].
30. Conforme a la gráfica, aun cuando el cierre del seguimiento a tres órdenes (25, 26, 28) representó un avance significativo en la superación de fallas estructurales que por años afectó el funcionamiento del sistema de salud, la Sala encuentra que en más del 80% de las órdenes estructurales aún persisten incumplimientos que, después de 17 años de proferida la Sentencia T-760 de 2008, hacen necesario mantener el seguimiento por parte de esta Corporación. Actualmente, el 11,76% de las órdenes o sus componentes se encuentra calificado en incumplimiento general; el 47,06% en nivel de cumplimiento bajo; el 29,41% en nivel de cumplimiento medio; el 5,88% en alto y el 11,76% se ha catalogado con cumplimiento general[63].
31. Lo expuesto constituye una señal de alerta sobre el desempeño de las autoridades en la ejecución de las acciones orientadas al cumplimiento de las órdenes, cuyo propósito es garantizar el derecho a la salud a todas las personas en el territorio nacional, bajo condiciones de calidad, eficacia, oportunidad e integralidad.
32. Por esta razón, la Corte no ha detenido el seguimiento de aquellos mandatos que no cumplen los supuestos establecidos en el Auto 411 de 2015 para considerar superada una obligación, entre ellos, la existencia de resultados verificables, la estabilidad de las medidas adoptadas y la consolidación de mecanismos institucionales que garanticen su continuidad. Una vez se alcanza un cierto nivel de avance, esta Sala debe continuar verificando su consolidación hasta tener certeza de que las medidas implementadas son sostenibles en el tiempo.
33. La necesidad de mantener el seguimiento se refleja en aquellas órdenes que (i) alcanzaron cierto nivel de cumplimiento que con posterioridad descendió o (ii) han permanecido en una calificación constante, sin evidenciar variaciones. Ello demuestra la falta de estabilidad y sostenibilidad de las medidas adoptadas. A continuación, algunos ejemplos:
|
Disminuciones en los niveles de cumplimiento |
||
|
Orden |
Valoraciones anteriores |
Nivel de cumplimiento actual |
|
20 |
Ranking de EPS e IPS: en los Autos 260 de 2012, 591 de 2016 y 358 de 2020 se declaró un nivel de cumplimiento medio para el componente relacionado con el ranking de EPS, pues, aunque en principio, este siguió los criterios señalados en la Sentencia T-760 de 2008, posteriormente, con la expedición de la Ley 1751 de 2015, esta Corte consideró necesario que los parámetros se ajustaran a dicha normativa y se especificaran las EPS según un margen crítico, de alarma, aceptabilidad y superioridad.
Además, esta Corporación reiteró la necesidad de poner el ranking a disposición del público. |
En el Auto 1089 de 2022 se declaró un nivel de cumplimiento bajo, toda vez que la Sala evidenció “un retroceso en el cumplimiento del mandato vigésimo”.
Lo anterior, toda vez que las directrices impartidas en los últimos dos autos de valoración no habían sido acatadas por la Superintendencia Nacional de Salud y el MSPS. Pese a que las autoridades contaron con 5 años para avanzar en la ejecución de este mandato, el ranking de EPS 2020 presentaba las mismas deficiencias identificadas en los autos 591 de 2016 y 358 de 2020, pues se emplearon los mismos criterios de evaluación determinados en la Sentencia T-760 de 2008 con indicadores generales y globales, sin reflejar los cambios establecidos en la Ley Estatutaria de Salud. También persistió la falta de publicación y remisión oportuna del ranking.
|
|
21 y 22 |
Suficiencia UPC: en el Auto 996 de 2023 la Sala declaró el cumplimiento medio en este componente, al identificar avances en los sistemas de información y en la metodología de cálculo, en particular porque, por primera vez, se emplearon datos propios del régimen subsidiado para el cálculo de su UPC. Sin embargo, advirtió que persistieron deficiencias en la oportunidad, completitud y solidez de la información, en la equiparación de la UPC entre regímenes y en la demostración de su suficiencia.
Componente de PM: evidenció insuficiencia de los PM y fallas en la calidad y oportunidad de los datos, situación que generó déficit en los techos, siniestralidad superior asumida por las EPS, moras en los reajustes y nueva cartera.
En el Auto 2881 de 2023 la Sala estudió de manera independiente el componente de suficiencia de los PM y declaró el nivel de cumplimiento bajo, al constatar que, pese a la existencia formal del mecanismo, persistieron fallas estructurales en su fijación, reajuste y pago, originadas en la mora en la recolección y validación de la información, la expedición tardía de la metodología de cálculo, el reconocimiento parcial y no anticipado de los techos, los retrasos prolongados en los reajustes y la falta de pago oportuno.
|
En el Auto 007 de 2025 la Sala declaró el incumplimiento general en el componente de suficiencia de la UPC, porque persistieron las fallas estructurales en la calidad, validación y representatividad de la información, y el cálculo de la UPC en el régimen subsidiado volvió a efectuarse sin datos propios de las EPS de ese régimen (criterio determinante para declarar el cumplimiento medio en el Auto 996 de 2023). Además, no se demostró la suficiencia financiera de la prima y se adoptaron decisiones que la desfinanciaron, como la destinación del 5% a los Equipos Básicos en Salud.
En el Auto 2049 de 2024 la Sala declaró el incumplimiento general en el componente de suficiencia de los PM, porque, aunque el reajuste de la vigencia 2022 fue reconocido, no se pagó oportunamente. Esto mantuvo un elevado faltante financiero, afectó la sostenibilidad de las EPS y puso en riesgo el goce efectivo del derecho a la salud. Esta situación se reflejó en los retrasos y la desfinanciación de los PM correspondientes al 2024. En consecuencia, la Sala ordenó la apertura de incidente de desacato por no acatarse las órdenes tercera y sexta del Auto 2881 de 2023.
|
|
30 |
Medición de tutelas: -Auto 077A de 2020 (nivel de cumplimiento medio): fue adecuada la inclusión de los departamentos como estratos en la metodología, y hubo avances en los indicadores del goce efectivo del derecho. Aunque aumentaron las tutelas en 2016, 2017 y 2018, el incremento fue menor al de años anteriores.
-Auto 1680 de 2022 (nivel de cumplimiento medio): se evidenció la necesidad de contar con un universo más amplio de tutelas que incluyera todos los problemas jurídicos y permitiera comprender con mayor detalle las acciones y sus causas. El MSPS dejó por fuera algunos territorios y no examinó el comportamiento de las tutelas en los municipios. No obstante, se reconoció un avance en la caracterización de los accionantes.
En 2021, se registró una disminución del 20% en los amparos relacionados con el derecho a la salud.
Conclusión: en las valoraciones efectuadas entre 2020 y 2022, la Sala Especial de Seguimiento evidenció la adopción de medidas que, aunque insuficientes para superar integralmente la problemática, permitieron identificar avances parciales y graduales en varios aspectos de la orden trigésima, particularmente en la estructuración metodológica, la caracterización de los accionantes y el análisis de los problemas jurídicos vinculados a las acciones de tutela en salud.
|
Auto 1280 de 2025 (nivel de cumplimiento bajo): Al abordar la evaluación correspondiente a las vigencias 2022, 2023 y 2024, la Sala constató un cambio sustancial en el comportamiento de la autoridad obligada, caracterizado por la adopción de metodologías disímiles, la imposibilidad para comparar vigencias en la medición de tutelas y la omisión del análisis de aspectos estructurales esenciales.
Esta situación configuró un escenario de regresividad en el cumplimiento de la orden trigésima, al debilitar los instrumentos de medición, seguimiento y control que permiten evaluar de manera integral la garantía efectiva del derecho fundamental a la salud. |
|
Permanencia en un mismo nivel de cumplimiento |
||
|
Orden |
Valoraciones |
|
|
17 y 18 |
Actualización integral y periódica del PBS: durante 9 años estos mandatos han permanecido en nivel de cumplimiento medio, tal como se advierte en los autos 410 de 2016, 094A de 2020, 755 de 2021 y 010 de 2024. Ello, por cuanto si bien el MSPS ha implementado medidas con resultados tendientes a superar la problemática de actualización integral y periódica del PBS y creó el PTCP, estas medidas no resultan suficientes, pues desde la primera providencia, se observaron problemas en la participación efectiva de la comunidad médica y los usuarios del SGSSS, además que en la comunidad persiste confusión respecto a los servicios PBS.
|
|
|
19 |
Registro de negaciones: en los Autos 411 de 2015, 122 de 2019, 439 de 2021, 005 de 2024 y 1281 de 2025, la Corte siempre ha valorado el registro de negaciones en nivel de cumplimiento bajo. Lo anterior toda vez que a pesar de haber transcurrido 10 años desde la primera valoración del mandato décimo noveno, no ha sido posible que el MSPS (i) regule el registro de negaciones, (ii) cree un mecanismo de alarma que se active ante la negación de un servicio PBS y (iii) implemente acciones concretas para desincentivar las negaciones. Situaciones que evidencian un estancamiento en el cumplimiento de la orden, pues no se han logrado avances.
|
|
|
29 |
Accesibilidad y calidad: en el Auto 496 de 2022, la Sala Especial de Seguimiento valoró este componente y declaró un nivel de cumplimiento bajo, al identificar persistentes brechas territoriales en la oferta de servicios -en especial en las zonas geográficamente dispersas-, insuficiencia de la capacidad instalada, altos tiempos de espera en servicios críticos como el tratamiento del cáncer y limitaciones económicas reflejadas en el gasto de bolsillo. Posteriormente, en el Auto 607 de 2024, la Sala reiteró dicho nivel (bajo) al constatar que las medidas adoptadas no fueron sostenidas ni estructurales, que no se evidenciaron resultados verificables en aspectos clave como capacidad instalada, tiempos de atención y sistemas de información, y que el incumplimiento en la presentación oportuna de informes obstaculizó el seguimiento efectivo de las órdenes.
|
|
Tabla 7.
34. La anterior situación da cuenta de una implementación inadecuada de la política pública, de una baja ejecución por parte de las autoridades competentes e incluso de un estancamiento en la superación de las fallas estructurales identificadas en la Sentencia T-760 de 2008. Esto lleva a la Sala a preguntarse qué acciones concretas están siendo adoptadas -o dejadas de adoptar- para lograr el cumplimiento de las órdenes que aún persisten sin superación, así como el impacto real que esta situación tiene en los usuarios del sistema de salud.
35. En este punto, la Sala considera necesario destacar que la política pública en materia de salud no puede ser analizada exclusivamente desde indicadores formales de cumplimiento, ejecución presupuestal o diseño institucional, pues su finalidad última es la protección efectiva de las personas y de su vida en condiciones dignas. Las fallas en la implementación, la inacción o la respuesta insuficiente de las autoridades no se traducen en meras disfuncionalidades administrativas, sino en afectaciones concretas y cotidianas sobre los usuarios del sistema, quienes experimentan barreras de acceso, dilaciones injustificadas y deficiencias en la atención. Lo que compromete directamente su integridad, su bienestar y, no en pocos casos, su supervivencia.
36. En ese sentido, toda evaluación de la política pública en salud exige situar a las personas en el centro del análisis, reconociendo que el derecho a la salud es un derecho fundamental en la Constitución y además está íntimamente ligado al derecho a la vida. Por ello, su desconocimiento tiene consecuencias reales y graves sobre quienes dependen del sistema para atender sus necesidades más básicas. Máxime cuando se trata de sujetos de especial protección constitucional, como niños, niñas y adolescentes, personas mayores, y pacientes con enfermedades de alto costo o de carácter degenerativo.
37. Para la Sala, las deficiencias en la implementación de la política pública en salud tienen un impacto directo y verificable sobre la población, circunstancia que se ve corroborada por las advertencias formuladas por la Defensoría del Pueblo, sobre “el crítico deterioro del sistema de salud en Colombia, con un alarmante aumento del 75,7% en las quejas durante los últimos dos años”[64]. En el mismo sentido, los peritos constitucionales[65] indicaron que los retrasos en la entrega de medicamentos, la falta de oportunidad en la atención especializada y las deficiencias en el acceso a servicios esenciales confirman los obstáculos que limitan el goce efectivo del derecho a la salud.
38. Estos problemas se agravan con las dificultades en el flujo de recursos, toda vez que el nivel más crítico recae sobre las órdenes relativas a la suficiencia de las fuentes de financiación del PBS, pues pese a que se trata de solo dos órdenes estructurales (21 y 22) de las trece actualmente abiertas, estas tienen efectos transversales sobre los demás mandatos y en el funcionamiento del sistema. Lo anterior, toda vez que recaen sobre la suficiencia de las fuentes de financiación con las que se cubren la mayoría de los servicios y tecnologías al interior del SGSSS. En otras palabras, sin recursos se afecta directamente la prestación de estos y por ende el goce efectivo del derecho a la salud, tal y como se expondrá más adelante.
39. Ciertamente, se observan señales preocupantes en algunas regiones, donde se han anunciado restricciones o cierres en la atención a usuarios de varias EPS, como consecuencia directa de retrasos en los pagos[66]. Esto ha sido advertido por algunas asociaciones, como la ANDI, quien sostuvo que “[l]as IPS advierten una crisis inminente de sostenibilidad del sistema de salud, derivada del insuficiente y tardío flujo de recursos, especialmente por parte de las EPS intervenidas, cuya cartera supera los $2,2 billones, en su mayoría vencida […] La salud de los colombianos no puede seguir esperando”[67]. Así mismo, en información remitida a la Sala por parte de la Supersalud en el marco de la orden décima sexta, reportó que entre mayo de 2024 y el mismo mes de 2025, fueron cerradas 1.293 IPS a nivel nacional, situación que evidencia una afectación para los usuarios.
40. En este sentido, la Contraloría General de la República[68] resaltó que en la vigencia de 2025 veintinueve EPS acumulaban una deuda mayor que asciende a los $32,9 billones de pesos por servicios prestados por clínicas, hospitales, laboratorios, operadores farmacéuticos y otros actores del sistema.
41. Las situaciones que en ellas se presentan demuestran un desconocimiento en la garantía del goce efectivo del derecho a la salud[69], y pone en evidencia la crisis estructural y financiera que afecta la sostenibilidad del sistema, compromete la continuidad en la prestación de los servicios para los usuarios[70] y el pago oportuno a los proveedores[71].
42. Esta problemática advertida por la Sala[72] y por diversos actores del sector[73] evidencia que sin recursos suficientes no se puede garantizar un acceso real y equitativo a los servicios de salud[74].
5.2. Evidencia empírica sobre las afectaciones a los usuarios del sistema
43. El incremento en las acciones de tutela presentadas para la protección del derecho a la salud es uno de los hechos indicativos de la situación actual del sistema. A pesar de tratarse de un mecanismo con elevada trascendencia constitucional (Sentencia C-313 de 2014), no se ha alcanzado su disminución. De lo reportado en las mediciones de tutela por el MSPS (orden trigésima), la tendencia de las tutelas por cada 1.000 afiliados ha sido así: (i) para el 2022, 3,04; (ii) en 2023, 3,81 y (iii) en 2024, 4,75[75].
44. Según las estadísticas de la Corte Constitucional, entre enero y noviembre de 2024 y el mismo periodo de 2025, el número de tutelas interpuestas en materia de salud pasó de 248.052 a 270.661. Aun cuando este incremento pueda explicarse parcialmente por el aumento en el número de afiliados al sistema, no puede desconocerse que constituye una señal de alerta sobre la persistente judicialización del derecho a la salud y las dificultades estructurales en el acceso efectivo a los servicios, evidenciando un mayor nivel de conflictividad y una continua vulneración de garantías fundamentales[76].
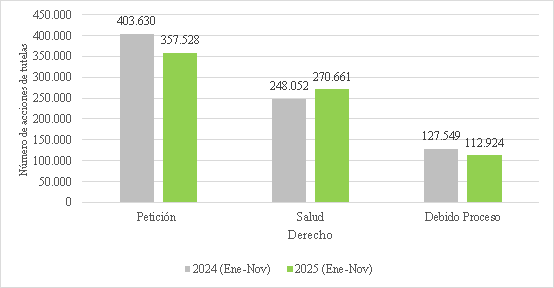
Gráfico 2. Cantidad de tutelas por los tres derechos más demandados por la ciudadanía[77]
45. Como puede evidenciarse, el deterioro del sistema se ve reflejado en parte por el incremento de las acciones de tutela en las que se invoca la protección del derecho a la salud. En efecto, en 2023 se interpusieron 197.737 tutelas en materia de salud, mientras que en 2024 se instauraron 265.173, esto es un incremento del 34%. Ahora, con corte al 14 de noviembre de 2025 se radicaron 270.661 acciones, lo que significa que, faltando poco menos de dos meses menos para finalizar el año en curso, se superó ampliamente el consolidado de tutelas presentadas en 2023, lo que significa que superará lo registrado en 2024[78].
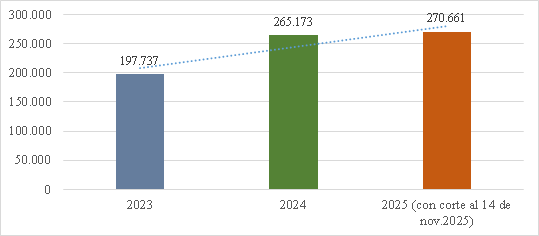
Gráfico 3. Tutelas en salud para las vigencias de 2023 a 2025[79].
46. Este incremento evidencia la creciente dependencia de la acción de tutela para el acceso y disponibilidad de los servicios de salud, demostrando que, pese a los pronunciamientos y órdenes de la Corte, dentro de gran parte de los ejes temáticos objeto del seguimiento[80], subsisten e incluso se agravan algunas fallas estructurales, lo que compromete la eficacia real de las decisiones judiciales y exige al juez constitucional fortalecer su labor de seguimiento para asegurar la materialización efectiva del derecho fundamental a la salud[81].
47. A su turno, como se reseñó en el fundamento jurídico 83 del Auto 1282 de 2025, son elevadas las quejas en materia de acceso a medicamentos. De ello dan cuenta los siguientes datos reportados en 18 de las 29 EPS que operan en el país, en los últimos dos años.
|
EPS |
Núm. PQRS por medicamentos |
EPS |
Núm. PQRS por medicamentos |
|
|
Nueva EPS |
236.025 |
Salud Mía |
6.851 |
|
|
Compensar |
168.437 |
Comfenalco |
5.072 |
|
|
Mutual Ser |
60.889 |
Mallamás |
1.491 |
|
|
Coosalud |
44.923 |
AIC EPSI |
1.408 |
|
|
Sanitas |
42.911 |
Pijaos Salud |
1.310 |
|
|
Asmet Salud |
18.084 |
Anas Wayuu |
391 |
|
|
Savia Salud |
14.173 |
Comfachocó |
143 |
|
|
Cajacopi |
11.202 |
Dusakawi EPSI |
117 |
|
|
SOS |
9.202 |
Salud Bolívar |
37 |
|
|
Total: 622.666 |
||||
Tabla 8. PQRS radicadas ante las EPS por los usuarios por dificultades en la dispensación.
48. En igual sentido, la Corte ha conocido algunas cifras relevantes sobre la crisis del sistema de salud en Colombia, incluyendo acceso a medicamentos, quejas de usuarios, situación financiera del aseguramiento y mortalidad asociada a patologías de alto costo y enfermedades raras:
|
Indicador |
Periodo / Año |
Valor / Cifra |
Fuente |
Observación |
|
Quejas por medicamentos |
Ene 2024 |
≈ 18.200 |
Defensoría / El Tiempo |
Referencia base |
|
Quejas por medicamentos |
Jul 2025 |
≈ 55.387 |
Defensoría / El Tiempo |
Triplicación en 18 meses |
|
% ingresos destinados a medicamentos |
2024-2025 |
7% – 90% |
Defensoría / Prensa |
Gasto de bolsillo alto |
|
Formulados vs entregados en Nariño |
Sept 2025 |
301.000 / 264.000 |
El Tiempo |
Incumplimiento ~12% |
|
Medicamentos pendientes Manizales |
22 Oct 2025 |
156.223 |
Personería / El Tiempo |
Falla estructural |
|
Tiempo entrega inmunosupresores |
Comparativo |
1-2 semanas → 3-4 meses |
Testimonios prensa |
Riesgo vital |
|
Patrimonio EPS |
2022 |
-2,3 billones COP |
ANIF |
Finanzas en deterioro |
|
Patrimonio EPS |
Ago 2025 |
-12,5 billones COP |
ANIF[82] |
Crisis financiera grave |
|
Gasto de bolsillo en salud |
2023 |
14,6% 16,8% |
ANIF[83] |
Menor protección financiera |
|
Costo medicamento enfermedad rara |
2025 |
> 1,5 millones COP por caja |
El Tiempo |
Acceso limitado |
Tabla 9.
5.3. Conclusión del balance general a la Sentencia T-760 de 2008
49. El balance integral de cumplimiento de las órdenes estructurales de la Sentencia T-760 de 2008 permite establecer los avances, rezagos y retrocesos en la garantía del derecho fundamental a la salud. En ese sentido, las consideraciones vertidas en esta providencia deben orientar a las autoridades responsables a adoptar medidas efectivas, coordinadas y sostenibles que impidan estancamientos y retrocesos en la solución de las fallas estructurales. Es necesario impedir todo proceso de regresión frente a los niveles de cumplimiento alcanzados, fortaleciendo la eficacia de las políticas públicas, evitando diferir su ejecución indefinidamente y garantizando el cumplimiento real de las decisiones judiciales.
50. La Corte ha evidenciado[84] una tendencia a implementar políticas coyunturales de gobierno y no permanentes de Estado, lo que interrumpe o estanca las medidas necesarias para avanzar en el cumplimiento de los mandatos constitucionales[85]. La falta de acatamiento de las órdenes de la Corte y la desatención de los principios que garantizan la eficacia de los derechos generan un impacto constitucional que afecta directamente a los ciudadanos[86].
51. Las órdenes impartidas en la Sentencia T-760 de 2008 y en los autos de seguimiento son de obligatorio cumplimiento para todas las autoridades del sistema de salud, sin que puedan suspenderse o condicionarse por coyunturas políticas o proyectos de reforma. Así lo precisó la Sala en el fundamento jurídico 1.° de las consideraciones del Auto del 14 de octubre de 2022, al indicarle al MSPS que su acatamiento debía realizarse dentro de los términos establecidos, pues la cartera sugirió aplazar su cumplimiento con fundamento en la expedición de una reforma al sistema de salud. Ello fue así, pues de suspenderse la ejecución de la sentencia estructural se perpetuaría la vulneración masiva y continuada del derecho fundamental a la salud.
52. La ley estatutaria de salud fue concebida para garantizar los contenidos esenciales de este derecho fundamental y exigir la adecuación del marco normativo a sus disposiciones; no obstante, dicho propósito no se ha cumplido en la práctica. En ese contexto, la Sala Especial ha respetado las competencias de las demás ramas del poder público, como lo es la ejecutiva, limitando su actuación judicial a exigir el efectivo cumplimiento de un derecho fundamental y, en modo alguno pretendiendo sustituir sus funciones. Se trata de encauzarlas y fortalecerlas cuando se presentan deficiencias graves que comprometen la garantía efectiva del derecho a la salud[87].
53. Con todo, el proceso de seguimiento ha resultado altamente complejo y prolongado en el tiempo, lo que ha afectado la eficacia de las órdenes impartidas por este Tribunal, el cual, en ejercicio de sus atribuciones, ha debido enfrentar múltiples dificultades, entre ellas, la recepción de información imprecisa, el alto nivel de tecnicismo en los reportes[88], la inactividad de algunas instituciones nacionales, la falta de articulación interinstitucional, el incumplimiento reiterado de los principios de la función administrativa, la insuficiencia de recursos presupuestales y la limitada actividad de ciertos órganos de control.
54. La baja ejecución de la mayoría de las órdenes demuestra la ausencia de implementación adecuada de la política pública en salud, situación que en la sentencia SU-277 de 2025 fue calificada por la Corte como un quebranto estructural del sistema al configurar “una omisión absoluta y determinante […] de cara a considerar, valorar y aplicar los autos proferidos por la Sala Especial de Seguimiento de la Corte Constitucional a la Sentencia T-760 de 2008”.
55. Precisamente debido a la baja ejecución, este Tribunal hará un llamado a las autoridades responsables de implementar la política pública en salud para que, en aplicación del principio de colaboración armónica[89] y en cumplimiento de sus deberes constitucionales, no solo acompañen de manera diligente y permanente las acciones orientadas a garantizar la efectividad de los mandatos judiciales, sino que también ejecuten todas las acciones a las que haya lugar en el marco de sus competencias para lograr la protección real de los derechos de la población.
56. Así, podrían superarse las dificultades que enfrenta la Sala de Seguimiento en la recepción de la información solicitada a las autoridades. Esto, en tanto ha reiterado, dentro de los diferentes mandatos de la Sentencia T-760 de 2008[90], la necesidad de que las autoridades obligadas envíen los reportes de forma clara, completa y oportuna[91].
57. Al revisar directamente los observatorios del Sistema Integral de Información de la Protección Social - Sispro - se identificó una problemática transversal que consiste en que la información no está actualizada, alcanzando en promedio dos años desde el último reporte. Se consideró transversal porque afecta los observatorios de cáncer, salud mental, registros de prestación de servicios - RIPS, Análisis de la Situación de Salud en Colombia - ASIS, Cuenta de Alto Costo, entre otros[92]. Es claro que la ausencia de información y la demora en las actualizaciones impide el diseño de políticas públicas estructurales y coyunturales.
58. Desde el seguimiento, el propósito central de esta Corporación ha sido garantizar la protección y progresividad del derecho a la salud. Y aunque las órdenes puedan involucrar en el debate una discusión sobre los componentes técnicos del SGSSS, tales como la UPC, el PBS o el flujo de recursos, debe precisarse que el seguimiento no examina la configuración técnica de dichos componentes, sino el cumplimiento de las órdenes judiciales vinculadas a ellos, entre ellas la obligación de demostrar la suficiencia de la UPC.
59. Es evidente, que el sistema de salud colombiano atraviesa un deterioro sostenido en el acceso real a servicios, tratamientos y medicamentos, evidenciado por un incremento de las barreras de oportunidad, calidad y continuidad. La Defensoría del Pueblo registró que las quejas ciudadanas por barreras de acceso crecieron más de un 30% entre 2023 y 2024[93]. Este comportamiento se correlaciona con el incremento del uso de la acción de tutela, la demora en la entrega de medicamentos esenciales y el aplazamiento de citas y procedimientos especializados, afectando de manera desproporcionada a poblaciones rurales, pacientes crónicos y personas mayores.
60. El cumplimiento de la Sentencia T-760 de 2008 no puede evaluarse únicamente a partir de indicadores o estadísticas, pues las órdenes impartidas inciden de manera directa en la vida, la integridad y la dignidad de personas reales. En este sentido, debe recordarse que estos grupos poblacionales requieren acciones de mayor rigor, dado que son quienes enfrentan con mayor intensidad las consecuencias del desfinanciamiento del sistema, la desarticulación institucional y la ineficiencia de las entidades que integran el sector salud.
61. Frente a ello, se observa que, la problemática actual termina suspendiendo o postergando en la práctica la materialización del derecho a la salud, lo que se evidencia en una judicialización masiva de dicha prerrogativa como mecanismo ordinario de acceso. Es por esto que, en esta providencia, la Corte considera imperativo reorientar el debate hacia las personas, situando a los ciudadanos y sus familias en el centro de las decisiones públicas y del deber estatal de protección constitucional, con el fin no solo de reafirmar ese propósito superior del actuar estatal, sino también de propiciar el restablecimiento efectivo de derechos que, pese a la intención transformadora de la Sentencia T-760 de 2008, han continuado viéndose afectados a lo largo del tiempo.
62. Si bien es necesario atender la coyuntura actual del sistema, también lo es conservar una mirada estructural y de mediano y largo plazo. El contexto de deterioro ambiental y transición demográfica acelerada agrava de forma directa e indirecta los determinantes de la salud pública en el país. Según el DANE, en las últimas tres décadas, la tasa de fecundidad se ha reducido en más del 60%, mientras la proporción de personas mayores de 65 años se duplicará hacia 2050[94]. Este proceso se acompaña de un incremento sostenido de las enfermedades crónicas no transmisibles (NCDs) -como hipertensión, diabetes, cáncer y trastornos depresivos- que hoy explican cerca del 70% de las muertes en el país y concentran la mayor carga económica para el sistema. En paralelo, los fenómenos climáticos extremos han aumentado en frecuencia e intensidad, generando brotes epidémicos y afectaciones territoriales que evidencian la vulnerabilidad institucional.
63. Lo anterior, exige políticas públicas que privilegien la prevención y la planificación. Este deterioro integral de la salud -física, ambiental y emocional- no solo vulnera derechos individuales, sino que erosiona el tejido social y la cohesión colectiva, pilares del Estado Social de Derecho.
64. Ahora bien, el escenario descrito no puede abordarse únicamente desde la coyuntura financiera actual, sino con una visión estructural de largo plazo que garantice la sostenibilidad del sistema y la eficiencia del gasto público. Los recursos del sector salud no pueden entenderse como un fondo inercial de gasto, sino como un instrumento de transformación social que debe orientarse con prioridad hacia la prevención, la atención primaria, la mitigación del riesgo ambiental y la adaptación demográfica.
65. La Corte enfatiza que la suficiencia financiera del sistema no se mide por la magnitud del gasto, sino por su capacidad de generar bienestar sostenible, reducir inequidades territoriales y fortalecer la capacidad institucional frente a los desafíos sanitarios y ambientales que marcarán la próxima década. En consecuencia, la eficiencia del gasto debe asumirse como principio constitucional operativo, inseparable del derecho a la salud y del deber de los poderes públicos de garantizar su cumplimiento progresivo y responsable.
66. En coherencia con el enfoque de justicia ambiental y salud integral, la Corte reitera la necesidad de una respuesta estatal coordinada entre los sectores de salud, ambiente y justicia, incluyendo al Consejo Superior de la Judicatura como instancia clave para la formación y sensibilización judicial en salud ambiental, pública, mental y demográfica y gestión de los recursos. Toda medida, reforma o decisión financiera debe recordar que el propósito del sistema no es administrar cifras, sino proteger vidas. Situar a las personas y sus familias en el centro de las conversaciones sobre salud no es un gesto retórico, sino la esencia misma del mandato constitucional y una tarea que no recae en esfuerzos aislados, sino en la acción coordinada y corresponsable de todas las entidades que integran el sistema. Solo mediante la humanización de la gestión pública y de la atención en salud, ajustada a las necesidades reales y cotidianas que enfrentan los usuarios, será posible afirmar que el derecho a la salud en Colombia ha dejado de ser una promesa para convertirse en una realidad efectiva.
67. Como consecuencia lógica y de conformidad con las cifras y estadísticas expuestas, se evidencia una realidad que afecta a los pacientes en Colombia y frente a la cual la Corte Constitucional, en guarda de la supremacía de los derechos humanos, debe impartir órdenes categóricas de naturaleza coercitiva con miras a lograr la protección efectiva del derecho fundamental a la salud.
68. Finalmente, en relación con el balance, en la actualidad el acceso a los servicios de salud se ha vuelto aún más difícil debido a la grave situación financiera que atraviesa el sistema[95], una crisis que la Sala de Seguimiento ha venido advirtiendo de manera reiterada por su impacto generalizado en la población y por las consecuencias que genera en millones de usuarios que requieren la atención[96]. De ahí la importancia de adoptar una mirada concentrada, permanente y prioritaria frente a las órdenes financieras para dimensionar sus efectos en la salud.
6. Incumplimiento general del componente de suficiencia de la UPC en el marco de las órdenes 21 y 22
69. En primera medida, la Sala evidencia que uno de los componentes estudiados en las órdenes generales de la Sentencia T-760 de 2008 persigue la suficiencia de la UPC y de los presupuestos máximos. En el sistema de salud colombiano estas constituyen las dos fuentes de financiación principales para la prestación de los servicios y el acceso a las tecnologías en salud. Su adecuada gestión y suficiencia son esenciales para garantizar la sostenibilidad financiera del sistema y el goce efectivo del derecho fundamental a la salud.
70. En esa orientación la Corte ha reiterado que las fuentes de financiación deben ser suficientes “para cubrir todos los tratamientos y tecnologías en salud que no estén expresamente exceptuados del plan de beneficios y que permitan garantizar el acceso a todos los elementos necesarios para lograr el más alto nivel de salud posible, sin sacrificar la prestación y la efectividad del derecho a la salud so pretexto de la sostenibilidad financiera”[97].
71. Cabe recordar que la UPC es el valor anual que el Estado reconoce a las EPS por cada persona afiliada, con el fin de financiar todos los servicios, medicamentos y tecnologías incluidos en el PBS. Este valor busca asegurar que las EPS cuenten con recursos predecibles y suficientes para atender las necesidades de salud de la población, promoviendo la eficiencia, la equidad y la continuidad en la atención. Si la UPC resulta insuficiente o se calcula por debajo de los costos reales, se genera un déficit que compromete la calidad del servicio, la estabilidad financiera de las EPS y el pago a las IPS.
72. Por su parte, los presupuestos máximos cubren las tecnologías y servicios no financiados con cargo a la UPC, pero que el sistema reconoce como necesarios para la atención integral en salud. Estos recursos buscan evitar los recobros individuales y garantizar el acceso oportuno a tratamientos, medicamentos o procedimientos que, aunque no estén en el PBS, son indispensables para la vida y el bienestar de los pacientes.
73. En conjunto la UPC y los PM sostienen el flujo de recursos del sistema de salud y constituyen pilares de su equilibrio operativo (principio de eficiencia). La insuficiencia, demora o falta de actualización en cualquiera de estas fuentes repercute directamente en la prestación de los servicios, en la liquidez de las entidades del sector y, en última instancia, en la efectividad del derecho a la salud. Por ello, la Corte ha insistido en que ambas deben ser suficientes, oportunas y transparentemente administradas, a fin de asegurar la estabilidad del sistema y la protección real de los usuarios.
74. Cuando los presupuestos máximos fueron creados, con su entrada en funcionamiento, el uso del procedimiento de recobros disminuyó. Ello, con la finalidad de obtener un mayor flujo de recursos, ya que se trataría de un pago ex ante que permitiría a las EPS efectuar la respectiva planeación financiera y, a partir de ello, proyectar ingresos, gastos y necesidades de financiación, con el fin de asegurar la sostenibilidad económica y el cumplimiento de sus obligaciones (p. ej., pago a IPS, provisiones, reservas técnicas y margen de solvencia).
75. Expuesto lo anterior, vale recordar que en el Auto 2049 de 2024 (13 de diciembre de 2024), se evidenció el incumplimiento de lo ordenado en el Auto 2881 de 2023 en relación con el componente de suficiencia de presupuestos máximos, y se determinó la apertura de un incidente de desacato por el desconocimiento de sus órdenes tercera y sexta. Estos mandatos perseguían, respectivamente, el reconocimiento y pago de los ajustes de los PM de 2022 y la expedición de una metodología unificada para su definición y reajuste.
76. Además, en el Auto 1002 de 2025, la Sala constató que con posterioridad a la apertura del incidente, el MSPS dio cumplimiento a tales mandatos, pues la Adres efectuó el pago de los referidos recursos adeudados a las EPS y el MSPS expidió la Resolución 067 de 2025 que fijó la metodología unificada, razón por la cual se dispuso el archivo del incidente. De este modo, se aclara que, ese trámite incidental versó exclusivamente sobre el componente de suficiencia de PM, con ocasión de las referidas órdenes tercera y sexta del Auto 2881 de 2023.
77. En esta oportunidad, la Sala centrará su atención en el componente de suficiencia de la UPC valorado en el Auto 007 de 2025, en el que se declaró su incumplimiento general al identificar, entre otras cosas, que persisten (i) las deficiencias en la información empleada para efectuar el cálculo de la UPC[98] y (ii) que la metodología implementada no permitía afirmar o demostrar la suficiencia de la prima[99]. Además, (iii) constató un retroceso en la orden de equiparar al 95% del valor de la UPC del régimen contributivo al del régimen subsidiado[100], lo que originó que se dictaran órdenes dirigidas a la creación de una mesa de trabajo como mecanismo participativo para reajustar la UPC de 2024[101], conforme a los temas mínimos que se anunciaron[102].
78. Con base en lo explicado, se profirió la resolutiva 3.11, que a su vez reiteró las órdenes impartidas en los autos 411 de 2016, 109 de 2021 y 996 de 2023 respecto de las deficiencias en la información, que sirve de cálculo para la UPC y la referida equiparación al 95% de ambas primas hasta tanto el MSPS no demuestre su suficiencia.
79. En esta ocasión no se valorará el cumplimiento cabal y detallado de las órdenes 3.1 a 3.10 del Auto 007 de 2025, relacionadas con el desarrollo y resultado de la mesa, porque estas se encuentran en fase de participación[103] y se atan principalmente al objetivo de reajustar la UPC de 2024. En este documento, la Sala enfocará el análisis en la resolutiva 3.11 mencionada, que recae sobre el actual valor de la UPC, a saber, el de 2025 que, además fue calculado con base en la inflación causada y no en estudios técnicos.
80. De este modo, con posterioridad la Sala podrá verificar el desarrollo de la mesa la UPC 2024 y si la prima fue reajustada como resultado de sus sesiones, lo cual no interfiere en el estudio que se efectuará en esta oportunidad, que, se insiste, recae sobre el valor de la actual UPC. Debe puntualizarse que esto es así, porque la UPC 2024 no se fijó con base en la inflación causada, como ocurrió con la prima de 2025, de modo que, aun en el evento en que se hubiera corregido el rezago de 2024, debía demostrarse la suficiencia de la UPC de 2025.
81. Conforme a lo descrito, resulta de mayor importancia pronunciarse de manera concreta sobre el incumplimiento general del componente de suficiencia de la UPC, en tanto el MSPS se encuentra próximo a fijar el valor de la UPC para la vigencia 2026, lo que exige que dicha decisión se adopte con soportes técnicos sólidos, información validada y una demostración real de suficiencia financiera, a fin de evitar la reproducción de escenarios de desfinanciación que comprometan la sostenibilidad del sistema y el goce efectivo del derecho fundamental a la salud. En consecuencia, la Corte se pronunciará específicamente sobre la resolutiva 3.11. del Auto 007 de 2025, toda vez que, de conformidad con lo allí descrito, se trata de la reiteración de órdenes impartidas en los autos 411 de 2016, 109 de 2021, 996 de 2023 (infra tabla 10).
82. De esta manera, en relación con los componentes verificados en las órdenes vigésima primera y vigésima segunda, la Sala llama la atención de las autoridades concernidas sobre la importancia de garantizar la suficiencia de las fuentes de financiación del PBS, obligación que impone al Estado la responsabilidad de presupuestar los recursos necesarios en cada vigencia y al Ministerio de Hacienda la de garantizar su disponibilidad y giro. Asimismo, se reitera el deber de cumplir con lo dispuesto en la Sentencia T-760 de 2008, advirtiendo que el seguimiento judicial no puede prolongarse indefinidamente.
83. De acuerdo a lo anterior, debe señalarse que persisten aspectos críticos que, con el paso del tiempo, se han agravado y afectan directamente la sostenibilidad financiera del sistema de salud. En el Auto 007 de 2025 se constató un retroceso en la garantía del derecho a la salud (órdenes estructurales), evidenciado en la insuficiencia de la UPC, el aumento de las deudas con los prestadores, la falta de claridad sobre las fuentes de financiación y la pérdida de información confiable para calcular los costos reales del sistema. Esta situación refleja una regresión que pone en riesgo la continuidad de los servicios y demuestra que los mandatos sobre sostenibilidad y suficiencia financiera no se han consolidado plenamente.
84. Vale recordar que la sostenibilidad financiera comporta uno de los elementos esenciales y principios del derecho fundamental a la salud. En Sentencia C-313 de 2014 la Corte señaló que el “Estado dispondrá, por los medios que la ley estime apropiados, los recursos necesarios y suficientes para asegurar progresivamente el goce efectivo del derecho fundamental a la salud, de conformidad con las normas constitucionales de sostenibilidad fiscal”. A la luz de la consideración jurídica transcrita la sostenibilidad no es un límite al derecho, sino una condición que garantiza su permanencia en el tiempo y la posibilidad de cumplir efectivamente las obligaciones del Estado en materia de salud.
85. Así, resulta indispensable evitar cualquier involución frente a los niveles de cumplimiento alcanzados que de alguna manera representan cierto grado de protección a los usuarios. En ese sentido, respecto de las órdenes en cuestión (que presentan un nivel general de incumplimiento), la Sala observa que, aun cuando el Ministerio de Salud está facultado para fijar la UPC con base en la inflación causada, hacerlo exclusivamente bajo este criterio excluye otros factores como el rezago que arrastra desde años atrás su valor[104] o que superan la inflación o que varían de manera independiente a este indicador, lo cual implica una medida regresiva para el sistema[105]. La persistencia de una UPC insuficiente compromete la legitimidad y estabilidad del modelo de aseguramiento y afecta su viabilidad económica y operativa.
86. El uso del IPC como criterio único para la actualización de la UPC constituye una decisión técnica limitada que no corresponde a la realidad operativa, epidemiológica y financiera del sistema de salud. Dicha práctica contradice el principio de eficiencia financiera y debe ser corregida mediante la exigencia de cálculos actuariales completos y auditables que contemplen la realidad del sistema[106].
87. Desde una perspectiva técnica, la Corte evidencia fallas metodológicas en la estimación de la UPC 2025. Ajustar dicha prima únicamente con base en la inflación, sin respaldo actuarial completo, no solo comporta una omisión técnica, sino también una vulneración del principio de suficiencia financiera que rige el aseguramiento en salud. Justamente por ello se requiere que, en adelante, el MSPS adopte mecanismos robustos, transparentes y auditables para garantizar que el cálculo de la UPC refleje adecuadamente las realidades del sistema y preserve su sostenibilidad en el marco del derecho fundamental a la salud. Sobre esto, debe precisarse que la Sala no reconfigura ni sustituye la metodología técnica del regulador en materia de suficiencia de la UPC, pero advierte de manera clara y expresa que, con la metodología aplicada, no se acredita de forma suficiente y verificable que la UPC garantice la cobertura real de los costos del sistema.
88. A la par, es importante una compresión integral del alcance del artículo 4.º del Decreto 2562 de 2012, disposición que establece que, “si a 31 de diciembre de cada año el Ministerio no ha aprobado un incremento en el valor de la UPC, dicho valor se incrementará automáticamente en la inflación causada”[107]. La interpretación adoptada por el MSPS no se ajusta a la realidad, pues dicha cartera ministerial ha interpretado que esta regla opera de manera automática, inobservando diversos estudios técnicos que han demostrado que la información reportada por las EPS no alcanzaba los niveles de suficiencia requeridos. La disposición en cita no implica que no exista la obligación de generar una estimación aproximada del valor de la UPC que refleje de manera razonable la realidad del SGSSS.
89. En las condiciones advertidas, para la Sala es inadmisible que el MSPS, pese a contar con estudios técnicos que respaldan la necesidad de cálculos basados en la realidad del sistema, contra toda evidencia persista en desechar sus resultados y aplique de forma alternativa y automática el IPC. Un entendimiento razonable de la norma que establece como parámetro el uso del IPC permite concluir que tiene un carácter supletivo y excepcional. Tiene por objeto llenar un vacío e impedir que no se fije un valor de la UPC, pero no está prevista en el ordenamiento para reemplazar los estudios cuando estos se han realizado con base en la información que el propio MSPS recoge de las EPS y los demás agentes del sistema.
90. La Sala concluye que el uso exclusivo del IPC como criterio de ajuste de la UPC es una solución de emergencia. Por consiguiente, solo debe aplicarse cuando el MSPS no cuente con el cálculo actuarial idóneo para garantizar la sostenibilidad financiera del SGSSS. Consecuentemente, su adopción como regla general representa un desconocimiento del mandato legal de garantizar una prima técnicamente calculada[108] y suficiente para la garantía de la prestación efectiva del derecho a la salud.
91. No es preciso que el MSPS haya puntualizado “que el aumento de la UPC conforme a la inflación del 5,2% se encuentra debidamente sustentado en los estudios técnicos”[109], porque en realidad estos se desestimaron y se fijó como aumento el del IPC. El cálculo de la prima no puede limitarse a la inflación[110] causada, pues ello contraría las órdenes impartidas por la Corte en cuanto a alcanzar la suficiencia de la UPC. Por consiguiente, se advertirá que la fijación por IPC[111] solo debería proceder cuando se justifique que es suficiente, conforme a estudios técnicos que realice.
92. Con base en lo anterior, se ordenará al MSPS que acredite técnicamente la suficiencia del valor de la UPC en ambos regímenes para la vigencia 2026, de conformidad con los estándares fijados por esta Corte[112] y, consecuentemente, se abstenga de fijar el valor de la UPC únicamente con base en la inflación causada y las recomendaciones de la Comisión Asesora de Beneficios, Costos, Tarifas y Condiciones de Operación del Aseguramiento en Salud[113], como justificación para omitir la evaluación técnica correspondiente. En efecto, la Resolución 2717 de 2024[114] enunció como fundamento la recomendación de la Comisión Asesora para realizar el incremento de la prima por el mismo porcentaje del IPC. La Sala advierte que esta recomendación no suple el estudio técnico de suficiencia exigido para la fijación de la UPC que, en todo caso, es un instrumento indispensable para garantizar la sostenibilidad del sistema.
93. Cabe recordar que la suficiencia de la UPC no constituye un asunto meramente contable, sino un elemento esencial para garantizar el derecho fundamental a la salud en condiciones de calidad, oportunidad y continuidad, conforme a lo dispuesto en la ley estatutaria en salud. Sobre este aspecto, la Sala emitió un auto requiriendo información al MSPS sobre el cumplimiento de las órdenes impartidas (Auto 007 de 2025) relacionadas con la mesa UPC que se solicitó crear, con el ánimo de revisar y reajustar el valor de la UPC 2024, teniendo en cuenta, entre otros aspectos, el rezago existente en el valor de la prima en los términos señalados en el Auto 007 de 2025. Dicho rezago pone en evidencia la existencia de un retroceso en esta materia.
94. En el contexto descrito, está probado el incumplimiento reiterado de las órdenes vigésima primera y vigésima segunda, que inciden directamente en la estabilidad del sistema, tal como se desprende del siguiente análisis:
(i) Después de siete valoraciones[115] y conforme al alcance vigente de estos mandatos[116], la Sala constató que el MSPS no ha cumplido con las directrices de la resolutiva 3.11 del Auto 007 de 2025[117], orientadas a: (a) solucionar las deficiencias del sistema de información, (b) garantizar la suficiencia de la UPC y (c) equiparar en un 95% el valor de la UPC del régimen subsidiado frente al del contributivo[118], mientras no se demuestre la suficiencia de la UPC del primero[119].
(ii) En relación con el primer punto, en el Auto 007 de 2025 se evidenció que persistían las “fallas relacionadas con las deficiencias de la información que sirve como base para calcular la UPC”[120]. Esta problemática ha sido advertida desde el Auto 411 de 2016[121] (hace más de 9 años), en los autos 109 de 2021 y 996 de 2023, y aun después de la última valoración (Auto 007 de 2025), la Sala encuentra que las deficiencias no solo se mantienen, sino que presentan un retroceso evidente.
(iii) En el Auto 109 de 2021 se indicó que el ente ministerial había informado la imposibilidad técnica de igualar las UPC[122] y reconoció que la única razón era la carencia de información[123]. No obstante, aunque el MSPS dispuso de datos propios del régimen subsidiado y con base en estos calculó la UPC-S de 2022 (Auto 996 de 2023), con posterioridad no replicó el mismo procedimiento, lo que reveló una medida insostenible en el tiempo. Además, la Sala precisó que, al contar con esos datos, el MSPS pudo haber justificado la suficiencia del valor fijado y la brecha entre las primas de ambos regímenes, lo cual no ocurrió. En efecto, para las vigencias posteriores, el Ministerio volvió a asignar el valor de la UPC sin datos pertenecientes al RS y, más gravoso aún, tampoco del contributivo. En la Resolución 2717 de 2024[124] el mismo ente ministerial concluyó que “los datos disponibles no son confiables para la realización del cálculo de incremento de la UPC para 2025; por lo cual, se consider[ó] adecuado realizar el incremento con base en la inflación causada a noviembre 30 de 2024”. Igualmente, aseguró que la información “disponible es de baja calidad, lo que afecta la confiabilidad de las cifras e induciría a una estimación imprecisa del incremento de la UPC.” Cabe precisar que, si bien el Auto 007 de 2025 fue proferido con posterioridad a dicha resolución y no incorporó su análisis[125], hoy puede rectificarse que, para el momento de su expedición, la UPC de 2025 tampoco se calculó con información propia proveniente de las EPS[126].
(iv) Transcurridos 10 meses desde la notificación del Auto 007 de 2025[127], no se acreditó el cumplimiento del segundo aspecto analizado: la suficiencia de la prima exigida por la Sala Especial desde 2012 en los autos 261 y 262[128]. Resulta preocupante que la Resolución 2717 de 2024 haya fijado para la vigencia 2025 un incremento de la UPC de solo 5,36%, equivalente a la inflación causada, criterio que no refleja los verdaderos costos del aseguramiento en salud. Dicho ajuste no compensó el aumento real de los gastos del sistema[129], pues factores como el incremento del salario mínimo en un 9,5% superaron ampliamente la inflación y repercuten de manera directa en el costo de los servicios y tecnologías en salud.
El ejemplo podría ser el siguiente: el sistema de salud debe asumir un aumento del 9,5% en el salario mínimo (esto ocurrió para el 2025), pero la UPC destinada a cubrir los costos administrativos y de prestación de servicios solo se incrementa en un 5,2%, correspondiente a la inflación, se genera una brecha del 4,3% que no fue contemplada en el cálculo de la UPC 2025. Para la Sala, esta diferencia demuestra que el valor reconocido no incorpora factores externos clave que inciden directamente en el funcionamiento del SGSSS y que, al ser ignorados, comprometen su sostenibilidad financiera. Esta omisión termina trasladando mayores cargas laborales y operativas a las EPS e IPS[130].
(v) Además, en cumplimiento de la Resolución 2292 de 2021, para el 2022 se actualizaron los servicios y tecnologías de salud financiados con la UPC. Para el efecto, se incluyeron al listado: (i) 561 fármacos, lo cual refleja un incremento del 112.65% , (ii) 26 medicamentos por subgrupos de referencia (+49.06%), (iii) 147 procedimientos en salud (+6.09%) y (iv) 313 procedimientos de laboratorio clínico (+33.05%). En cuanto, a las resoluciones 2808 de 2022, 2366 de 2023 y 2718 de 2024 se presentaron variaciones que no superaron el 3% con relación a la vigencia inmediatamente anterior[131].
(vi) Por ejemplo, como consecuencia de la ampliación del 26.43% de servicios y tecnologías para ser financiados con la UPC en el año 2021, se robusteció el mecanismo de protección colectiva, lo cual, en principio, influyó positivamente en la integralidad de la atención. Sin embargo, se ha desconocido el impacto económico de estas inclusiones, para evitar un desbalance en la sostenibilidad financiera del sistema que a su vez afecta la garantía de la prestación del derecho a la salud de los usuarios[132], situación que fue puesta de presente por la Sala en los autos 2049 de 2024 y 007 de 2025[133].
(vii) También deben considerarse factores como el envejecimiento poblacional[134] y el aumento en la demanda de servicios[135], entre otros. A juicio de la Sala, la inflación general no refleja la dinámica propia del sector salud, cuyos costos tienden a crecer estructuralmente por encima del IPC. La exclusión de estas y otras variables relevantes en el cálculo de la UPC conduce a una subestimación del riesgo y perpetúa un rezago que afecta la sostenibilidad financiera del sistema[136] y la calidad en la atención.
95. En conclusión, para la Sala de Seguimiento el Ministerio no ha demostrado la suficiencia de las primas en ninguno de los regímenes. Es importante reiterar que, como se señaló en el Auto 089 de 2025, “la labor de seguimiento se circunscribe a determinar si el Ministerio ha acatado las órdenes impartidas en la Sentencia T-760 de 2008 sobre la suficiencia de la UPC, en el marco de las órdenes 21 y 22, pero no es [..] función [de la Sala] establecer cuál es el valor suficiente para cubrir la prestación de los servicios y tecnologías en salud UPC. Esta labor compete al rector de la política pública en salud quien debe efectuar los estudios técnicos, además de la validación de la información reportada por las EPS, como lo ha reiterado la Sala en los distintos autos en que valora el seguimiento del componente de suficiencia”.
96. En los autos 261 y 262 de 2012, la Corte ordenó que, mientras no existiera una metodología técnica idónea para calcular la UPC ni un sistema de información confiable que la sustentara, el valor de la prima del régimen subsidiado debía ser igual al del contributivo. Más adelante, mediante el Auto 411 de 2016, la Sala insistió en su preocupación por la falta de soporte técnico del Ministerio para justificar la diferencia entre ambos regímenes y dispuso que la UPC del régimen subsidiado se equiparara, por lo menos, en un 95% respecto de la del régimen contributivo. Esta disposición se reiteró en los autos 109 de 2021, 996 de 2023 y 007 de 2025, este último que aquí se verifica.
97. También se advierte una regresión manifiesta en el cumplimiento de la meta de equiparar en un 95% los valores de ambas UPC, que debía alcanzarse de no acatarse el punto anterior (demostrar la suficiencia). Aunque la brecha entre los dos regímenes se redujo entre 2019 y 2021 hasta el 7,07%, volvió a ampliarse en 2022 a 13,02%, sin que exista justificación técnica que respalde dicha diferencia, situación que persiste hasta la fecha[137]. Por consiguiente, el numeral (iii) de la resolutiva 3.11 del Auto 007 de 2025 se tiene por incumplido.
98. Esta situación refleja no solo un retroceso frente al nivel de equiparación previamente logrado, sino también una vulneración al principio de progresividad en la garantía del derecho a la salud, pues implica un trato desigual entre los regímenes contributivo y subsidiado y afecta la financiación integral de los servicios para la población más vulnerable.
99. Conforme a lo anterior, el MSPS no ha cumplido con las órdenes a las que aluden los autos 411 de 2016, 109 de 2021 y 996 de 2023, reiteradas en el Auto 007 de 2025, las cuales se exponen textualmente más adelante en la tabla 10.
100. En consecuencia, este Tribunal evidencia un incumplimiento reiterado por el MSPS de lo ordenado en los apartes (i)[138], (ii)[139] y (iii)[140] del numeral 3.11 de la resolutiva tercera del Auto 007 de 2025. Por lo descrito la Sala verificará los presupuestos para dar apertura al incidente de desacato limitado a las órdenes generales 21 y 22 de la Sentencia T-760 de 2008.
7. Necesidad de contar con un plan (corto, mediano y largo plazo) para impulsar el cumplimiento de la Sentencia T-760 de 2008
101. El artículo 27 del Decreto Ley 2591 de 1991 reconoce la competencia de los jueces para actuar con posterioridad a la emisión de sus fallos. De manera puntual, establece que el juez está investido de la facultad de realizar nuevos requerimientos, de practicar pruebas y adoptar las medidas de impulso procesal que conduzcan al restablecimiento del derecho o a la eliminación de las conductas que lo amenazan. A su vez, comprende la obligación de iniciar de oficio el incidente de desacato cuando las medidas de impulso procesal no hayan propiciado el cumplimiento[141].
102. En los autos de valoración la Sala fijó directrices para que el MSPS y demás autoridades adoptaran medidas concretas que impacten los problemas detectados en cada orden, de tal manera que puedan reportarse resultados y probar avances hacia la superación de las fallas estructurales.
103. Resulta importante puntualizar que la Corte, desde el momento en que profirió la Sentencia T-760 de 2008, resaltó la necesidad de implementar indicadores del goce efectivo del derecho a la salud para evaluar los objetivos de las políticas implementadas (cfr. autos 590 de 2016, 077A de 2020, 440 de 2021, 1680 de 2022 y 1280 de 2025[142]). Además, ordenó su aplicación a EPS, IPS y entidades territoriales, con el fin de obtener una evaluación real de la actuación de los actores del sistema, establecer políticas públicas ajustadas a la realidad social y asegurar el goce efectivo del derecho a la salud de los residentes en territorio nacional.
104. Sobre este aspecto, se reitera que el trabajo adelantado por el MSPS para la elaboración de los indicadores se ha acatado de forma parcial[143] debido a la falta de uniformidad, claridad y continuidad en su presentación, lo que constituye un incumplimiento de las directrices impartidas en la Sentencia T-760 de 2008 y en los autos de valoración emitidos por la Sala. Dicha situación compromete la capacidad de esta última para asegurar que los indicadores permeen y reflejen adecuadamente los mandatos de la sentencia estructural.
105. De este modo, respecto de las órdenes estructurales[144], la Corte ha reconocido que el juez puede solicitar o aprobar la elaboración de planes de acción, así como generar indicadores de seguimiento con un propósito similar al de los reportes periódicos[145]. Esto es, producir información necesaria para el estudio del grado de acatamiento de las órdenes de protección y la identificación del nivel de avance, estancamiento o retroceso de la situación de infracción de los derechos fundamentales implicados[146]. Estos instrumentos no implican una modificación del fallo, sino que constituyen herramientas para traducir la decisión judicial en metas específicas, indicadores de avance verificables y responsables claramente definidos, así como para establecer metas de corto (medidas inmediatas de choque), mediano y largo plazo, junto con criterios de seguimiento y evaluación continua.
106. La Sala advierte que los planes de acción cumplen una doble función: (i) permiten la materialización técnica y gradual de órdenes estructurales o complejas, y (ii) sirven como instrumento de seguimiento para asegurar la coherencia entre los objetivos del fallo y las acciones emprendidas por las entidades responsables. Además, su formulación busca garantizar un cumplimiento progresivo, verificable y sostenible de las órdenes impartidas, y facilita la identificación de obstáculos, la redefinición de estrategias y la articulación institucional necesaria para la materialización del amparo.
107. En esta ocasión, la Sala Especial ordenará al Ministerio la elaboración de un plan de acción, toda vez que, transcurridos 17 años de seguimiento y múltiples requerimientos, varias órdenes estructurales aún no alcanzan un cumplimiento sostenido y en otras se evidencia un retroceso en su nivel de cumplimiento. Persisten fallas graves en acceso, disponibilidad, sostenibilidad financiera, articulación institucional y, de manera transversal, en información y transparencia de esta, lo que ha convertido las garantías constitucionales en derechos “en espera” y generado un riesgo cierto para la continuidad de los servicios de salud.
108. Frente a este panorama, la Sala dispondrá que el MSPS, adopte un plan de acción a corto, mediano y largo plazo como herramienta destinada a superar los obstáculos persistentes, evitar nuevas regresiones y asegurar que las órdenes estructurales produzcan resultados reales. Este plan busca impulsar el restablecimiento efectivo del derecho a la salud mediante medidas coordinadas, verificables y sujetas a control judicial, y se concibe como un instrumento que orienta la acción de las entidades responsables sin exonerarlas del cumplimiento inmediato de cada mandato vigente. Debe advertirse que, mientras se mantenga vigente la metodología de valoración del Auto 411 de 2015, esos serán los parámetros a tener en cuenta al momento de evaluar el cumplimiento.
109. Por lo anterior, la Sala considera que, para avanzar en la superación de las fallas estructurales identificadas en el SGSSS, el MSPS deberá formular un Plan Inmediato de Acciones en Salud (en adelante PIAS)[147], que se desarrollará sin perjuicio de las valoraciones específicas de la totalidad de las órdenes proferidas en la Sentencia T-760 de 2008, pues su finalidad radica en asegurar que las directrices proferidas por la Sala en sus providencias se ejecuten en atención a sus competencias y las de las demás entidades concernidas en el seguimiento. Para ello, dicho PIAS deberá contener al menos los siguientes elementos[148]:
109.1. Fases del PIAS:
(i) Una fase de diagnóstico y delimitación del problema: allí deberá identificar y considerar las fallas estructurales expuestas en esta providencia (considerandos 4.1, 4.2, 4.3 y 4.4) para guiar el plan. Además, deberán definirse los indicadores del goce efectivo del derecho a la salud y realizarse la etapa de participación efectiva ciudadana, donde se recopilen insumos de todos los actores del sistema y los órganos de control, para a partir de allí proferir una evaluación sobre el alcance, los responsables y la disponibilidad de recursos para su ejecución.
(ii) Fase de diseño y formulación estratégica: en la que se definirán los objetivos, metas y plazos tendientes a garantizar el goce efectivo del derecho a la salud, las alternativas de solución y el diseño del plan.
(iii) Fase de implementación y ejecución: en este punto deberá (a) emitirse los actos administrativos necesarios para darle fuerza a la ejecución del plan, (b) establecerse los mecanismos de coordinación entre todas las entidades involucradas (MSPS, Adres, Superintendencia de Salud e Invima) para su ejecución y (c) asegurarse el flujo oportuno de los recursos asignados al plan.
(iv) Fase de seguimiento, evaluación y ajuste.
109.2. Contenido y articulación de plazos en el PIAS
(i) El contenido del plan debe referirse al cumplimiento de las órdenes objeto de seguimiento que no han alcanzado un nivel de cumplimiento alto o cumplimiento general[149] y los autos de valoración emitidos por parte de este Tribunal.
(ii) No se renovarán los plazos ya emitidos. Es decir, el PIAS deberá articularse con los tiempos definidos en los autos de seguimiento[150], a fin de lograr la formulación y puesta en marcha del mismo bajo las condiciones y dentro de los términos inicialmente impartidos en las referidas providencias.
(iii) Las acciones por desarrollar en el PIAS deberán circunscribirse a atender las órdenes contenidas en los autos de seguimiento citados, las cuales deberán ser atendidas so pena de dar inicio inmediato al trámite incidental de desacato.
(iv) En relación con el componente de sostenibilidad financiera, el PIAS debe concretar desde esa perspectiva cómo se debe financiar de forma suficiente el Sistema General de Seguridad Social en Salud. En ese sentido, es preciso que, el MSPS incluya estrategias precisas a corto plazo para asegurar el componente de sostenibilidad financiera del sistema.
(v) La grave situación prestacional y las múltiples barreras en el acceso advertidas a lo largo de esta providencia hacen necesario que el plan se ponga en marcha en un corto tiempo frente al aseguramiento del esquema financiero del sistema. Por tanto, el componente de sostenibilidad financiera del sistema deberá ser entregado dentro del mes siguiente a la notificación de la presente providencia, debiéndose poner en marcha en un plazo no mayor a un mes siguiente a su presentación. Este plazo diferencial tiene como objetivo que se garantice su entrada en operación preferiblemente antes de la fijación de la UPC para el año 2026, de manera que se adopten acciones urgentes y oportunas que impacten positivamente el goce efectivo del derecho a la salud de los residentes en el país.
110. De este PIAS se dará traslado a los grupos de apoyo al seguimiento, a los peritos constitucionales y a los órganos de control, para que emitan las observaciones a que hubiere lugar.
111. Aunado a lo anterior, se precisa que dicho plan deberá priorizar la suficiencia de la financiación, la trazabilidad del gasto, la reducción de demoras en los pagos y la implementación efectiva de los instrumentos creados para garantizar el flujo oportuno de los recursos del sistema y los que la entidad estime pertinentes.
112. Por último, el rector de la política pública deberá incorporar medidas urgentes (de choque) orientadas a garantizar el derecho fundamental a la salud, haciendo prevalecer la superación de las brechas de acceso, calidad y oportunidad en la atención, así como la financiación del SGSSS. En esa perspectiva, será necesario formular propuestas diferenciadas que respondan a las particularidades de cada territorio, contemplando acciones: (i) a corto plazo, en las que se deberán adoptar estrategias inmediatas para atender las necesidades más críticas en materia de acceso, recursos y cobertura[151]; (ii) a mediano plazo, tendientes a fortalecer la capacidad instalada de los prestadores[152], la gestión intersectorial y la red de servicios, y (iii) a largo plazo, para garantizar la sostenibilidad de las medidas en el tiempo y el acceso efectivo a los diferentes servicios de salud[153]. Estas medidas, deberán contar con la participación de los diferentes entes territoriales.
8. Apertura de incidente de desacato por el incumplimiento de las órdenes vigésima primera y vigésima segunda
113. Previo a desarrollar este capítulo, la Sala debe precisar que el plan de acción y el incidente de desacato cumplen funciones distintas dentro del seguimiento. El primero tiene un propósito prospectivo y organizativo, toda vez que orienta y coordina las medidas que debe adoptar el MSPS a corto, mediano y largo plazo, con el fin de superar rezagos, corregir fallas persistentes y asegurar la sostenibilidad del cumplimiento de las órdenes vigentes. No se trata de una herramienta sancionatoria, sino de un instrumento de planeación y verificación que permite estructurar la respuesta institucional y dar seguimiento a obligaciones complejas o progresivas.
114. Por su parte, el incidente de desacato tiene una función reactiva y sancionatoria, se activa frente al incumplimiento concreto e inmediato de una orden contenida en una sentencia o auto y busca asegurar su acatamiento mediante los mecanismos previstos en la ley. Mientras el plan de acción organiza el cumplimiento futuro, el desacato responde al incumplimiento ya constatado de un mandato puntual cuya observancia no admite espera (en este caso, el resolutivo 3.11 del Auto 007 de 2025). Por ello, ambas herramientas operan en planos distintos, se complementan y no se excluyen.
115. Al igual que en el Auto 310 de 2023[154], la Sala Especial evidencia que el proceso de valoración ha adquirido un carácter cíclico y rutinario, pues en los últimos años se ha desarrollado mediante etapas reiteradas que comprenden la entrega de informes, su traslado y la correspondiente valoración institucional, esto, en atención a la metodología de valoración empleada (Auto 411 de 2015). No obstante, atendiendo a que cada orden se encuentra en diferentes fases de ejecución, la Sala considera que mientras no se complete el ciclo correspondiente, esto es, hasta tanto no se surtan las etapas previstas en cada una de ellas, no resulta procedente efectuar una valoración definitiva. Una vez culminado dicho proceso respecto de todas las órdenes, se irá evaluando el nivel de cumplimiento de cada una de estas y, de acuerdo con sus resultados, se adoptarán las decisiones pertinentes, entre ellas, la apertura de incidentes de desacato si a ello hubiere lugar.
116. El presente acápite solo comprometerá las órdenes estructurales que presenten incumplimiento general (vigésimo primera y vigésimo segunda), en virtud del artículo 52 del Decreto 2591 de 1991. Conforme a esta disposición y los autos 265 de 2019 y 2049 de 2024, los incidentes de desacato deben cumplir con unos presupuestos formales, que se verificarán dentro del presente asunto.
117. Quien promueve el incidente se encuentra legitimado para hacerlo. La Sala de Seguimiento es la encargada de realizar el cumplimiento a los mandatos emitidos en la Sentencia T-760 de 2008, entre ellos, vigésimo primero y vigésimo segundo. Además, profirió las órdenes incluidas en los autos 411 de 2016, 109 de 2021, 996 de 2023 y 007 de 2025 que impartieron las directrices que se evidencian incumplidas. Por tanto, está legitimada para iniciar de oficio el incidente de desacato[155].
118. Se evidencia que la orden presuntamente incumplida se emitió en el Auto 007 de 2025 y se dirigió al Ministerio de Salud, así:
“TERCERO: […]
3.11. Adopte las medidas necesarias para dar cumplimiento a los numerales vigésimo primero y vigésimo segundo de la parte resolutiva de la Sentencia T-760 de 2008, y en consecuencia, a lo ordenado en los numerales (i), (ii) y (iv)[[156]] de la orden quinta del Auto 411 de 2016, a saber: (i) solucionar las deficiencias del sistema de información teniendo en cuenta lo analizado en los f.j. 10 a 73, de manera que esta sea confiable para la estimación de la UPC en ambos regímenes y provenga de sus EPS, (ii) garantizar la suficiencia de la UPC de acuerdo con lo establecido en los f.j. 74 a 196 y, (iii) equiparar al 95% del valor de la UPC del RC el valor de la UPC del RS mientras no demuestre la suficiencia de la prima del régimen subsidiado, según lo estudiado en los f.j. 197 a 207. Lo anterior, teniendo en cuenta lo analizado en esta providencia. Deberá informar semestralmente sobre estas medidas y resultados obtenidos.
119. El acatamiento del mandato descrito no se acreditó -ver acápite de incumplimiento general-, ya que superados seis meses desde la notificación del auto que emitió la orden -comunicado el 28 de enero de 2025-[157], la autoridad encargada no ha cumplido con lo dispuesto, sin dejar de lado que estas directrices han sido impartidas desde los autos 411 de 2016[158], 109 de 2021[159] y 996 de 2023[160], las cuales se presentan en la siguiente tabla:
|
Auto |
Contenido |
|
Auto 411 de 2016 Estado 28/11/2016 Comunicado 28/11/2016 |
“QUINTO.- ORDENAR al Ministerio de Salud y Protección Social:
(i) Adoptar las medidas necesarias y emitir la reglamentación que considere pertinente para solucionar las deficiencias del sistema de información, de manera tal que permita: a) mejorar la calidad de la información reportada por las EPS del régimen subsidiado, con el fin de que la misma sea representativa en la definición de la Unidad de Pago por Capitación; b) considerar dentro del sistema de información las barreras de acceso a los servicios de salud y las necesidades reales de la población; c) solucionar la deficiencia de los datos provenientes de la frecuencia de uso de los servicios de salud de la población del régimen subsidiado, según lo expuesto en la parte considerativa de este Auto. Para ello, deberá allegar un informe semestral sobre la implementación de las medidas y la reglamentación correspondiente.
(ii) Adoptar las medidas necesarias y emitir la reglamentación que considere pertinente para que el porcentaje de equiparación de la UPC aumente el porcentaje de equiparación a la meta del 95% señalada por el Gobierno. Para ello, deberá allegar un informe semestral sobre la implementación de las medidas y la reglamentación correspondiente.
(v) Garantizar a través de la regulación que sea expedida para el efecto y de la implementación de la política pública pertinente que la definición de la Unidad de Pago por Capitación para ambos regímenes alcance el nivel de suficiencia necesario para financiar el nuevo POS, esto es, de forma que cubra todos los tratamientos y tecnologías en salud que no estén expresamente exceptuados dentro del plan de beneficios, y que permita garantizar el acceso a todos los elementos necesarios para lograr el más alto nivel de salud posible. Lo anterior, sin olvidar que no puede sacrificar la prestación y la efectividad del derecho a la salud, so pretexto de la sostenibilidad financiera.” |
|
Auto 109 de 2021 Estado 546 14/12/2021
|
“TERCERO: Ordenar al Ministerio de Salud y Protección Social que adopte las medidas necesarias para dar cumplimiento a lo dispuesto en los numerales vigésimo primero y vigésimo segundo de la parte resolutiva de la sentencia T-760 de 2008 y en consecuencia, de los puntos 1, 2 y 5 del numeral quinto de la parte resolutiva del auto 411 de 2016, de conformidad con el alcance señalado en esta providencia y remita un informe cada 6 meses a partir de la notificación de este auto, atendiendo a lo dispuesto en los numerales 215 y 219 de la parte considerativa”. |
|
Auto 996 de 2023 Estado 089 13/06/2023 Comunicado 15/06/2023 |
“SEGUNDO: Ordenar al Ministerio de Salud y Protección Social que adopte las medidas necesarias para dar cumplimiento a lo dispuesto en los numerales vigésimo primero y vigésimo segundo de la parte resolutiva de la sentencia T-760 de 2008 y en consecuencia, de los puntos 1, 2 y 5 del numeral quinto de la parte resolutiva del auto 411 de 2016, de conformidad con el alcance señalado en el auto 109 de 2021 y que remita un informe cada 6 meses a partir de la comunicación de este auto, atendiendo a lo dispuesto en los numerales 264 a 269 y 274 de la parte considerativa”. |
Tabla 10. Creación de la Sala Especial de Seguimiento.
120. Se precisa que el tipo de orden sobre la cual se presume el incumplimiento es la 3.11 de la resolutiva del Auto 007 de 2025 (supra 118).
121. Las órdenes 21 y 22 implicaban que: (i) la UPC como fuente de financiación fuera suficiente para garantizar la mayor parte de los servicios y tecnologías PBS; (ii) que se equiparará el valor de las primas hasta tanto no se demostrara su suficiencia; (iii) que se mejorara la calidad de la información con base en la cual se calcula dicho valor.
122. En consecuencia, se trata de mandatos proferidos por la Corte Constitucional en el marco del seguimiento orientado a superar las deficiencias estructurales que afectan de manera generalizada el derecho fundamental a la salud. La verificación de su acatamiento por parte del MSPS recae en la Sala Especial.
123. Es necesario mencionar que el incidente de desacato puede operar frente a una sola orden específica, es decir, no requiere el incumplimiento de todas las directrices impartidas en una sentencia o auto. Basta con que exista una disposición concreta, vigente, clara y exigible cuyo cumplimiento sea verificable y frente a la cual se acredite su incumplimiento atribuible a la autoridad obligada. Por esa razón, el desacato puede activarse de manera independiente por una orden determinada del Auto 007 de 2025, aun cuando las demás continúen en trámite de seguimiento o valoración.
124. Además, el referido auto impartió órdenes independientes y con plazos de acatamiento diferentes, lo que permite su valoración de manera desagregada. Particularmente, la orden 3.11 puede examinarse de forma separada, porque reitera mandatos previamente dictados por la Sala y respecto de los cuales se ha evidenciado un incumplimiento reiterado. Así, la Sala observa que, a la fecha, el MSPS no ha acreditado la suficiencia de la UPC, ni ha igualado en un 95% los valores de ambas primas, y tampoco ha logrado que la información para el cálculo de la UPC proveniente de las EPS sea de calidad y completa. Por estas razones, el análisis específico de dicho mandato resulta procedente, aun cuando las demás órdenes continúen en proceso de valoración dentro del ciclo general de seguimiento.
125. Con base en los razonamientos expuestos, la Sala encuentra acreditados los requisitos exigidos para este trámite. Además, recuerda que la observancia del plazo previsto en el artículo 27 del Decreto Ley 2591 de 1991 para que el responsable cumpla sin demora lo ordenado se encuentra explícito en los autos de valoración en cuestión. Por tal razón, ante el reiterado desconocimiento de los mandatos previamente impartidos, la Sala concluye que se configuran las condiciones necesarias para disponer la apertura de incidente de desacato.
126. En ese sentido, la Corte correrá traslado de la presente decisión al ministro de Salud y Protección Social para que (i) se pronuncie sobre lo aquí señalado en el término perentorio de 48 horas, (ii) demuestre las acciones y medidas adoptadas para cumplir con el numeral 3.11 de la resolutiva del Auto 007 de 2025 y, si lo considera, (iii) aporte pruebas para demostrar el acatamiento del fallo de tutela o la imposibilidad del mismo[161].
127. Como consecuencia lógica de lo expuesto, con el fin de avanzar en la superación de las problemáticas referidas y lograr el cumplimiento de lo dispuesto en el numeral 3.11 del Auto 007 de 2025, la Sala ordenará:
(i) Dar apertura a un incidente de desacato en contra del ministro de Salud y Protección Social o quién haga sus veces en el marco de las órdenes vigésima primera y vigésima segunda, conforme a lo establecido en la parte motiva de esta decisión y según lo establecido en el artículo 52 del Decreto 2591 de 1991.
(ii) Correr traslado de esta decisión al ministro de Salud y Protección Social o quien haga sus veces para que se pronuncie en lo que corresponda, de conformidad con lo establecido en el acápite “[a]pertura de incidente de desacato por el incumplimiento de las órdenes vigésima primera y vigésima segunda”.
9. De la importancia de la inspección, vigilancia y control sobre los recursos del sistema ejercidas por la Superintendencia Nacional de Salud
128. En atención a que el sistema de salud se rige por los principios de colaboración armónica e intersectorialidad, y teniendo en cuenta que su funcionamiento, sostenibilidad y garantía efectiva de derechos no recaen en una sola entidad, sino en el conjunto de actores que lo integran, se reitera que la responsabilidad por su adecuado desempeño es compartida y exige la intervención activa y coordinada de todas las autoridades competentes. En ese marco, corresponde a la Superintendencia Nacional de Salud ejercer de manera estricta y reforzada sus funciones constitucionales y legales de inspección, vigilancia y control, particularmente de las previstas en el artículo 4, numerales 5 y 10, del Decreto 1080 de 2021, entre otras, orientadas a supervisar el cumplimiento de las normas que regulan el sistema y verificar la eficiencia, eficacia y efectividad en la generación, flujo, administración y aplicación de los recursos, incluida la UPC.
129. Así, resulta necesario que la Superintendencia adopte un rol activo y verificable en el control del uso de dichos recursos por parte de las EPS, y rinda informes ante la Corte Constitucional que contribuyan a verificar el correcto uso de los recursos al interior del SGSSS por parte de las EPS, para avanzar en la determinación de si se trata de una problemática estructural de financiación o de deficiencias en la gestión y destinación de los recursos, con el fin de proteger la sostenibilidad financiera del sistema y garantizar la efectiva prestación de los servicios de salud.
10. Eficiencia en el seguimiento por parte de los órganos de control (Procuraduría y Contraloría) y la Fiscalía. Traslado para el inicio de las investigaciones disciplinarias, fiscales y penales
130. La labor de seguimiento que adelanta la Corte requiere inescindiblemente de la participación de los órganos de control (Procuraduría y Contraloría) así como de la Fiscalía, la cual no se limita al cumplimiento formal, sino que implica una obligación de implementar medidas y generar resultados y avances, pues de lo contrario el goce efectivo del derecho a la salud no podrá materializarse. También es importante que se puedan articular los diferentes órganos y la Fiscalía para colaborar en la realización de los fines del Estado.
131. De otra parte, se hace un llamado a la colaboración en el marco del cumplimiento de las órdenes judiciales, pues no es desconocido para las autoridades que la actuación de los responsables en la implementación de la política pública pueda generar falta disciplinaria o fiscal, así como responsabilidad penal por prevaricato por omisión, fraude a resolución judicial y abuso de la función pública (por omisión)[162].
132. Así, la Sala Especial de Seguimiento advierte que el cumplimiento de esta providencia debe tener un seguimiento estricto y riguroso por parte de la Procuraduría General de la Nación, la Contraloría General de la República y la Fiscalía General de la Nación, toda vez que el impulso de las órdenes estructurales impartidas en la Sentencia T-760 de 2008 se hace imperioso después de 17 años, para lograr avances en la superación de las problemáticas que aquejan al SGSSS.
133. Esta medida se hace necesaria toda vez que han sido varias las ocasiones en que esta Corporación ha tenido que acudir a la compulsa de copias por el incumplimiento reiterado, sistemático e injustificado de las autoridades competentes frente a las órdenes impartidas en los autos de valoración[163] o requerimientos de impulso procesal[164]. En consecuencia, se itera que cualquier nueva dilación u omisión en la implementación de las medidas dispuestas será interpretada como un desacato que conducirá a la activación inmediata de las acciones penales y disciplinarias a que haya lugar. Adicionalmente, se hará un llamado a la Contraloría General de la República para que, en el marco de sus competencias, ejerza con mayor rigor y oportunidad las funciones de control fiscal tanto en su dimensión preventiva como reactiva.
134. Así las cosas, la Corte hace un llamado a las mencionadas autoridades para que, una vez sea formulado y remitido el PIAS a la Corte Constitucional y se surta su traslado, realicen un estudio minucioso del mismo, y en el marco de sus competencias, persigan su acatamiento. En cumplimiento de lo anterior, las acciones que dichas autoridades decidan adoptar deberán ser informadas a la Sala Especial, quien tiene como labor la verificación de la aplicación de determinadas políticas públicas en virtud de los parámetros establecidos en los mandatos generales proferidos en la Sentencia T-760 de 2008.
11. Difusión de esta decisión en virtud de la orden trigésima segunda
135. Por último, en atención a la relevancia que representa la presente decisión, al exponer la grave situación que afronta la prestación de servicios de salud en Colombia y disponer la adopción medidas urgentes y necesarias para el restablecimiento del derecho a la salud de los residentes en el país, se ordenará al Consejo Superior de la Judicatura que, en el marco del mandato trigésimo segundo, divulgue este auto a todos los jueces de la República, de manera que conozcan el contexto aquí expuesto, de mayor utilidad para la decisión de tutelas en salud.
En mérito de lo expuesto, la Sala Especial de Seguimiento a la Sentencia T-760 de 2008 de la Corte Constitucional,
RESUELVE:
PRIMERO. DECLARAR que, efectuado el balance integral de las órdenes contenidas en la Sentencia T-760 de 2008, PERSISTE EL INCUMPLIMIENTO GENERAL del componente de suficiencia de la UPC contenido en los mandatos vigésimo primero y vigésimo segundo, por parte del Ministerio de Salud y Protección Social, de conformidad con lo descrito en las consideraciones de esta providencia.
SEGUNDO. DAR APERTURA AL INCIDENTE DE DESACATO contra el ministro de Salud y Protección Social o quien haga sus veces, conforme a lo establecido en la parte motiva de esta decisión, por el incumplimiento del numeral 3.11 de la resolutiva tercera del Auto 007 de 2025 (en lo que respecta al componente de suficiencia de la UPC de las órdenes vigésima primera y vigésima segunda).
2.1. Correr traslado al ministro de Salud y Protección Social, en el marco de sus competencias, para que, en un término de 48 horas, contadas a partir de la notificación de esta decisión, se pronuncie conforme a lo establecido en los fundamentos jurídicos 113 al 127 de la presente providencia, relativos a la “Apertura de incidente de desacato por el incumplimiento de las órdenes vigésima primera y segunda”.
2.2. Advertir al ministro de Salud y Protección Social que el incumplimiento de estos requerimientos dará lugar a la compulsa de copias a la Procuraduría General de la Nación y a la Fiscalía General de la Nación, para lo de su competencia.
TERCERO. ORDENAR al Ministerio de Salud y Protección Social que, para la vigencia 2026, ACREDITE TÉCNICAMENTE LA SUFICIENCIA DEL VALOR DE LA UNIDAD DE PAGO POR CAPITACIÓN UPC en los regímenes contributivo y subsidiado, de acuerdo a los estándares fijados por la Corte Constitucional[165] y, por consiguiente, se abstenga de establecerlo únicamente conforme a la inflación causada y las recomendaciones de la Comisión Asesora de Beneficios, Costos, Tarifas y Condiciones de Operación del Aseguramiento en Salud, como justificación para omitir un estudio técnico de suficiencia de la prima.
CUARTO. ORDENAR al Ministerio de Salud y Protección Social que, dentro de los tres (3) meses siguientes a la notificación de esta providencia, FORMULE Y REMITA UN PLAN INMEDIATO DE ACCIONES EN SALUD - PIAS sobre las órdenes estructurales décima sexta a trigésima[166], con estricta sujeción a los mandatos impartidos en los autos de seguimiento 1174 de 2025, 1282 de 2025, 1281 de 2025, 007 de 2025, 1175 de 2025, 1283 de 2025 y 1280 de 2025 (supra f.j. 109.1.), que, en atención a sus competencias y las facultades de las demás entidades concernidas en el seguimiento, contenga una fase de: (i) diagnóstico y delimitación del problema; (ii) diseño y formulación estratégica; (iii) implementación y ejecución, y (iv) seguimiento, evaluación y ajuste, de conformidad con lo señalado en el fundamento jurídico 109 de esta providencia.
El PIAS deberá asegurar la sostenibilidad del esquema financiero del SGSSS. Por tanto, este componente de sostenibilidad financiera del sistema deberá ser entregado dentro del mes siguiente a la notificación de la presente providencia, debiéndose poner en marcha en un plazo no mayor a un mes siguiente a su presentación. Verificado lo anterior, se dispondrán los traslados de rigor y posterior estudio de su aprobación.
QUINTO. ORDENAR a la Superintendencia Nacional de Salud que, en el marco de sus competencias, adopte un rol activo y verificable en el control del uso de los recursos por parte de las EPS, de acuerdo a lo descrito en los fundamentos jurídicos 128 y 129.
De lo anterior, deberá rendir informes semestrales a la Corte Constitucional, que contribuyan a verificar el correcto uso de los recursos al interior del SGSSS por parte de las EPS, en el marco de las órdenes vigésimo primera y vigésimo segunda de la Sentencia T-760 de 2008.
SEXTO. COMPULSAR COPIAS a la Procuraduría General de la Nación, a la Contraloría General de la República y a la Fiscalía General de la Nación, para que, de acuerdo con sus competencias, adelanten los trámites a que haya lugar por el incumplimiento de las órdenes judiciales impartidas por la Sala en el marco del seguimiento a la Sentencia T-760 de 2008, de conformidad con la parte considerativa de esta providencia (consideraciones 130-134).
SÉPTIMO. INSTAR a la Procuraduría General de la Nación, a la Contraloría General de la República y a la Fiscalía General de la Nación para que ejerzan con mayor rigor y oportunidad sus funciones en el seguimiento a la Sentencia T-760 de 2008.
OCTAVO. ORDENAR al Consejo Superior de la Judicatura que, en el marco de la orden trigésima segunda de la Sentencia T-760 de 2008, divulgue este auto a todos los jueces de la República, dada la relevancia de su contenido para el conocimiento de las tutelas relacionadas con el derecho a la salud, en consonancia con el fundamento jurídico 135.
NOVENO. Proceda la Secretaría General de esta Corporación a librar las comunicaciones correspondientes, acompañando copia integral de este proveído.
Notifíquese, comuníquese y cúmplase.
CARLOS CAMARGO ASSIS
Magistrado
VLADIMIR FERNÁNDEZ ANDRADE
Magistrado
Aclaración de voto
MIGUEL POLO ROSERO
Magistrado
ANDREA LILIANA ROMERO LOPEZ
Secretaria General
ANEXO
Punto 1
Órdenes impartidas y niveles de cumplimiento de la Sentencia T-760 de 2008 (2017 - 2025)
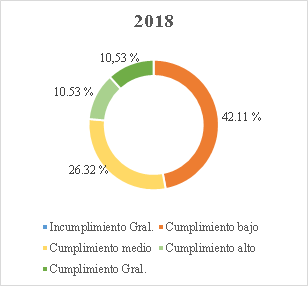
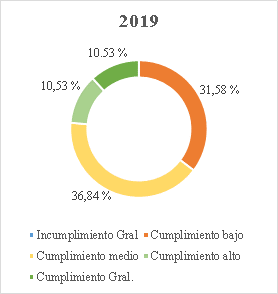
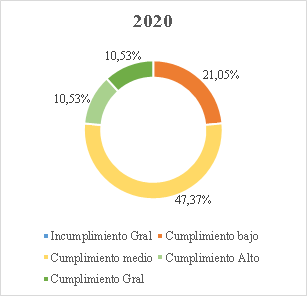
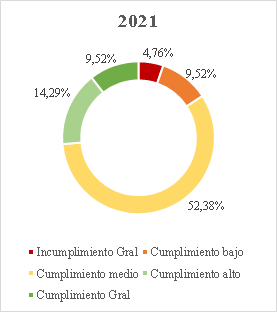
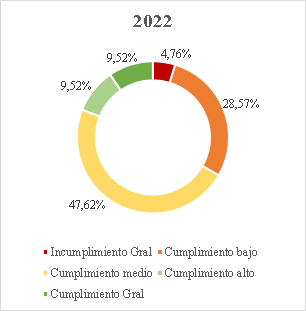
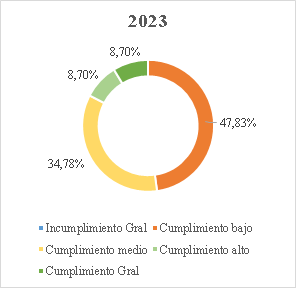
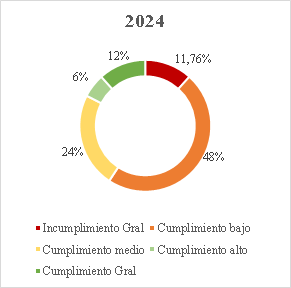
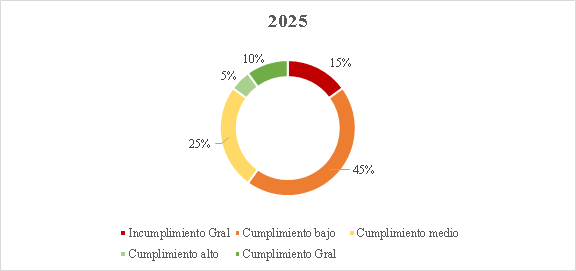
|
Orden |
Órdenes originalmente impartidas en la Sentencia T-760 de 2008 a las autoridades |
|
16 |
Ordenar al Ministerio de la Protección Social, a la Comisión de Regulación en Salud y al Consejo Nacional de Seguridad Social en Salud, adoptar las medidas necesarias, de acuerdo con sus competencias, para superar las fallas de regulación en los planes de beneficios asegurando que sus contenidos (i) sean precisados de manera clara, (ii) sean actualizados integralmente, (iii) sean unificados para los regímenes contributivo y subsidiado y, (iv) sean oportuna y efectivamente suministrados por las Entidades Promotoras de Salud.
Esta regulación también deberá (i) incentivar que las EPS y las entidades territoriales garanticen a las personas el acceso a los servicios de salud a los cuales tienen derecho; y (ii) desincentivar la denegación de los servicios de salud por parte de las EPS y de las entidades territoriales.
Para dar cumplimiento a esta orden, se adoptarán por lo menos las medidas relacionadas en los numerales décimo séptimo a vigésimo tercero. |
|
17 |
Ordenar a la Comisión Nacional de Regulación en Salud la actualización integral de los Planes Obligatorios de Salud (POS). Para el cumplimiento de esta orden la Comisión deberá garantizar la participación directa y efectiva de la comunidad médica y de los usuarios del sistema de salud, según lo indicado en el apartado (6.1.1.2.). En dicha revisión integral deberá: (i) definir con claridad cuáles son los servicios de salud que se encuentran incluidos dentro de los planes de beneficios, valorando los criterios de ley así como la jurisprudencia de la Corte Constitucional; (ii) establecer cuáles son los servicios que están excluidos así como aquellos que no se encuentran comprendidos en los planes de beneficios pero que van a ser incluidos gradualmente, indicando cuáles son las metas para la ampliación y las fechas en las que serán cumplidas; (iii) decidir qué servicios pasan a ser suprimidos de los planes de beneficios, indicando las razones específicas por las cuales se toma dicha decisión, en aras de una mayor protección de los derechos, según las prioridades en materia de salud; y (iv) tener en cuenta, para las decisiones de incluir o excluir un servicio de salud, la sostenibilidad del sistema de salud así como la financiación del plan de beneficios por la UPC y las demás fuentes de financiación.
En la definición de los contenidos del POS deberá respetarse el principio de integralidad en función de los servicios de salud ordenados y de la atención requerida para las patologías aseguradas.
Los nuevos planes de beneficios de acuerdo a lo señalado antes deberán adoptarse antes de febrero uno (1) de 2009. Antes de esa fecha los planes serán remitidos a la Corte Constitucional y serán comunicados a todas las entidades Promotoras de Salud para que sea aplicado por todos los Comités Técnico Científicos de las EPS. Este plazo podrá ampliarse si la Comisión de Regulación en Salud, CRES, expone razones imperiosas que le impidan cumplir con esta fecha, la cual, en ningún caso podrá ser superior a agosto 1 de 2009.
En caso de que la Comisión de Regulación en Salud no se encuentre integrada el 1° de noviembre de 2008, el cumplimiento de esta orden corresponderá al Consejo Nacional de Seguridad Social en Salud, el cual deberá garantizar también la participación directa de la comunidad médica y de los usuarios. |
|
18 |
Ordenar a la Comisión de Regulación en Salud la actualización de los Planes Obligatorios de Salud por lo menos una vez al año, con base en los criterios establecidos en la ley. La Comisión presentará un informe anual a la Defensoría del Pueblo y a la Procuraduría General de la Nación indicando, para el respectivo período, (i) qué se incluyó, (ii) qué no se incluyó de lo solicitado por la comunidad médica y los usuarios, (iii) cuáles servicios fueron agregados o suprimidos de los planes de beneficios, indicando las razones específicas sobre cada servicio o enfermedad, y (iv) la justificación de la decisión en cada caso, con las razones médicas, de salud pública y de sostenibilidad financiera. En caso de que la Comisión de Regulación en Salud no se encuentre integrada el 1° de noviembre de 2008, el cumplimiento de esta orden corresponderá al Consejo Nacional de Seguridad Social en Salud. Cuando sea creada la Comisión de Regulación ésta deberá asumir el cumplimiento de esta orden y deberá informar a la Corte Constitucional el mecanismo adoptado para la transición entre ambas entidades. |
|
19 |
Ordenar al Ministerio de la Protección Social que adopte medidas para garantizar que todas las Entidades Promotoras de Salud habilitadas en el país envíen a la Comisión de Regulación en Salud, a la Superintendencia Nacional de Salud y a la Defensoría del Pueblo, un informe trimestral en el que se indique: (i) los servicios médicos ordenados por el médico tratante a sus usuarios que sean negados por la Entidad Promotora de Salud y que no sean tramitados por el Comité Técnico Científico, (ii) los servicios médicos ordenados por el médico tratante a sus usuarios que sean negados por el Comité Técnico Científico de cada entidad; (iii) indicando en cada caso las razones de la negativa, y, en el primero, indicando además las razones por las cuáles no fue objeto de decisión por el Comité Técnico Científico.
El primer informe deberá ser enviado el 1 de febrero de 2009. Copia del mismo deberá ser remitida a la Corte Constitucional antes de la misma fecha. |
|
20 |
Ordena r al Ministerio de la Protección Social y a la Superintendencia Nacional de Salud que adopten las medidas para identificar las Entidades Promotoras de Salud y las Instituciones Prestadoras de Servicios que con mayor frecuencia se niegan a autorizar oportunamente servicios de salud incluidos en el POS o que se requieran con necesidad. Con este fin, el Ministerio y la Superintendencia deberán informar a la Defensoría del Pueblo, a la Procuraduría General de la Nación y a la Corte Constitucional (i) cuáles son las Entidades Promotoras de Salud y las Instituciones Prestadoras de Servicios que con mayor frecuencia incurren en prácticas violatorias del derecho a la salud de las personas; (ii) cuáles son las medidas concretas y específicas con relación a éstas entidades que se adoptaron en el pasado y las que se adelantan actualmente, en caso de haberlas adoptado; y (iii) cuáles son las medidas concretas y específicas que se han tomado para garantizar el goce efectivo del derecho a la salud, de las personas que se encuentran afiliadas a las Entidades Promotoras de Salud y las Instituciones Prestadoras de Servicios identificadas.
El informe a cargo de la Superintendencia y el Ministerio deberá ser presentado antes de octubre 31 de 2008. |
|
21 |
Ordenar a la Comisión de Regulación en Salud unificar los planes de beneficios para los niños y las niñas del régimen contributivo y del subsidiado, medida que deberá adoptarse antes del 1 de octubre de 2009 y deberá tener en cuenta los ajustes necesarios a la UPC subsidiada de los niños y las niñas para garantizar la financiación de la ampliación en la cobertura. En caso de que para esa fecha no se hayan adoptado las medidas necesarias para la unificación del plan de beneficios de los niños y las niñas, se entenderá que el plan obligatorio de salud del régimen contributivo cubre a los niños y las niñas del régimen contributivo y del régimen subsidiado.
Un informe sobre el proceso de cumplimiento de esta orden deberá ser remitido a la Corte Constitucional antes del 15 de marzo de 2009 y comunicado al Instituto Colombiano de Bienestar Familiar y a la Defensoría del Pueblo.
En caso de que la Comisión de Regulación en Salud no se encuentre integrada para el 1° de noviembre de 2008, el cumplimiento de esta orden corresponderá al Consejo Nacional de Seguridad Social en Salud. |
|
22 |
Ordenar a la Comisión de Regulación en Salud que adopte un programa y un cronograma para la unificación gradual y sostenible de los planes de beneficios del régimen contributivo y del régimen subsidiado teniendo en cuenta: (i) las prioridades de la población según estudios epidemiológicos, (ii) la sostenibilidad financiera de la ampliación de la cobertura y su financiación por la UPC y las demás fuentes de financiación previstas por el sistema vigente.
El programa de unificación deberá adicionalmente (i) prever la definición de mecanismos para racionalizar el acceso a los servicios de salud por parte de los usuarios, asegurando que las necesidades y las prioridades en salud sean atendidas y sin que se impida el acceso a servicios de salud requeridos e, (ii) identificar los desestímulos para el pago de cotizaciones por parte de los usuarios y (iii) prever la adopción de las medidas necesarias para estimular que quienes tienen capacidad económica, efectivamente coticen, y que a quienes pasen del régimen subsidiado al régimen contributivo se les garantice que pueden regresar al subsidiado de manera ágil cuando su ingreso disminuya o su situación socioeconómica se deteriore.
La Comisión de Regulación en Salud deberá remitir a la Corte Constitucional, antes del 1 de febrero de 2009, el programa y el cronograma para la unificación de los planes de beneficios, el cual deberá incluir: (i) un programa; (ii) un cronograma; (iii) metas medibles; (iv) mecanismos para el seguimiento del avance y (v) la justificación de por qué se presentó una regresión o un estancamiento en la ampliación del alcance del derecho a la salud. Copia de dicho informe deberá ser presentada a la Defensoría del Pueblo en dicha fecha y, luego, deberá presentar informes de avance en el cumplimiento del programa y el cronograma cada semestre, a partir de la fecha indicada.
En la ejecución del programa y el cronograma para la unificación de los planes de beneficios, la Comisión ofrecerá oportunidades suficientes de participación directa y efectiva a las organizaciones que representen los intereses de los usuarios del sistema de salud y de la comunidad médica. En caso de que la Comisión de Regulación en Salud no se encuentre integrada para el 1 de noviembre de 2008, el cumplimiento de esta orden corresponderá al Consejo Nacional de Seguridad Social en Salud. |
|
23 |
Ordenar a la Comisión de Regulación en Salud que adopte las medidas necesarias para regular el trámite interno que debe adelantar el médico tratante para que la respectiva EPS autorice directamente tanto los servicios de salud no incluidos en el plan obligatorio de salud (contributivo o subsidiado), diferente a un medicamento, como los medicamentos para la atención de las actividades, procedimientos e intervenciones explícitamente excluidas del Plan Obligatorio de Salud, cuando estas sean ordenados por el médico tratante.
Hasta tanto éste trámite interno de las EPS no sea regulado de manera definitiva, se ordena al Ministerio de la Protección Social y a la Comisión de Regulación en Salud –y mientras este es creado al Consejo Nacional de Seguridad Social en Salud– que adopten las medidas necesarias para garantizar que se ordene a las entidades promotoras de salud, EPS, extender las reglas vigentes para someter a consideración del Comité Técnico Científico de la entidad la aprobación de un medicamento no incluido en el POS, a las solicitudes de aprobación de los servicios de salud no incluidos en el plan obligatorio de salud, distintos a medicamentos, tales como actividades, procedimientos e intervenciones explícitamente excluidas del Plan Obligatorio de Salud, cuando éstos sean ordenados por el médico tratante, teniendo en cuenta los parámetros fijados por la Corte Constitucional. Esta orden deberá ser cumplida dentro de los cinco (5) días siguientes a la notificación de la presente sentencia.
Cuando el Comité Técnico Científico niegue un servicio médico, de acuerdo con la competencia de que trata la presente orden, y posteriormente se obligue a su prestación mediante una acción de tutela, sólo procederá el reembolso de la mitad de los costos no cubiertos, de acuerdo con lo dicho en esta providencia.
El Ministerio de la Protección Social deberá presentar, antes de marzo 15 de 2009, un informe sobre el cumplimento de esta orden a la Superintendencia Nacional de Salud y a la Defensoría del Pueblo, con copia a la Corte Constitucional. |
|
24 |
Ordenar al Ministerio de la Protección Social y al administrador fiduciario del Fosyga que adopten medidas para garantizar que el procedimiento de recobro por parte de las Entidades Promotoras de Salud ante el Fosyga, así como ante las entidades territoriales respectivas, sea ágil y asegure el flujo oportuno y suficiente de recursos al sistema de salud para financiar los servicios de salud, tanto en el evento de que la solicitud se origine en una tutela como cuando se origine en una autorización del Comité Técnico Científico.
Para dar cumplimiento a esta orden, se adoptarán por lo menos las medidas contenidas en los numerales vigésimo quinto a vigésimo séptimo de esta parte resolutiva. |
|
25 |
Ordenar al administrador fiduciario del Fosyga que, a partir de la notificación de la presente sentencia, cuando se trate de servicios de salud cuya práctica se autorizó en cumplimiento de una acción de tutela: (i) la entidad promotora de salud podrá iniciar el proceso de recobro una vez la orden se encuentre en firme, bien sea porque la sentencia de instancia no fue impugnada, bien sea porque se trata de la sentencia de segunda instancia, sin que el procedimiento de autorización del servicio de salud o de recobro pueda ser obstaculizado con base en el pretexto del eventual proceso de revisión que se puede surtir ante la Corte Constitucional; (ii) no se podrá establecer como condición para reconocer el derecho al recobro de los costos que la entidad no estaba legal ni reglamentariamente obligada a asumir que en la parte resolutiva del fallo de tutela se autorice el recobro ante el Fosyga, o la correspondiente entidad territorial. Bastará con que en efecto se constate que la EPS no se encuentra legal ni reglamentariamente obligada a asumirlo de acuerdo con el ámbito del correspondiente plan de beneficios financiado por la UPC. Y (iii) en el reembolso se tendrá en cuenta la diferencia entre medicamentos de denominación genérica y medicamentos de denominación de marca, sin que pueda negarse el reembolso con base en la glosa ‘Principio activo en POS’ cuando el medicamento de marca sea formulado bajo las condiciones señaladas en el aparatado (6.2.1.) de esta providencia.
El Ministerio de Protección Social y el administrador fiduciario del Fosyga deberán presentar un informe sobre el cumplimiento de esta orden antes del 15 de noviembre de 2008 ante la Corte Constitucional. |
|
26 |
Ordenar al Ministerio de la Protección Social y al Administrador fiduciario del Fosyga que, si aún no lo han hecho, diseñen un plan de contingencia para (1) adelantar el trámite de las solicitudes de recobro que están atrasadas y (2) agilizar los pagos de las solicitudes de recobro en las que se verificó el cumplimiento de los requisitos de las resoluciones vigentes, pero que aún no han sido pagadas, de acuerdo con lo señalado en esta providencia. Este plan deberá contener al menos: (i) metas específicas para el cumplimiento de la presente orden, (ii) un cronograma para el cumplimiento de las metas y (iii) las acciones que se llevarán a cabo para el cumplimiento de las metas, especificando en cada caso el funcionario responsable de su cumplimiento.
El Plan deberá ser presentado, antes del 15 de noviembre de 2008 ante el Comité de Verificación creado por el Consejo de Estado y ante la Corte Constitucional y deberá ser ejecutado en su totalidad antes de marzo 15 de 2009. En caso de que en esta fecha (15 de marzo de 2009) no se haya efectuado el reembolso de al menos el 50% de las solicitudes de recobro que están atrasadas en el trámite a 31 de septiembre de 2008, independiente de las glosas que tengan, operará un mecanismo de compensación general para dicho 50%. El 50% restante deberá haber sido cancelado en su totalidad antes del primero (1°) de julio de 2009. En caso de que posteriormente se verifique que el Fosyga no estaba obligado a realizar determinados reembolsos, deberá adoptar las medidas para compensar esos recursos, con la correspondiente EPS.
El Ministerio de Protección Social y el administrador del Fosyga, presentarán un informe sobre la ejecución del Plan de Contingencia cada dos meses al Comité de Verificación. |
|
27 |
Ordenar al Ministerio de Protección Social que tome las medidas necesarias para que el sistema de verificación, control y pago de las solicitudes de recobro funcione de manera eficiente, y que el Fosyga desembolse prontamente los dineros concernientes a las solicitudes de recobro. El Ministerio de Protección Social podrá definir el tipo de medidas necesarias. El Ministerio de Protección Social también podrá rediseñar el sistema de recobro de la manera que considere más adecuada, teniendo en cuenta: (i) la garantía del flujo oportuno y efectivo de recursos para financiar los servicios de salud, (ii) la definición de un trámite ágil y claro para auditar las solicitudes de recobro sin que el tiempo que dure el auditaje obstaculice el flujo de los recursos (iii) la transparencia en la asignación de los recursos del Fosyga y (iv) la asignación de los recursos para la atención eficiente de las necesidades y prioridades de la salud.
El 1° de febrero de 2009, el Ministerio de Protección Social deberá remitir a la Corte Constitucional la regulación mediante la cual se adopte este nuevo sistema. El nuevo sistema deberá empezar a ser aplicado en el tercer trimestre del año 2009, en la fecha que indique el propio regulador. |
|
28 |
Ordenar al Ministerio de la Protección Social que, si aún no lo han hecho, adopte las medidas necesarias para asegurar que al momento de afiliarse a una EPS, contributiva o subsidiada, le entreguen a toda persona, en términos sencillos y accesibles, la siguiente información,
(i) Una carta con los derechos del paciente. Esta deberá contener, por lo menos, los derechos contemplados en la Declaración de Lisboa de la Asociación Médica Mundial (adoptada por la 34ª Asamblea en 1981) y los contemplados en la parte motiva de esta providencia, en especial, en los capítulos 4 y 8. Esta Carta deberá estar acompañada de las indicaciones acerca de cuáles son las instituciones que prestan ayuda para exigir el cumplimiento de los derechos y cuáles los recursos mediante los cuales se puede solicitar y acceder a dicha ayuda.
(ii) Una carta de desempeño. Este documento deberá contener información básica acerca del desempeño y calidad de las diferentes EPS a las que se puede afiliar en el respectivo régimen, así como también acerca de las IPS que pertenecen a la red de cada EPS. El documento deberá contemplar la información necesaria para poder ejercer adecuadamente la libertad de escogencia.
El Ministerio de la Protección Social y el Consejo Nacional de Seguridad Social en Salud deberán adoptar las medidas adecuadas y necesarias para proteger a las personas a las que se les irrespete el derecho que tienen a acceder a la información adecuada y suficiente, que les permita ejercer su libertad de elección de la entidad encargada de garantizarles el acceso a los servicios de salud. Estas medidas deberán ser adoptadas antes del primero (1°) de junio de 2009 y un informe de las mismas remitido a la Corte Constitucional. |
|
29 |
Ordenar al Ministerio de Protección Social que adopte las medidas necesarias para asegurar la cobertura universal sostenible del Sistema General de Seguridad Social en Salud, en la fecha fijada por la Ley –antes de enero de 2010–. En caso de que alcanzar esta meta sea imposible, deberán ser explicadas las razones del incumplimiento y fijarse una nueva meta, debidamente justificada. |
|
30 |
Ordenar al Ministerio de Protección Social que presente anualmente un informe a la Sala Segunda de Revisión de la Corte Constitucional, a la Procuraduría General de la Nación y a la Defensoría del Pueblo, en el que mida el número de acciones de tutela que resuelven los problemas jurídicos mencionados en esta sentencia y, de no haber disminuido, explique las razones de ello. El primer informe deberá ser presentado antes del 1° de febrero de 2009. |
|
32 |
Ordenar a la Secretaría General de esta Corporación remitir copia de la presente sentencia al Consejo Superior de la Judicatura para que la divulgue entre los jueces de la república. |
Punto 2
Autos proferidos en el marco de las órdenes 21 y 22 en relación con el componente de suficiencia de la UPC
|
Auto |
Nivel de cumplimiento |
Consideraciones u órdenes principales |
|
Auto 261 de 2012 |
Parcial |
Instó a la paridad de la UPC en ambos regímenes. |
|
Auto 262 de 2012 |
Parcial |
Ordenó crear una metodología para determinar la suficiencia de la UPC en ambos regímenes y un sistema de información para control del SGSSS. Mientras tanto, ordenó igualar temporalmente la UPC-S a la UPC del RC. |
|
Auto 411 de 2016 |
Medio |
La metodología solo se actualizó en el RC, no hubo certeza de suficiencia ni equiparación. Se ordenó adoptar medidas regulatorias, aumentar equiparación de la UPC del RS al 95 % de la del RC, y garantizar la suficiencia de la prima en ambos regímenes. |
|
Auto 109 de 2021 |
Medio |
Concluyó que persistían las deficiencias en información, no se logró la equiparación al 95 %, no se probó la suficiencia de la UPC. |
|
Auto 996 de 2023 |
Medio |
Identificó fallas en el sistema de información, no se demostró la suficiencia de la UPC ni de los PM (presupuestos máximos), tampoco la equiparación de las primas en un 95 %. |
|
Auto 007 de 2025[167]. |
Incumplimiento general |
Por lo anterior, la Sala ordenó al Ministerio de Salud: (i) crear una mesa para revisar la UPC de 2024 y garantizar su suficiencia a partir del desarrollo de unos temas mínimos; (ii) presentar informes mensuales sobre su avance; (iii) proponer un cronograma de dos meses, al cabo de los cuales se reajustaría la UPC 2024, concertado con los participantes; (iv) presentar una propuesta para cumplir el punto f del numeral 3.1 del Auto 007 de 2025 (definir los lineamientos para los ajustes ex post, la forma de reconocer a las EPS el reajuste de la UPC 2024 y los porcentajes y fechas máximas de pago) en reunión convocada dentro de los quince días siguientes a la finalización de las sesiones de la mesa (culminadas el 4 de septiembre); (v) establecer un periodo de transición para que las EPS restablezcan sus reservas técnicas; (vi) ajustar la metodología de cálculo de la UPC de las siguientes vigencias conforme a los resultados de la mesa y al impacto del Covid-19 y de las atenciones a usuarios recuperados; (vii) calcular el valor de la UPC de las próximas vigencias conforme a los criterios establecidos en la resolutiva 3.7 del Auto 007 de 2025; (viii) remitir los informes relativos a los estudios de la UPC 2025; (ix) crear y aplicar un mecanismo de ajuste ex post para la UPC 2025, que permita desembolsar los valores reconocidos dentro de la misma vigencia; (x) desarrollar una herramienta para contrastar los datos reportados por las EPS utilizados en el cálculo de la UPC; y (xi) dar cumplimiento a los numerales vigentes del punto quinto de la parte resolutiva del Auto 411 de 2016. |
Tabla 1. Creación Corte Constitucional.
Punto 3
Comparativo anual del valor de la UPC entre regímenes contributivo y subsidiado (2017–2025)
|
Año |
RC |
RS |
Diferencia en $ |
Diferencia |
Norma |
Razón UPC |
|
2017 |
$746.046,00 |
$667.429,20 |
$78.616,80 |
10.54 % |
Res. 6411 de 2016 |
89.46 % |
|
2018 |
$804.463,20 |
$719.690,40 |
$84.772,80 |
10.54 % |
Res. 5268 de 2017 |
89.46 % |
|
2019 |
$847.180,80 |
$787.327,20 |
$59.853,60 |
7.07 % |
Res. 5858 de 2018 |
92.93 % |
|
2020 |
$892.591,20 |
$829.526,40 |
$63.064,80 |
7.07 % |
Res.3513 de 2019 |
92.93 % |
|
2021 |
$938.826,00 |
$872.496,00 |
$66.330,00 |
7.07 % |
Res. 2503 de 2020 |
92.93 % |
|
2022 |
$1.109.221,20 |
$964.807,20 |
$144.414,00 |
13.02 % |
Res. 2381 de 2021 |
86.98 % |
|
2023 |
$1.289.246,40 |
$1.121.396,40 |
$167.850,00 |
13.02 % |
Res. 2809 de 2022 |
86.98 % |
|
2024 |
$1.444.086,00 |
$1.256.076,00 |
$188.010,00 |
13.02 % |
Res. 2364 de 2023 |
86.98 % |
|
2025 |
$1.521.489,60 |
$1.323.403,20 |
$198.086,00 |
13,02% |
Res. 2717 de 2024 |
86,98% |
Tabla 2. Creación Corte Constitucional. Fuente, las resoluciones enunciadas.
Punto 4
Evolución incrementos tarifa mínima servicio de vigilancia y seguridad privada
|
Periodo |
Tarifa mínima (SMLMV[168]) |
SMLMV |
Incremento SMLMV |
Tarifica mínima vigilancia en pesos |
Aumento real Vigilancia |
|
2021 |
8,8[169] |
$ 908.526[170] |
3,50% |
$ 7.995.029 |
3,50% |
|
2022 |
8,8[171] |
$ 1.000.000[172] |
10,07% |
$ 8.800.000 |
10,07% |
|
2023 |
9,06[173] |
$ 1.160.000[174] |
16,00% |
$ 10.509.600 |
19,43% |
|
2024 |
9,14[175] |
$ 1.300.000 [176] |
12,07% |
$ 11.882.000 |
13,06% |
|
2025 |
9,29[177] |
$ 1.423.500[178] |
9,50% |
$ 13.224.315 |
11,30% |
Tabla 3. Creación. Estadística de la Corte Constitucional.
Comparativa entre el incremento del servicio de vigilancia y seguridad privada contra el incremento del valor de la UPC
|
Periodo |
Aumento real Vigilancia |
Aumento UPC[179] |
Diferencia |
|
2021 |
3,50% |
5,18% |
1,68% |
|
2022 |
10,07% |
5,42% |
-4,65% |
|
2023 |
19,43% |
16,23% |
-3,20% |
|
2024 |
13,06% |
12,01% |
-1,05% |
|
2025 |
11,30% |
5,36% |
Tabla 4. Creación. Estadística de la Corte Constitucional.
Comparativa entre el incremento del salario mínimo contra el incremento de la inflación
|
Año |
Salario mínimo mensual (COP) |
Aumento (%) del salario mínimo |
Inflación (%) año anterior |
Diferencia aproximada (Aumento – Inflación) |
|
2021 |
$908.526 |
3,5% |
5,62% |
–2,12 p.p. |
|
2022 |
$1.000.000 |
10,07% |
5,62% |
+4,45 p.p. |
|
2023 |
$1.160.000 |
16,0% |
13,12% |
+2,88 p.p. |
|
2024 |
$1.300.000 |
~12,07% |
9,28% |
+2,79 p.p. |
|
2025 |
$1.423.500 |
9,54% |
5,20% |
+4,34 p.p. |
Tabla 5. Creación. Estadística de la Corte Constitucional.
El componente laboral y operativo tiene una dinámica distinta a la inflación
1. El cálculo de la UPC también debe contemplar los costos administrativos y operativos de las EPS, tales como (i) salarios del personal asistencial y administrativo, (ii) costos de cumplimiento normativo y de vigilancia y (iii) gastos en tecnología, soporte y gestión de información en salud (ver las anteriores tablas).
2. Estos costos están sujetos a factores como (i) incrementos del salario mínimo legal, usualmente por encima del IPC[180], (ii) reformas laborales como la reducción de la jornada laboral semanal[181] y (iii) cargas parafiscales y contributivas que pueden aumentar con cambios normativos. Así, por ejemplo, se observa que un aumento del salario mínimo del 9,54%, frente a una inflación del 5,2%, produciría una presión de costos que no estaría cubierta si la UPC se ajusta únicamente en ese porcentaje. Por esto, aunque en años anteriores se haya fijado algunos valores de UPC por debajo de la inflación, hoy se observa las implicaciones negativas que ellos tiene[182]. Además, no todos los costos varían proporcionalmente según el número de servicios prestados o la cantidad de usuarios atendidos (elasticidad al volumen[183]); muchos son fijos o semivariables (infraestructura, sistemas, soporte legal), y su incremento no es lineal ni proporcional a la inflación, como evidencian las tablas de este punto.
3. Cabe señalar que el aumento del salario mínimo en Colombia ha estado, en promedio, 2 a 4 puntos porcentuales por encima del IPC en la última década[184]. Por ejemplo, en 2023, el salario mínimo aumentó un 16%, mientras que la inflación fue del 13,12%, lo que implica un mayor impacto en costos laborales de EPS e IPS que no se puede ignorar, tal y como se mencionó que ocurrió en el 2025 (el salarió aumentó en 9,54% y la UPC tan solo en un 5,2% equivalente a la inflación).
4. Además, la reducción progresiva de la jornada laboral ordinaria (Ley 2101 de 2021), que empezó a regir en 2023, indefectiblemente incrementa los costos operativos en salud por aumento de turnos, horas extras y necesidad de contratación adicional, como se observó en los ejemplos de las tablas de este punto. Como muestra de esto, la Sala desarrolló un ejemplo de incremento en la tarifa de un servicio requerido en centros médicos que, por lo general, puede requerirse 24 horas.
5. Entre 2021 y 2025 tanto el SMLMV como la tarifa mínima para los servicios de vigilancia presentaron incrementos anuales, aunque el ajuste de esta última ha sido consistentemente superior. Mientras el salario mínimo pasó de $908.526 a $1.423.500 (una variación acumulada del 56,6%), la tarifa mínima del sector de vigilancia ascendió de $7.995.029 a $13.224.315, lo que representa un crecimiento total del 65,4%. Esta diferencia refleja un encarecimiento progresivo en la prestación del servicio, que ha superado de forma sostenida el ritmo del SMLMV.
6. El desbalance entre ambas variables se acentuó en 2023, cuando la tarifa de vigilancia registró un alza del 19,43%, frente a un reajuste del 16% en el salario mínimo. Esta tendencia indica una presión financiera creciente para las entidades contratantes, especialmente en aquellos casos donde sus ingresos o compromisos económicos están indexados al SMLMV, sin contemplar el ritmo más acelerado de los costos asociados a estos servicios.
7. En conclusión, lo expuesto pone en evidencia que los costos relacionados con el personal y la operación del sistema de salud no crecen al mismo ritmo que el índice general de precios. Esta observación tiene una connotación negativa si se analiza en el contexto del financiamiento de la salud, ya que implica que los ajustes basados únicamente en la inflación no capturan adecuadamente los aumentos reales de estos componentes, como lo evidencian los incrementos diferenciados en salarios, tarifas de vigilancia u otros costos operativos. En consecuencia, si la UPC se ajusta solo con base en la inflación, puede quedar desfasada frente a los costos reales del sistema, generando un deterioro en la prestación del servicio de salud[185].
Punto 5
Requerimientos elevados a diferentes autoridades por deficiencias en la información remitida y falta de informes
|
Orden |
Auto |
Solicitud/requerimiento |
|
16 |
23 de abril de 2024 |
En esta providencia, la Corte evidenció que, vencido el término conferido en el auto del 1 de abril de 2024 para dar respuesta a los interrogantes formulados, el Ministerio de Salud y Protección Social no remitió la información. |
|
14 de mayo de 2025 |
La Sala advirtió que, una vez vencido el término otorgado la Superintendencia Nacional de Salud, no remitió lo ordenado. |
|
|
17 y 18 |
24 de junio de 2022 |
- Se requirió a la Procuraduría General de la Nación y a la Superintendencia Nacional de Salud, para que presentaran el informe ordenado en el numeral tercero de la parte resolutiva del auto 094A de 2020, en virtud de la expedición de la Resolución No. 2273 del 22 de diciembre de 2021. - Se requirió al Ministerio de Salud y Protección Social, para que remitiera de manera electrónica el cronograma de trabajo que contemplara las actividades a desarrollar para dar cumplimiento a lo ordenado en el numeral segundo, ordinal (iv) del auto 755 de 2021. |
|
29 de julio de 2022 |
Se requirió por segunda ocasión lo ordenado en el auto de 24 de junio de 2022. |
|
|
27 de octubre de 2023 |
La Sala requirió a la Defensoría del Pueblo para que remitiera la información solicitada mediante auto de 3 de octubre de 2023. |
|
|
23 de abril de 2024 |
Se requirió al MSPS, la Procuraduría General de la Nación, la Defensoría del Pueblo y a la Superintendencia Nacional de Salud, para que presentaran el informe ordenado en el ordinal segundo, numeral séptimo y ordinal tercero del Auto 094A de 2020, en virtud de la expedición de la Resolución No. 2366 del 29 de diciembre de 2023. |
|
|
21 de junio de 2024 |
La Corte requirió al MSPS, la Procuraduría General de la Nación, la Defensoría del Pueblo y a la Superintendencia Nacional de Salud, presentaran los informes correspondientes con ocasión a la publicación de la Resolución 641 de 2024. |
|
|
19 |
30 de abril de 2021 |
A través de auto de 26 de marzo de la presente anualidad solicitó al Ministerio de Salud que respondiera unos interrogantes relacionados con el registro de servicios negados. Igualmente, requirió para que remitiera en el término de cinco días el informe del cuarto trimestre del 2020, el cual debió ser presentado a más tardar el 14 de febrero de 2021, en atención a lo dispuesto en el auto 093A de 2020. Sin embargo, ante la ausencia de respuesta del MSPS la Corte remitió requerimiento a la entidad concernida. |
|
25 de mayo de 2021 |
A través de auto 093A, la Sala modificó el término conferido al Ministerio de Salud para entregar los informes trimestrales sobre servicios negados y, estableció que estos deberían ser allegados dentro de los 45 días calendario contados a partir de la finalización del respectivo trimestre. Sin embargo, el MSPS no allegó el informe correspondiente al primer trimestre de 2021. |
|
|
24 de febrero de 2023 |
La Corte requirió al Ministerio, pues no ha había remitido el informe correspondiente al cuarto trimestre de 2022, el cual debía ser presentado a la Corte el 15 de febrero de 2023, conforme el Auto 093A de 10 de marzo de 2020. |
|
|
30 de abril de 2025 |
La Sala requerimiento al Ministerio de Salud y Protección Social para que cumpla con lo ordenado en el Auto 005 de 2024. |
|
|
20 |
4 de julio de 2022 |
Se requirió a la Procuraduría General de la Nación, a la Asociación Colombiana de Hospitales y Clínicas -ACHC-, a la Asociación Colombiana de Empresas Sociales del Estado y Hospitales -ACESI- y a Gestarsalud, para que, en un plazo de cinco días remitan la información solicitada en el auto de fecha del 18 de mayo de 2022. |
|
31 de marzo de 2025 |
La Corte emitió requerimiento de información solicitada mediante Auto del 7 de marzo de 2025 a los grupos de apoyo al seguimiento y solicitudes de prórroga formuladas por el Ministerio de Salud y Protección Social, la Superintendencia Nacional de Salud y Acemi. |
|
|
21 y 22 |
9 de agosto de 2022[186] |
Se requirió al Ministerio de Salud y Protección Social, la Superintendencia Nacional de Salud, la Defensoría del Puelo y la Procuraduría General de la Nación, para que respondieran los interrogantes formulados en el auto transversal del 7 de julio de 2022. En esta providencia el tema se puso en conocimiento de la ministra de Salud y Protección Social, el superintendente Nacional de Salud, el Defensor del Pueblo y la Procuradora General de la Nación, la falta de respuesta por parte de las entidades a su cargo a lo solicitado en el auto del 7 de julio de 2022. |
|
01 de marzo de 2024 |
El auto 006 de 2024 ordenó al MSPS remitir la metodología empleada para la estimación de la UPC del 2024 y exponer las razones por las cuales se escogió la misma, no obstante, de acuerdo con la información suministrada por la Secretaría General de esta corporación, el Ministerio de Salud no allegó la información solicitada |
|
|
22 de marzo de 2024 |
Requerimiento, entre otros, a la FGN y la Defensoría del Pueblo para dar cumplimiento al auto de fecha 12 de marzo de 2024 que estableció la metodología de la sesión técnica del siguiente 5 de abril y elevó algunas preguntas. |
|
|
6 de agosto de 2024 |
Para aclarar algunas dudas y avanzar en la verificación del cumplimiento de las órdenes emitidas en el Auto 2881 de 2023 sobre PM, se le indagó sobre algunos aspectos mediante Auto del 11 de junio de 2024. |
|
|
9 de junio de 2025 |
La Sala requirió a la SNS la información solicitada mediante el Auto del 23 de mayo de 2025. |
|
|
23 |
015 de 2014 |
La Sala requirió información adicional sobre las medidas adoptadas en cumplimiento de la orden 23 al MSPS y a la Supersalud. |
|
092A de 2020 |
Se estableció la obligación de entregar un informe en un plazo máximo hasta el 23 de mayo de 2017 por parte de Minsalud. No obstante, el informe nunca fue presentado, lo que constituyó un incumplimiento claro a la orden de la Corte. |
|
|
30 de septiembre de 2021 |
La Sala constató que la Defensoría del Pueblo no remitió la información solicitada en el auto del 23 de agosto de 2021. Por ello, se señaló su incumplimiento frente al requerimiento. |
|
|
18 de julio de 2022 |
La Corte ordenó al Ministerio de Salud entregar, en un plazo de treinta días, un cronograma sobre la implementación de lo dispuesto en el auto 1191 de 2021. Aunque el recurso de reposición interpuesto fue declarado improcedente, el documento debió enviarse el 6 de junio de 2022. Sin embargo, el Ministerio no presentó el cronograma y tuvo que ser requerido. |
|
|
21 de abril de 2023 |
En el auto del 2 de marzo de 2023 se ordenó al Ministerio de Salud y a varias entidades responder interrogantes en un plazo de diez días. El Ministerio de Salud no dio respuesta, incumpliendo directamente la orden. Asimismo, la Defensoría del Pueblo y otras organizaciones tampoco enviaron la información requerida. |
|
|
11 de junio de 2024 |
En el auto del 20 de mayo de 2024 se ordenó al Ministerio de Salud y a varios actores responder algunas preguntas en un término de diez días. El Ministerio de Salud no cumplió con la obligación de contestar dentro del término fijado. |
|
|
22 de julio de 2024 |
En el auto del 18 de junio de 2024 se ordenó al Ministerio de Salud, la Supersalud, la Defensoría del Pueblo y la ACSC responder en diez días sobre la implementación de Mipres. Cumplieron la Supersalud y la Defensoría, pero el Ministerio de Salud no contestó lo requerido. Por tal incumplimiento, la Corte decidió requerirlos nuevamente y compulsar copias a la Procuraduría frente al Minsalud. |
|
|
24 |
25 de julio de julio de 2014 |
La CGR realizó una referencia general en torno a las diversas actuaciones que adelantó en acatamiento de la orden vigésima cuarta y, puntualmente, del Auto 263 de 2012. Sin embargo, como no presentó el análisis del informe gubernamental, se le requirió para que se pronunciara |
|
9 de abril de 2019 |
Se ordenó a la PGN que en virtud de sus competencias iniciara las investigaciones pertinentes para establecer la responsabilidad disciplinaria de las autoridades obligadas a remitir informes periódicos con ocasión de lo dispuesto en el Auto 263 de 2012, particularmente el MSPS, la SNS, la Superintendencia de Industria y Comercio y la PGN. |
|
|
13 de junio de 2019 |
Requerir al Ministerio de Salud y Protección Social, la Contraloría General de la República, la Fiscalía General de la Nación, la Administradora de Recursos del Sistema General de Seguridad Social en Salud - Adres, la Superintendencia Nacional de Salud y la Procuraduría General de la Nación, para que den cumplimiento a lo dispuesto en el auto de fecha 26 de febrero de 2019 |
|
|
9 de marzo de 2021 |
La Sala solicitó a las autoridades mencionadas que allegaran la documentación contentiva de las respuestas planteadas a cada una de ellas en el Auto del 5 de noviembre de 2020, atendiendo a que el incumplimiento de remisión de la información requerida obstaculiza la labora de seguimiento |
|
|
9 de agosto de 2022 |
Se requirió al Ministerio de Salud y Protección Social, la Superintendencia Nacional de Salud, la Defensoría del Puelo y la Procuraduría General de la Nación, la información solicitada mediante auto emitido el 7 de julio 2022. |
|
|
14 de agosto de 2023 |
Se requirió al MSPS y a la Adres para que allegaran el informe para dar respuesta a lo decretado en el auto de pruebas de fecha 25 de julio de 2023. |
|
|
2 de septiembre de 2024 |
Se requirió a la Adres para que diera cumplimiento a lo dispuesto en el auto del 6 de agosto de 2024 |
|
|
2 de septiembre de 2024 |
Se requirió al MSPS y a las FGN para que dieran cumplimiento al Auto del 29 de julio de 2024 y remitieran los interrogantes allí elevados. |
|
|
28 de febrero de 2025 |
Se requirió al MSPS para que remitiera los informes del primer, segundo y tercer cuatrimestre de 2024 ordenados en los Autos 1174A de 2022 y 2882 de 2023. |
|
|
3 de junio de 2025 |
Entre otras, se requirió a la CGR para que remitiera la información solicitada en el Auto de 12 de mayo de 2025. |
|
|
29
|
1.° de abril de 2018 |
La Corte solicitó a la Supersalud que detallara las PQRD de 2015 a 2017 según negación de servicios y acceso efectivo en salud. La entidad entregó cifras generales, pero sin el porcentaje requerido. Por ello, fue requerida nuevamente para allegar la información completa. |
|
31 de mayo de 2018 |
La Corte evidenció incumplimiento del Departamento Administrativo de la Presidencia de la República., la Procuraduría y el Concejo de Quibdó, pues no respondieron lo requerido en los autos 039 de 2017 y 12 de octubre de 2017. Además, la Supersalud presentó su informe de manera extemporánea y con falencias, lo que llevó a la Corte a declarar el incumplimiento de la Orden 7ª del Auto 413 de 2015 y de la 2ª del Auto 282 de 2016. |
|
|
27 de abril de 2019 |
La Corte evidenció que la Universidad Nacional y la Secretaría de Salud del Guainía no remitieron la información solicitada en el Auto del 25 de febrero de 2019. Este incumplimiento impidió el análisis previo de los datos para la sesión técnica. En consecuencia, fueron requeridas nuevamente para entregar las respuestas en un plazo de cinco días. |
|
|
31 de agosto de 2022 |
La Corte constató que el Ministerio de Salud incumplió parcialmente el Auto 496 de 2022, ya que no entregó información clave sobre tiempos de desplazamiento de los usuarios, actividades y resultados en afiliación, accesibilidad y calidad, ni los datos completos del gasto catastrófico entre 2015 y 2019. Aunque remitió algunos reportes posteriores, la respuesta fue incompleta y sin cubrir los puntos esenciales ordenados. |
|
|
29 de noviembre de 2023 |
El Ministerio de Salud no respondió a los interrogantes solicitados en el Auto del 14 de noviembre de 2023. Por ello, fue requerido para dar cumplimiento |
|
|
13 de diciembre de 2023 |
La Corte recordó que el Ministerio de Salud debía entregar informes semestrales conforme al Auto 496 de 2022, pero no remitió el correspondiente al primer semestre de 2023. |
|
|
24 de enero de 2024 |
La Corte constató que ni el Ministerio de Salud ni la Supersalud respondieron dentro del plazo de diez días fijado en el Auto del 13 de diciembre de 2023. |
|
|
7 de febrero de 2025 |
La Corte señaló que el Ministerio de Salud debía entregar los informes semestrales exigidos en los Autos 496 de 2022, 607 y 778 de 2024 sobre afiliación, accesibilidad y calidad. Sin embargo, el Ministerio no presentó los reportes correspondientes al primer y segundo semestre de 2024. |
|
|
30 |
8 de agosto de 2022 |
La Corte constató que, pese a los requerimientos del Auto del 5 de julio de 2022, el Ministerio de Salud no respondió a los interrogantes formulados. |
|
9 de octubre de 2023 |
La Corte constató que el Ministerio de Salud no acreditó lo ordenado en el Auto 1680 de 2022, pues no remitió los informes dentro de los plazos establecidos. |
|
|
8 de noviembre de 2023 |
El 17 de agosto de 2023 la Corte corrió traslado del informe de tutelas 2022 al Minsalud, la Defensoría del Pueblo y a varios peritos voluntarios. Sin embargo, ni el Ministerio de Salud ni la Defensoría remitieron sus respuestas dentro del plazo fijado. |
|
|
25 de abril de 2025 |
El Ministerio de Salud debía presentar anualmente, antes del 15 de abril, el informe de tutelas según lo dispuesto en el Auto 077A de 2020. Sin embargo, vencido el plazo, el Minsalud no allegó el reporte correspondiente a las acciones de tutela del año 2024 |
Punto 6
Entre los ítems problemáticos se destacan: (1) el Observatorio Nacional de Cáncer con última actualización al 10 de noviembre de 2025, reporta que “nuevos indicadores para el monitoreo al control del cáncer en Colombia se encuentran en revisión y ajuste”, evidenciando demoras en la publicación de datos actualizados; (2) la Central de Salud Ambiental (https://sispro.gov.co/central-salud-ambiental/Pages/Salud-ambiental.aspx), actualizada al 10 de noviembre de 2025, presenta rezagos diferenciados por indicador —tasa de mortalidad por desnutrición en menores de 5 años (10,78 por 100.000) con datos de 2022, tasas de mortalidad en niños menores de 5 años por EDA (3,97 por 100.000) e IRA (9,48 por 100.000) con datos de 2023, y de manera crítica, el Índice de Riesgo de la Calidad del Agua para consumo humano-IRCA (16,49) con datos de 2019, representando un rezago de aproximadamente 6 años para este indicador trazador de salud ambiental—; (3) el Observatorio Nacional de Migración y Salud (https://sispro.gov.co/observatorios/onmigracionysalud/Paginas/Publicaciones.aspx), cuyo informe más reciente disponible corresponde a noviembre de 2023, evidencia un rezago mínimo de 2 años para un fenómeno dinámico que requiere monitoreo continuo; (4) estadísticas vitales con rezago mínimo de 9-12 meses (mortalidad materna, infantil, neonatal), aunque el DANE ha reducido el rezago de 12 a 9 meses para datos definitivos de 2024; (5) RIPS con consolidación nacional que tarda 1-2 años, reflejándose en que el ASIS Colombia 2024 solo dispone de datos hasta 2023; (6) Cuenta de Alto Costo con rezago de aproximadamente 1.5 años, cuyo último periodo auditado corresponde a julio 2022-junio 2023 para enfermedades como diabetes (1.985.718 casos), hipertensión y enfermedad renal crónica (Boletín ONC Cáncer de Mama MSPS 2024, p. 9); (7) indicadores de vacunación del PAI con reportes mensuales pero sin interoperabilidad efectiva entre sistemas, evidenciando coberturas críticas por debajo del 95% en biológicos trazadores. Los problemas estructurales identificados trascienden el rezago temporal e incluyen: falta de mecanismos de validación automática en RIPS que permite reportes sin restricciones temporales ni control de calidad (generando sobrestimaciones de costos que superan el PIB nacional); ausencia de series cerradas 2024-2025 por trastorno específico en salud mental; subregistro documentado del 61% en atención de trastornos mentales según comparación ENSM-RIPS; déficit en la aplicación de algoritmos diagnósticos con 4.047.676 personas con hipertensión o diabetes sin estudio completo para enfermedad renal crónica (44,32% del total); y heterogeneidad crítica en tiempos de actualización entre observatorios que compromete la comparabilidad temporal de indicadores trazadores, situación que compromete significativamente el seguimiento epidemiológico actualizado, la toma de decisiones basadas en evidencia y el diseño de políticas públicas oportunas en salud, particularmente en contextos de emergencias sanitarias, fenómenos migratorios y determinantes ambientales de la salud que requieren respuestas inmediatas (Sispro 2025).
ACLARACIÓN DE VOTO DEL MAGISTRADO
VLADIMIR FERNÁNDEZ ANDRADE
AL AUTO 2049/25
Referencia: Seguimiento a la Sentencia T-760 de 2008
Asunto: balance general de cumplimiento
de las órdenes de la Sentencia T-760 de 2008, valoración de los mandatos vigésimo primero y vigésimo segundo y apertura de incidente de desacato
Magistrado ponente:
Carlos Camargo Assis
En el Auto 2049 de 2025, la Sala Especial de Seguimiento a la Sentencia T-760 de 2008 resolvió, entre otros aspectos: (i) “declarar que, efectuado el balance integral de las órdenes contenidas en la sentencia T-760 de 2008, persiste el incumplimiento general del componente de suficiencia de la UPC contenido en los mandatos vigésimo primero y vigésimo segundo”; (ii) “dar apertura al incidente de desacato contra el ministro de salud y protección social, o quien haga sus veces, (…) por el incumplimiento del numeral 3.11 de la parte resolutiva tercera del Auto 007 de 2025”; y (iii) “ordenar al ministerio de salud y protección social que, dentro de los tres (3) meses siguientes a la notificación de esta providencia, formule y remita un Plan Inmediato de Acciones en Salud (PIAS) sobre las órdenes estructurales décima sexta a trigésima (…)”.
Con el respeto acostumbrado por las decisiones de la Sala, acompañé, en términos generales, el Auto 2049 de 2025, en cuanto reafirma que el presente seguimiento no es un ejercicio meramente formal, sino un instrumento orientado a asegurar que las órdenes estructurales se traduzcan en acceso real, oportuno, continuo y de calidad para las personas. Compartí, además, tres énfasis que considero valiosos y necesarios en el momento institucional que atraviesa el sistema: reorientar el debate hacia los pacientes, como centro del derecho fundamental a la salud; sostener una mirada estructural que no se agote en episodios aislados o coyunturales; y fortalecer el rol de los órganos de control, como piezas indispensables en la arquitectura institucional. Precisamente a partir de esos énfasis, estimé necesario aclarar mi voto respecto de la forma en que la mayoría de la Sala abordó y resolvió dos aspectos que, a mi juicio, son decisivos para la legitimidad, la eficacia y la regularidad del seguimiento.
Primero. De una parte, el Auto inició con un balance general del cumplimiento de las órdenes estructurales y concluyó que existen retrocesos y estancamientos. Con todo, ese punto de partida —según el cual los mandatos vigésimo primero y vigésimo segundo, relativos a la suficiencia de la UPC y a los presupuestos máximos, impactan transversalmente el acceso y la calidad— en opinión del suscrito, exige un tratamiento deliberativo más amplio que aquel que puede ofrecer una motivación cerrada en un auto de esta naturaleza.
En efecto, el seguimiento a la Sentencia T-760 de 2008 debe elevar su estándar de discusión pública, contrastación técnica y participación de diversos actores. El diagnóstico no puede quedar reducido a una conclusión autorreferente, sino que debe consolidarse como una construcción verificable y esencialmente plural. Tratándose de problemáticas estructurales, los efectos son visibles en la vida de las personas, pero las causas rara vez son lineales. Por ejemplo, la insuficiencia de recursos, la ineficiencia en su uso, las fallas de auditoría, los incentivos del aseguramiento, las brechas territoriales, los cuellos de botella del talento humano, los rezagos de información, la inflación sectorial, los cambios epidemiológicos y las decisiones presupuestales, entre otros factores, interactúan en un sistema en el que ningún actor controla, por sí solo, todas las variables. Por ello, precisé que el estancamiento que destaca el Auto 2049 de 2025 no admite explicaciones únicas ni soluciones simplistas.
En un contexto como el que enfrenta la Sala, un balance general que pretenda reorientar el seguimiento, debe nacer de un espacio deliberativo capaz de recoger esa complejidad sin diluir responsabilidades. A mi juicio y tal como lo he reiterado en distintas oportunidades, ese espacio debe concebirse en el marco de una audiencia pública, no como un trámite accesorio, sino como una condición de calidad del diagnóstico y de legitimidad democrática de dicha labor.
La realización de una audiencia pública habría permitido, en primer lugar, situar en el centro la experiencia de los pacientes y las barreras reales de acceso, sin reducir el debate a una discusión exclusivamente contable o metodológica. En segundo lugar, habría permitido confrontar diagnósticos posiblemente divergentes con evidencia, evitando que el balance general se perciba como una fotografía tomada desde una sola óptica. En tercer lugar, habría abierto la posibilidad de estructurar un mapa de responsabilidades diferenciadas y verificables, que es lo que demanda una orden estructural: quién debe producir qué información, con qué estándares, en qué plazos, con qué mecanismos de auditoría y con qué consecuencias frente al incumplimiento.
Segundo. De otra parte, en lo relativo a la apertura del incidente de desacato, el Auto dispuso iniciar ese trámite contra el Ministro de Salud y Protección Social por el presunto incumplimiento de las órdenes 21 y 22. Mi discrepancia no se dirige a la posibilidad jurídica de acudir a mecanismos incidentales cuando existan razones para ello, sino a la manera en que se activa el trámite. El desacato —por su innegable naturaleza sancionatoria— exige un estándar reforzado de motivación y una protección estricta del derecho fundamental al debido proceso. La apertura del incidente no puede ser un acto de impulso retórico: debe ser una decisión jurídicamente precisa, fácticamente sustentada y procesalmente garantista.
Recordé, en particular, que la orden cuya presunta infracción se invoca para activar el incidente, no es simple ni de ejecución instantánea. Se trata de un mandato estructural, con componentes técnicos, progresivos y articulados, que exige la concurrencia de múltiples actores y la coordinación de herramientas institucionales.
En esa medida, afirmar su “incumplimiento” como premisa suficiente para abrir un trámite sancionatorio personal requiere una delimitación rigurosa de la dimensión que se considera incumplida, de la conducta concreta que se atribuye al presunto obligado y del término cierto y exigible que se estima vencido. Por lo mismo, el incidente de desacato no puede operar sobre imputaciones genéricas, toda vez que el orden constitucional no admite responsabilidades sancionatorias por el solo hecho de ocupar un cargo ni por la sola persistencia de un problema estructural.
En materia de órdenes estructurales, la exigibilidad se construye con hitos, cronogramas, productos verificables y criterios claros de medición. Si esos elementos no se determinan en la decisión de apertura, el incidente corre el riesgo de convertirse en un escenario en el que primero se acusa y luego se intenta definir qué debía hacerse y cuándo. Ese camino corre el riesgo de invertir la lógica garantista del proceso: la defensa exige conocer, desde el inicio, cuál es el deber concreto, cuál es el estándar de cumplimiento y cuál es el punto temporal a partir del cual se considera configurado el incumplimiento. Sin esa estructura, el debate puede desplazarse hacia un juicio de resultados, propio de la evaluación de política pública, pero impropio de una actuación sancionatoria personal.
Por ello, es indispensable precisar que el incidente no debe iniciar con una declaración anticipada de responsabilidad. Debe comenzar con una pregunta procesalmente abierta: si existió un incumplimiento atribuible, en qué términos y con cuáles elementos de convicción. La autoridad sometida al incidente debe tener una oportunidad real de demostrar cumplimiento, justificación, imposibilidad, avances verificables o ausencia de atribución personal, antes de asentir valoraciones judiciales definitivas.
Sin perjuicio de lo anterior, y desde una perspectiva de políticas públicas, el desacato no puede convertirse en un sustituto de la gobernanza estructural del sistema. No fue concebido como un mecanismo para presionar resultados futuros altamente dependientes de variables complejas, ni como una herramienta para gestionar integralmente la implementación de la política pública. Por el contrario, su finalidad es garantizar el cumplimiento de órdenes claras, exigibles y atribuibles, dentro de un marco sancionatorio que demanda legalidad, prueba y culpabilidad. Cuando se pretende usar el incidente como palanca para orientar procesos estructurales de financiación y cálculo técnico (por ejemplo, para incidir en los resultados del cálculo de la UPC de una vigencia) se corre el riesgo de desnaturalizar la herramienta y de trasladar al terreno sancionatorio lo que debe resolverse, primariamente, con estándares técnicos, cronogramas, auditoría, transparencia y coordinación institucional.
En este orden de ideas, la presente aclaración de voto no busca exigencias constitucionales y legales, ni relativizar la gravedad de los aspectos identificados en el Auto. Por el contrario, busca fortalecer el seguimiento con dos precisiones de enfoque. La primera es deliberativa: un balance general con pretensión reorientadora, como el planteado en esta oportunidad, debe apoyarse necesariamente en una discusión pública y amplia, que incorpore la voz de los pacientes y permita una contrastación real de los elementos de juicio. La segunda es procesal: la activación del incidente de desacato exige una motivación rigurosa que delimite con precisión la imputación, el estándar de exigibilidad y el soporte probatorio mínimo; y, ante todo, exige evitar, en este estadio del incidente, cualquier formulación que comprometa la imparcialidad o restrinja el derecho de defensa, como garantía esencial del derecho fundamental al debido proceso.
En esa medida, el balance general que incorporó la Sala debió construirse a partir de un escenario deliberativo-participativo (en particular, mediante una audiencia pública), y, de otra parte, la apertura del incidente de desacato, por su naturaleza sancionatoria, debió sustentarse en una motivación más estricta. A mi juicio, estas precisiones son necesarias para proteger no solo la eficacia del seguimiento en la garantía del derecho fundamental a la salud, sino la vigencia plena del debido proceso como rasgo indeclinable del Estado Social y Democrático de Derecho.
En los anteriores términos y con el acostumbrado respeto por las decisiones de la mayoría de la Sala Especial de Seguimiento en Salud, aclaro mi voto.
Fecha ut supra,
VLADIMIR FERNÁNDEZ ANDRADE
Magistrado
[1] La Ley Estatutaria de Salud (Ley 1751 de 2015) sentó las bases para un Plan de Beneficios en Salud (PBS) más amplio y con mayor alcance.
[2] Originalmente al Ministerio de Salud, el Consejo Superior de la Judicatura y Superintendencia Nacional de Salud. Luego al Ministerio de Hacienda y a los órganos de control como la Procuraduría General de la Nación.
[3] Su contenido completo puede consultarse en el punto 1 del anexo de esta providencia.
[4] Desde el 2015 conforme a la metodología de valoración establecida en el Auto 411 de esa anualidad.
[5] En el marco del seguimiento a las órdenes décima sexta y vigésima novena de la Sentencia T-760 de 2008 y como consecuencia de una denuncia interpuesta el 15 de septiembre de 2014 por el Defensor del Pueblo Delegado para la Salud, la Seguridad Social y la Discapacidad, que señaló que los usuarios de servicios de salud en el departamento del Chocó enfrentaban múltiples dificultades de acceso al servicio de salud, la Sala Especial adelantó labores tendientes a obtener información respecto de la prestación de servicios de salud en ese departamento y, particularmente, en el Hospital San Francisco de Asís de Quibdó, focalizando de esta manera el caso.
[6] Toda vez que, (i) requieren de un sin número de acciones a realizar por distintas instituciones y autoridades intervinientes en el asunto que aseguren el detenimiento de la vulneración masiva y generalizada de los derechos fundamentales; (ii) se desarrollan en un mediano y/o largo plazo y, (iii) se dirigen a proponer una solución a una falla de tipo estructural, eventualmente interviniendo en el diseño y ejecución de políticas públicas.
Sin embargo, lo particular de los mandatos impartidos radica, en que más allá de contar con tales características que pueden asemejarlas a órdenes complejas, su finalidad en realidad radica en generar cambios estructurales, en contraposición a los coyunturales, atacando problemáticas que persisten en el tiempo, que atañen a una generalidad y que por lo mismo pueden enmarcarse en la órbita de la política pública.
[7] Por ejemplo, originalmente, las órdenes 21 y 22 buscaron, respectivamente, garantizar que los menores de edad accedieran a los mismos servicios de salud sin distinción de régimen, y avanzar en la unificación gradual y sostenible del plan de beneficios para toda la población mediante la equiparación de la UPC. Con el tiempo, la Sala advirtió que dicha unificación exigía contar con recursos suficientes, primero asociados a la UPC y, luego, mediante la creación de los presupuestos máximos como fuente de financiación del PBS. Por ello, el alcance de ambas órdenes evolucionó hacia el objetivo principal de asegurar la suficiencia de la UPC y de los presupuestos máximos.
[8] Sin embargo, la Sala ha señalado que no todas sus valoraciones deben llevarse a cabo de modo semejante.
[9] Ley 1751 de 2015 y autos 1955 de 2019, 092 A de 2020 y 109 de 2021, entre otros.
[10] Acta núm. 19.
[11] Para valorar, se revisan tres aspectos: las medidas, los resultados y los avances. Primero, se verifica si existen medidas adoptadas por la entidad obligada y si estas sirven para cumplir la orden. Si no existen o no sirven, se declara incumplimiento. Si sí existen y son adecuadas, se pasa a revisar los resultados. Posteriormente, se analiza si los resultados demuestran que se está solucionando el problema que originó la orden; luego, si no hay resultados o no son claros, se declara incumplimiento. Si los resultados son favorables, se pasa a evaluar los avances. Por último, se valoran los avances para determinar si son significativos y sostenibles o si ya se superó la falla estructural.
[12] Este análisis se centrará en el componente de suficiencia de la UPC.
[13] Esto ha sido resaltado por la Sala, entre otros, en los autos 2566 de 2023, 2049 de 2024, 1174, 1175, 1280 y 1281 de 2025.
[14] Artículo 49 de la Constitución (derecho y servicio público). La salud es un derecho humano fundamental e indispensable para el ejercicio de los demás derechos humanos. Todo ser humano tiene derecho al disfrute del más alto nivel posible de salud que le permita vivir dignamente. Comité de Derechos Económicos, Sociales y Culturales (CESCR). (2000). Observación General Nº 14: el derecho al disfrute del más alto nivel posible de salud (art. 12 del Pacto Internacional de Derechos Económicos, Sociales y Culturales). Naciones Unidas, E/C.12/2000/4. https://www.acnur.org/fileadmin/Documentos/BDL/2001/1451.pdf
[15] Cfr. Autos 260 de 2012, 411 de 2015, 122 de 2019, 439 y 1191 de 2021, 1089 de 2022, 2881 y 2566 de 2023, 1281, 1006, 1280, 1175 y 1174 de 2025, entre otros.
[16] La Sentencia T-760 de 2008 explicó que toda política pública orientada a garantizar un derecho constitucional debe observar tres condiciones básicas exigidas por la Constitución. A saber: la política pública (i) efectivamente debe existir, (ii) su finalidad debe tener como prioridad garantizar el goce efectivo del derecho y, (iii) debe permitir la participación democrática.
[17] Cfr. Auto 110 de 2011 (órdenes 16, 17, 18, 21 y 22), Auto 078 de 2012 (órdenes 24 y 27), Auto 047 de 2015 (órdenes 16 y 29) y Auto 668 de 2018 (ejes temáticos -acceso, sostenibilidad financiera y universalización-).
[18] Cfr. Autos 445 de 2015, 18 de noviembre de 2015 (orden 19), 26 de febrero de 2019 (orden 29), 10 de abril de 2019 (orden 17 y 18), 19 de agosto de 2019 (orden 20), 10 de septiembre de 2019 (orden 27), 073 de 2019 y 006 de 2024 (orden 21 y 22), entre otros. Estas sesiones se han llevado a cabo para analizar el cumplimiento de órdenes independientes o de un conjunto específico de órdenes
[19] Entre muchos otros, en el Auto de 7 de julio de 2022, en el que se requirieron datos de todas las órdenes.
[20] Grupo compuesto por las entidades que han sido invitadas por la Corte para posibilitar una mayor participación de múltiples sectores de la comunidad en el seguimiento de la Sentencia T-760 de 2008. Autos S-34 del 3 de diciembre de 2009, 120 y 147 de 2011 y 386 de 2014.
[21] No todas las órdenes estructurales proferidas presentan logros dentro del seguimiento por el Tribunal.
[22] En esta orden el componente de oportunidad en el flujo de recursos en el Sistema de Salud se encuentra en nivel de cumplimiento bajo.
[23] Para conocer mejoras en vacunación de menores de edad, asistencia a mujeres al primer control antes de la semana 12 de gestación, tiempos en la asignación de citas de medicina general, programación de cirugía de cataratas y reemplazo de cadera.
[24] La focalización del caso del Hospital San Francisco de Asís, se dio con ocasión al Auto 413 de 2015, en el que se declaró “la ausencia de medidas estatales integrales y pertinentes para enfrentar los obstáculos en el acceso a la prestación de los servicios de salud del departamento del Chocó, especialmente en el hospital San Francisco de Asís”.
[25] Consulta realizada el 5 de diciembre de 2025.
[26] Cfr. Auto 186 de 2018, que declaró un cumplimiento general y cesó el seguimiento.
[27] Cfr. Auto 549 de 2018, que declaró un nivel de cumplimiento general y cesó el seguimiento.
[28] Cfr. Auto 112 de 2016, que declaró el nivel de cumplimiento alto y suspendió el seguimiento de la orden.
[29] Cfr. Auto 010 de 2024.
[30] Cfr. Auto 1006 de 2025, que desarrolló las falencias que persisten en este componente.
[31] Cfr. Auto 92A de 2020. La Sala otorgó un plazo para que se trabajara en la habilitación correspondiente, de conformidad con los Autos 1191 de 2021 y 1937 de 2023.
[32] Cfr. Las Sentencias SU-508 de 2020 y T-358 de 2022 y Auto 1006 de 2025.
[33] Cfr. Auto 1006 de 2025.
[34] Auto 1213 de 2022.
[35]El componente de oportunidad en el flujo de recursos en el sistema de salud se encuentra en nivel de cumplimiento bajo.
[36] Cfr. Auto 1175 de 2025.
[37] Cfr. Auto 1283 de 2025.
[38] Cfr. Auto1226 de 2025.
[39] Cfr. Auto 1174 de 2025.
[40] Cfr. Auto 1282 de 2025.
[41] Órdenes impartidas desde el Auto 411 de 2015.
[42] En consecuencia, se mantendrá vigente el esquema de auto reporte por las Entidades Administradoras de Planes de Beneficios de Salud, previsto en la Resolución 3539 de 2019.
[43] Cfr. Autos 005 de 2024 y 1281 de 2025. En la última valoración, se evidenció que, entre el III trimestre de 2023 al IV de 2024 se reportó un incremento de negaciones del 150,64% de servicios PBS UPC, y del 109,88% de PBS No UPC.
[44] Cfr. Auto 1175 de 2025.
[45] Cfr. Auto 778 de 2024, que valoró este componente y modificó el nivel de cumplimiento a bajo.
[46] Cfr. Autos 496 de 2022 y 607 de 2024.
[47] Cfr. Auto 2050 de 2024.
[48] En este punto se alude a lo ordenado en la resolutiva 3.11 del Auto 007 de 2025 que reitera la directriz de (i) alcanzar la suficiencia de la UPC (ii) mejorar la información para el cálculo de la prima y (iii) equiparar al 95% las primas hasta tanto no se demuestre su suficiencia.
[49] Para garantizar la suficiencia de la UPC se propuso la creación de una mesa UPC para revisar y reajustar el valor de la prima de 2024. Las órdenes 3.1. a 3.10 del Auto 007 de 2025 se impartieron para este fin y se encuentran en proceso de documentación.
[50] Objetivos planteados desde autos emitidos en el 2012. Ver anexo, punto 2.
[51] Cfr. Auto 411 de 2016. La Corte impartió esta directriz (equiparación en un 95%) con base en un compromiso del Gobierno.
[52] Cfr. Autos 2881 de 2023 y 2049 de 2024.
[53] Sentencia C-294 de 2019.
[54] Sentencia C-754 de 2015.
[55] Adoptados por unos expertos en la materia reunidos en Maastrich, Holanda, en 1986, que constituyen la interpretación académica más respetada sobre el sentido y la aplicación de las normas internacionales sobre derechos económicos, sociales y culturales.
[56] En este sentido se pronunció esta Corporación en la sentencia C-251 de 1997. Tal mandato de progresividad comporta:“(i) la satisfacción inmediata de niveles mínimos de protección; (ii) el deber de observar el principio de no discriminación en todas las medidas o políticas destinadas a ampliar el rango de eficacia de un derecho; (iii) la obligación de adoptar medidas positivas, deliberadas, y en un plazo razonable para lograr una mayor realización de las dimensiones positivas de cada derecho, razón por la cual la progresividad es incompatible, por definición, con la inacción estatal; y (iv), la prohibición de retroceder por el camino iniciado para asegurar la plena vigencia de todos los derechos” (Sentencia C-046 de 2018).
[57] El derecho al disfrute del más alto nivel posible de salud (art. 12 PIDESC).
[58] Cfr. sentencia C-754 de 2015.
[59] Ver, Observación General número 3 (párrafo 9) y Observación General número 13 (párrafo 45). Cfr. sentencia C-754 de 2015.
[60] Según el cual: “El Estado promoverá la correspondiente ampliación gradual y continua del acceso a los servicios y tecnologías de salud, la mejora en su prestación, la ampliación de capacidad instalada del sistema de salud y el mejoramiento del talento humano, así como la reducción gradual y continua de barreras culturales, económicas, geográficas, administrativas y tecnológicas que impidan el goce efectivo del derecho fundamental a la salud”.
[61] La Sala precisa que las disminuciones en la calificación pueden reflejar el incumplimiento del estándar de evaluación y no, por sí mismas, una regresión material en la garantía del derecho a la salud.
[62] Para visualizar la información año a año desde 2017 a 2025 respecto de cada orden, Ver anexo, punto 1. Los gráficos que no se identifiquen en su parte inferior, se entiende que fueron elaborados por esta Sala de Seguimiento.
[63] Estos porcentajes se extraen mediante regla de tres, de la situación actual de cada una de las 16 órdenes proferidas en la Sentencia T-760 de 2008 y el caso focalizado de Chocó.
[64] Cfr. https://www.defensoria.gov.co/es/-/radiograf%C3%ADa-de-la-defensor%C3%ADa-del-pueblo-sobre-la-crisis-en-el-sistema-de-salud
[65] Asociación Colombiana de Sociedades Científicas, Asociación de Pacientes de Alto Costo y Así Vamos en Salud.
[66] A continuación, se relacionan comunicaciones emitidas por actores del sector salud en las que se anuncian cierres de servicios debido a las condiciones actuales: https://www.epssura.com/historial-de-noticias/2411-cierre-de-atencion-de-urgencias-clinica-del-bosque, https://scare.org.co/wp-content/uploads/Comunicado-crisis-sector-salud-cierre-de-servicios.pdf, https://www.elcolombiano.com/colombia/salud/otra-clinica-en-bogota-anuncia-cierre-de-servicios-por-falta-de-pagos-DH27022724, https://www.elespectador.com/salud/clinica-del-occidente-en-bogota-cerrara-servicios-de-obstetricia-y-neonatologia/.
[67] https://www.andi.com.co/Home/Noticia/17803-las-instituciones-prestadoras-de-servic
[68] “Informe Estado del Aseguramiento en Salud por parte de las EPS y los Programas de Salud de las Cajas de Compensación Familiar 01 de enero–31 de diciembre de la vigencia 2024”, publicado en julio de 2025.
[69] Como los retrasos reiterados en el giro de los presupuestos máximos por la Adres (autos 2881 de 2023 y 2049 de 2024) que afecta la liquidez de los prestadores (auto 2883 de 2023 y 2049 de 2024), la acumulación de deudas entre los distintos actores del sistema (especialmente entre EPS, gestores farmacéuticos e IPS, autos 2883 de 2023 y 1175 de 2025) y la volatilidad en la apropiación y ejecución presupuestal de los recursos destinados al aseguramiento, la ampliación de la cartera vencida y la consecuente intervención de entidades promotoras de salud por riesgo financiero y de solvencia, entre otras.
[70] Ver autos 1174 de 2025 y 584 de 2022, y la Sentencia T-017 de 021.
[71] Cfr. Auto 1282 de 2025. Las siguientes autoridades, entidades y asociaciones pacientes, resaltaron que uno de los principales obstáculos que enfrenta el SGSSS en materia de acceso deviene de la insuficiencia de recursos: La Defensoría del Pueblo, gestores farmacéuticos (Helpharma, Evedisa, Medicarte, Cohan, Cruz Verde, Disfarma, Inversiones Todo Drogas S.A.S., En Salud, Colsubsidio, Audifarma, Medisfarma, Discolmets, Offimedicas y Pharmasan), Sanitas EPS, la Nueva EPS, Asmet Salud, Mutual Ser, Asocajas, la Cámara de la Industria Farmacéutica de la Andi, Gestarsalud, ACHC, Así Vamos en Salud, la Asociación de Pacientes de Alto Costo y la Fundación Retorno Vital.
[72] Autos 2881 y 2882 de 2023, y 007 y 1175 de 2025, entre otros.
[73] Cfr. Comunicado a la opinión pública del 23 de enero de 2025 de la ACSC. https://sociedadescientificas.com/comunicado-a-mesa-crisis-23-de-enero-de-2025/. https://www.andi.com.co/Home/Noticia/17803-las-instituciones-prestadoras-de-servic, Gestarsalud en la Sesión Técnica del 6 de abril de 2024, Asocajas con los comentarios a la Sesión Técnica del 6 de abril de 2024. El Concejo de Bogotá mediante publicación del 12 de septiembre de 2025 https://concejodebogota.gov.co/la-salud-en-cuidados-intensivos/cbogota/2025-09-12/114800.php y https://amchamcolombia.co/business-mail/207-tendencias-y-desafios-para-la-salud-en-colombia-2025/diagnostico-y-recomendaciones-para-el-sector-salud-en-colombia-en-2025/. Además, los documentos radicados en la Sala el: 16 de abril de 2024 por la PGN, 1 de octubre de 2024 por la Cámara de Instituciones para el Cuidado de la Salud de la ANDI, el 10 de marzo de 2025 por la ACSC.
[75] Tendencia histórica consolidada en el informe de tutelas de 2024 del MSPS.
[77] Datos tomados del tablero de estadísticas de la Corte Constitucional.
[78] En el Auto 1280 de 2025, la Sala advirtió que, en principio, las EPS que tienen más tutelas son aquellas que están intervenidas aun cuando el Gobierno tomó el control de ellas. Por ejemplo, la que ocupa el primer lugar es la Nueva EPS así: (i) 2022 fueron: 31.713 tutelas; (ii) 2023: 55.533 y, (iii) 2024: 62.089.
[79] Datos tomados del tablero de estadísticas de la Corte Constitucional.
[80] Como: la precisión, actualización, unificación y acceso a planes de beneficios; la sostenibilidad y el flujo de recursos; la cobertura universal; y la medición de acciones de tutela, carta de deberes, derechos y desempeño y divulgación de la sentencia.
[81] La Sentencia T-760 de 2008 había advertido sobre esta problemática al señalar que el aumento de tutelas en salud se había cuadriplicado entre 1999 y 2005. Cfr. Autos 096 de 2017, 186 y 549 de 2018 y del 28 de enero de 2019 y 073 de 2019, entre otros. Asimismo, la Sentencia T-377 de 2024.
[82] https://www.anif.com.co/informe-semanal/reflexiones-de-la-asamblea-general-anif-2025-la-ruta-para-un-crecimiento-economico-sostenido-en-colombia/.
[83] https://www.anif.com.co/informe-semanal/gasto-de-bolsillo-en-salud-otra-cara-de-la-crisis-que-atraviesa-el-sistema/.
[84] Sentencias T-595 de 2002 y T-025 de 2004.
[85] Esto es contrario al léxico de los derechos económicos, sociales y culturales, toda vez que la obligación estatal implica deberes tanto de respetar y proteger, como de cumplir y garantizar su efectivo cumplimiento, lo que implica promover, proveer y facilitar el acceso a los servicios de salud. Puede verse: “Protegiendo el Derecho a la Salud en el Sistema Interamericano de Derechos Humanos: estudio comparativo sobre su justiciabilidad desde un punto de vista substantivo y procesal”, American University International Law Review, Vol. 22, (2006), Págs. 15 y 16. Además el artículo 5 de la LES.
[86] Cfr. Sentencia SU-277 de 2025.
[87] Cfr. Autos 073, 140 y 470A de 2019, y 109 de 2021, entre otros.
[88] Como ocurre con los estudios para calcular la UPC. Por ejemplo: “Estudio técnico para el incremento de la Unidad de Pago por Capitación 2025. Dirección de Regulación de Beneficios, Costos y Tarifas del Aseguramiento en Salud.” “Incremento de la UPC del 2025, síntesis de los elementos técnicos considerados por la Comisión Asesora de Beneficios, Costos y Tarifas y Condiciones de la Operación del Aseguramiento en Salud. Minsalud.” “Resultados del informe final de la Mesa Financiera de las EPS – instaurada por la Presidencia de la República- y elaborado por los Ministerios de Salud y Protección Social y de Hacienda y Crédito Público y la Adres.” “Ejercicio de contraste para apoyo en el cálculo del incremento de la UPC, equipo de innovación y analítica, dirección general Adres”.
[89] Artículo 113 de la Constitución. Auto 504 de 2025.
[90] Autos 261 y 262 de 2012, 411 de 2016, 122 de 2019, 109 y 439 de 2021, 358 de 2020, 496 de 2022, 1937 y 2566 de 2023, 607 y 778 de 2024 y 007, 1174, 1175 y 1281 de 2025.
[91] En ese sentido, es importante resaltar que en el presente auto no se evaluará el cumplimiento de los mandatos dirigidos a la presentación de informes, cronogramas y demás temas afines que de igual forma se hayan podido incumplir.
[92] Ver anexo, punto 6.
[93] Defensoría del Pueblo, Informe Medicamentos Inaccesibles 2025.
[94] DANE, Proyecciones de Población derivadas del CNPV 2018.
[95] La Procuraduría advierte graves consecuencias en el país ante la crisis financiera de las EPS. Consultar: https://www.procuraduria.gov.co/Pages/procuraduria-advierte-graves-consecuencias-en-pais-ante-crisis-financiera-de-eps.aspx?utm_source=chatgpt.com. La Procuradora General de la Nación advirtió sobre crisis humanitaria que enfrentan los pacientes en el sistema de salud colombiano. Consultar: https://www.procuraduria.gov.co/Pages/procuradora-advirtio-crisis-humanitaria-enfrentan-pacientes-sistema-salud.aspx?utm_source=chatgpt.com.
[96] El “Protocolo de San Salvador”, repite la misma noción de salud y establece que el derecho a la salud tiene que estar garantizado a toda persona, atribuyendo en particular a los Estados las obligaciones de tomar medidas necesarias para hacerlo. Tales obligaciones varían, desde la más básica creación de infraestructura y capital humano esencial para satisfacer las primeras necesidades de la población, hasta la masificación de tales servicios para así atender incluso las necesidades de las comunidades más marginadas. Artículo 10 del Protocolo Adicional a la Convención Americana sobre Derechos Humanos en Materia de Derechos Económicos, Sociales y Culturales “Protocolo de San Salvador”.
[97] Cfr. Auto 996 de 2023.
[98] Sobre ello en el fundamento jurídico N.º 73 la Corte concluyó: “La información analizada reflejó, entre otras cosas, que el cálculo de la UPC-S no se ha basado en datos propios de las EPS de este régimen, y tampoco se evidenció la implementación de medidas conducentes para mejorar la cantidad calidad y validación de los datos requeridos para calcular el valor de la UPC-C; no se creó herramienta alguna para contrastar los datos suministrados por las EPS o para mejorar la información recolectada sobre las verdaderas frecuencias de uso. Al no observarse medidas implementadas por parte del MSPS tampoco se evidenciaron resultados que pudieran ser analizados concretamente. Adicionalmente, se identificó la necesidad de revisar la metodología de cálculo y, agregar nuevas variables y ponderadores de riesgo que se ajusten a la actualidad y reales necesidades del SGSSS”.
[99] Al respecto en el fundamento jurídico N.º 80 la Corte concluyó: “En suma, la Sala evidencia que la metodología con una regresión lineal empleada para el cálculo de la UPC requiere constante actualización y ajustes por parte del MSPS, acordes a las necesidades del sistema de salud, que consideren además la participación de diferentes sectores que puedan aportar al respecto. Si bien desde el 2022 se alude a la necesidad de ajustadores por condiciones de salud y gastos, aún no se evidencia con claridad que hayan sido implementados o su impacto. Es importante plantear y considerar nuevas alternativas de ajuste ex post y que los ajustes a la metodología aplicada contengan un método analítico para estimar la prima de salud y que esta sea transparente y clara. […].”
[100] Refiriéndose a ello en el fundamento jurídico núm. 207 la Corte concluyó que, “se presentó un retroceso en la orden dirigida a equiparar el valor de la UPC-S en un 95% con el de la UPC-C, toda vez que después de haber reducido la brecha entre las dos primas a un 7.07% en el año 2019 y haberla mantenido hasta el 2021, nuevamente esta diferencia se amplió y casi se duplicó, ubicándose en un 13.02% a partir del 2022 y hasta la fecha. Lo anterior, permite evidenciar un retroceso, pues la brecha entre la UPC del RC y RS, en la actualidad es, incluso, mayor que la que se tenía en el 2018. El inconveniente entonces, no es solo la falta de implementación de medidas para equiparar estos valores o demostrar que ello no es necesario porque la UPC-S es suficiente, sino desmejorar en aspectos respecto de los cuales se había avanzado”.
[101] El 31 de marzo de 2025 la Corte decretó pruebas para verificar la forma en la cual se estaban cumpliendo las órdenes impartidas, principalmente, el numeral 3.1. del Auto 007 de 2025 respecto de la creación de la mesa de trabajo como un mecanismo participativo para lograr la suficiencia de la UPC 2024 que allí se ordenó. Posteriormente, se emitió el Auto 504 de 2025 que adoptó una medida cautelar en relación con la mesa de trabajo UPC 2024. Allí, la Sala dispuso, entre otras cosas, ordenar al ministro de Salud y Protección Social “suspender por 30 días las sesiones de la mesa de trabajo contados a partir de la notificación de esta providencia, para que cumpla con los parámetros establecidos en el numeral 3.1. de la resolutiva del Auto 007 de 2025, en el mismo término de 2 meses allí ordenado” (negrita original). Posteriormente sobre el mismo componente se decretaron pruebas mediante Auto de 23 de mayo de 2025.
[102] La finalidad de esta instancia consistía en abordar, principalmente los siguientes asuntos: (i) el rezago en el valor de la UPC desde 2021 para efectuar el reajuste de la prima por cada vigencia desde ese periodo hasta 2023. (ii) El aumento de la siniestralidad y las variaciones en las frecuencias de uso. (iii) El impacto de las inclusiones de la vigencia inmediatamente anterior al calcular la UPC de la vigencia siguiente o, en su defecto, durante la vigencia en cuestión al momento de efectuar su reajuste. (iv) La definición de las variables y ajustadores de riesgo que deben ser tenidos en cuenta para establecer la UPC. (v) Reajustar el valor de la UPC de 2024 teniendo en cuenta el valor que se haya obtenido para el 2023 y los resultados del análisis de los puntos anteriores. (vi) Establecer los lineamientos o criterios a partir de los cuales se podrán realizar los ajustes ex post, la forma cómo se reconocerá a las EPS el reajuste de la UPC de 2024, e indicar los porcentajes y fechas máximas de pago.
[103] Toda vez que mediante Auto de 24 de octubre de 2025 la Sala tuvo que solicitar información sobre el cierre de la mesa ya que le MSPS no reportó al respecto. La documentación recibida se pondrá a disposición de los demás actores del sector salud para que ejerzan su derecho de contradicción previo a valorar el desarrollo de ese espacio de trabajo.
[104] Cfr. Auto 007 de 2025.
[105] Por ejemplo, si la inflación del año anterior fue del 9%, pero los costos asociados a medicamentos regulados, insumos hospitalarios, personal médico especializado y tecnologías no POS aumentaron entre 12% y 15%, el incremento de la UPC solo en proporción al 9% genera una brecha de financiamiento. Esa diferencia debe ser asumida por las EPS, lo que repercute en su solvencia, retrasa los pagos a las IPS y termina afectando la continuidad y calidad de los servicios. Ver anexo, punto 4.
[106] La eficiencia en el sistema de salud supone la adecuada utilización de los recursos disponibles para obtener los mayores beneficios posibles en la atención de la población, de manera que el principio de sostenibilidad financiera se armoniza con la obligación de garantizar la continuidad y calidad del servicio. Ver Sentencia C-313 de 2014.
[107] Antes artículo 7.° de la Ley 1122 de 2007.
[108] Artículo 182 de la Ley 100 de 1993.
[109] Documento del MSPS del 12 de junio de 2025. Folio 2.
[110] Variación porcentual anual del IPC, que normalmente se mide entre diciembre del año anterior y diciembre del año de referencia.
[111] IPC es el índice estadístico publicado mensualmente por el DANE; no obstante, en este documento y en el marco del seguimiento se entiende que cuando las diferentes entidades aluden al IPC se refieren a la variación porcentual anual de dicho índice -inflación causada- y no al de un mes en particular.
[112] Autos 411 de 2016, 109 de 2021, 996 de 2023 y 007 de 2025.
[113] Creada mediante el Decreto 2562 de 2012. Integrada por: 1. El Ministro de Salud y Protección Social quien podrá delegar su participación en un empleado del nivel directivo, y la presidirá. 2. El Ministro de Hacienda y Crédito Público quien podrá delegar su participación en un empleado del nivel directivo. 3. El Director del Departamento Nacional de Planeación quien podrá delegar su participación en un empleado del nivel directivo. 4. El Director del Instituto de Evaluación Tecnológica en Salud (IETS). 5. Un delegado del Presidente de la República (art. 11).
[114] Cfr. Resolución 2717 de 2024, págs. 14-15.
[115] Cfr. Autos 342A de 2009, 261 y 262 de 2012, 411 de 2017, 109 de 2021, 996 de 2023 y 007 de 2025, sobre el componente de suficiencia de UPC.
[116] Ver f.j. 25 del Auto 109 de 2021. Alcanzar la suficiencia de las fuentes de financiación PBS, hoy UPC y presupuestos máximos.
[117] Atendiendo a lo expuesto en los f.js. 10 a 73, 74 a 196, y 197 a 207, respectivamente.
[118] Cfr. Auto 411 de 2016. La Corte ordenó esta equiparación con base en un compromiso del Gobierno.
[119] Objetivos planteados desde autos emitidos en el 2012. Ver anexo, punto 2.
[120] Entre otras cosas, porque el SGSSS no cuenta con una herramienta para contrastar con otras fuentes los datos reportados por las EPS; no existe claridad sobre las verdaderas frecuencias de uso; los procesos de calidad y validación de datos son deficientes, y la información tenida en cuenta para calcular la UPC-C, cada vez provenía de menos EPS, porque tan solo unas pocas superan las mallas de validación (para 2024 únicamente de 4 EPS). A su vez, señaló que la UPC-S no volvió a calcularse con datos propios del régimen, y, además, en el 2024 se fijó con información solicitada directamente a las IPS. Ver capítulo “3. Superación de las deficiencias del sistema de información”.
[121] De fecha 5 de septiembre de 2016. Ver anexo, punto 2.
[122] Con ocasión de la diferencia en los perfiles demográficos y epidemiológicos, las condiciones de operación de los regímenes y los aspectos socioculturales. La providencia cita el expediente físico del seguimiento, AZ XXII G folio 3186, remitido por el MSPS el 11 de enero de 2017.
[123] Cfr. Auto 109 de 2021.
[124] “Por la cual se fija el valor de la Unidad de Pago por Capitación - UPC para financiar los servicios y tecnologías en salud de los regímenes subsidiado y contributivo del Sistema General de Seguridad Social en Salud en la vigencia 2025 y se dictan otras disposiciones”.
[125] En razón a los tiempos mínimos que requiere la expedición de un auto por parte de la Sala, debido a los trámites internos de la Corte y a que la Resolución 2717 de 2024 fue proferida el 31 de diciembre de 2024, durante la vacancia judicial, al momento en que se efectuó el análisis contenido en el Auto 007 de 2025, dicho acto administrativo no se había emitido.
[126] En el contraste efectuado por la Adres como insumo para el incremento de la UPC 2025, concluyó que la información del RS no resultó apta para fijar la prima por deficiencias en la calidad de los datos reportados por sus EPS, razón por la cual su inclusión distorsionaría los resultados del estudio de suficiencia. En consecuencia, la UPC-S 2025 aplicó el mismo porcentaje de incremento del RC (5,2%).
[127] Fue notificado mediante estado núm. 012 del 28 de enero de 2025.
[128] Cfr. Autos 261 y 262 de esa vigencia. Ver anexo, punto 2.
[129] El incremento de la tarifa mínima del servicio de vigilancia y seguridad privada en el 2025 fue de 9,50%, es decir, superior al aumento que tuvo la UPC para dicha vigencia, lo que representa una diferencia de -5,94% en relación con el aumento de la UPC 2025. Cabe resaltar que este tipo de servicios impactan directamente en el funcionamiento de los centros que prestan servicios médicos. Ver ejemplo del anexo, punto 4.
[130] Ver anexo, punto 4.
[131] Los datos mencionados se extraen de la comparación de servicios y tecnologías financiados con la UPC señalados en las Resoluciones 2841 de 2020, 2292 de 2021, 2808 de 2022, 2366 de 2023 y 2718 de 2024.
[132] Los asuntos de sostenibilidad financiera son objeto de seguimiento por la Corte desde las órdenes 21, 22 y 24 de la Sentencia T-760 de 2008.
[133] En el Auto 007 de 2025 se concluyó que “en los últimos años, desde la implementación de los PM, ha habido una importante migración tanto de medicamentos como de procedimientos cubiertos por los PM para ser financiados por la UPC, al punto que el porcentaje de medicamentos autorizados que a la fecha son financiados con la prima asciende a 97.12% y de procedimientos a más del 97%”.
[134] Ver los siguientes documentos que aluden al aumento del envejecimiento de la población. El estudio “Misión Colombia Envejece: cifras, retos y recomendaciones” (Fedesarrollo y Fundación Saldarriaga Concha, 2015). “Boletín técnico: Personas mayores 2024”, elaborado por el MSPS del 5 de dic. de 2024. Este estudió indicó que, la OMS (Organización Mundial de la Salud) estima que, para 2030, una de cada seis personas en el mundo tendrá 60 años o más. Este grupo pasará de 1.000 millones en 2020 a 2.100 millones en 2050.
[135] En el informe al Congreso del MSPS para 2022-2023 sector salud y protección social, se indicó que durante 2022 se realizaron 14.660 canalizaciones a servicios distintos de salud, en atención a la demanda generada.
[136] Cfr. Auto 007 de 2025.
[137] La Resolución 2717 de 2024 estableció el valor de la UPC-C en $1.521.489,60 anuales y el del RS en $1.323.403,20, lo que representa una diferencia de $198.086,00 entre estos y una brecha superior al 5% entre sus valores. Ver anexo, punto 3.
[138] “(i) solucionar las deficiencias del sistema de información teniendo en cuenta lo analizado en los f.j. 10 a 73, de manera que esta sea confiable para la estimación de la UPC en ambos regímenes y provenga de sus EPS”.
[139] “(ii) garantizar la suficiencia de la UPC de acuerdo con lo establecido en los f.j. 74 a 196 y […]”.
[140] “(iii) equiparar al 95% [ambas UPC] mientras no demuestre la suficiencia de la [UPC-S] f.j. 197 a 207”.
[141] Sentencia T-226 de 2016.
[142] En el marco de la orden trigésima.
[143] Cfr. autos 590 de 2016, 077A de 2020, 440 de 2021, 1680 de 2022 y 1280 de 2025.
[144] Entendidos como “mandatos de hacer que generalmente requieren del transcurso de un lapso significativo de tiempo, y dependen de procesos decisorios y acciones administrativas que pueden requerir el concurso de diferentes autoridades y llegar a representar un gasto considerable de recursos, todo lo cual suele enmarcarse en una determinada política pública”. Ver Sentencia T-086 de 2003, reiterado en Auto 096 de 2017.
[145] Cfr. Sentencia T-420 de 2025, que dispuso adoptar un Plan de Acción coordinado para garantizar el suministro de agua, salud y alimentación.
[146] En relación con esta materia la Sentencia T-774 de 2015 precisó que “los indicadores de seguimiento en perspectiva de derechos humanos “buscan ser una herramienta que permita a los Estados mejorar la evaluación de sus propias acciones y estrategias para asegurar derechos”. Las normas jurídicas de derechos fundamentales contienen obligaciones negativas y positivas de aplicación inmediata y progresiva. Los indicadores se dirigen a traducir esas facetas en variables capaces de ser observadas y medidas con el objeto de identificar y evaluar i) el estado de cosas o grado de desarrollo de los derechos en cuestión; ii) los esfuerzos o acciones llevadas a cabo para alcanzar su materialización; iii) los resultados obtenidos en la ejecución de las políticas públicas y iv) las dificultades o barreras presentes en su proceso de realización”. Un esquema similar fue adoptado en el proceso de la referencia en Auto 182 de 2013 y Auto 096 de 2017, para hacer seguimiento a las órdenes impartidas en la Sentencia T-774 de 2015 (Colpensiones).
[147] Cfr. Sentencia T-1234 de 2008. Dispuso un Plan de Acción (derecho petición ante la Caja Nacional de Previsión Social).
[148] El Gobierno también podrá determinar o proponer otros aspectos que encuentre importantes que deba contener el Plan de Acción Integral.
[149] Esto es, la totalidad de las órdenes proferidas en la Sentencia T-760 de 2008, con excepción a los mandatos 25, 26 y 28.
[150] Autos 1174, 1282, 1281, 007, 1175, 1283 y 1280 de 2025.
[151] Cfr. Autos 778 de 2024 y 1175 y 1282 de 2025.
[152] Cfr. Auto 607 de 2024.
[153] Ver Sentencia T-266 de 2020 y T-195 de 2021.
[154] Cfr. Auto 310 de 2023 proferido en el marco del seguimiento a la Sentencia T-025 de 2024, el cual trata sobre la convocatoria de una sesión técnica para definir una metodología que permita recolectar, discutir y presentar información orientada a valorar la superación del estado de cosas inconstitucional (ECI) declarado en favor de la población desplazada. La decisión reconoce que el proceso de seguimiento se ha vuelto rutinario y que los informes presentados no han sido suficientes para evaluar los avances reales en la garantía de derechos. Por ello, la Sala busca establecer un esquema dialógico y técnico de trabajo, basado en sesiones temáticas presenciales y en la participación de las principales entidades del Estado, organismos de control, organizaciones sociales y representantes de las víctimas, con el fin de mejorar la calidad de la información, superar las fallas estructurales persistentes y avanzar hacia la superación definitiva del ECI.
[155] Cfr. Auto 2049 de 2024.
[156] Entiéndase numeral (v), a pesar de que en la resolutiva 3.11 del Auto 007 de 2025 quedó enunciado el numeral (iv) por error de digitación, pero desarrollado el correspondiente al numeral (v). Además, el Auto 109 de 2021 en el numeral segundo de la resolutiva suspendió “el seguimiento de los puntos 4 y 5 de la orden quinta del auto de valoración 411 de 2016, de conformidad con lo explicado en la parte considerativa de [esa] providencia”.
[157] Estado No. 012 de 2025.
[158] Numerales (i), (ii) y (iv) de la orden quinta.
[159] Numeral tercero que reiteró los numerales (i), (ii) y (v) de la orden quinta del Auto 411 de 2016.
[160] Numeral segundo que reiteró los numerales (i), (ii) y (v) de la orden quinta del Auto 411 de 2016.
[161] Cfr. Auto 922 de 2021 que citó la Sentencia C-367 de 2014.
[162] Cfr. Autos 2566 de 2023, 2049 de 2024, 1175 y 1280 de 2025.
[163] Cfr. Autos 2566 de 2023 y 2049 de 2024.
[164] Cfr. Autos del 29 de julio de 2022 (Órdenes 17 y 18), 23 de abril de 2024 (Orden 16), 30 de abril de 2024 (Orden 19), 22 de julio de 2024 (Orden 23), 2 de septiembre de 2024 (Orden 24), 21 de abril de 2023 (Orden 23), entre otros.
[165] Autos 411 de 2016, 109 de 2021, 996 de 2023 y 007 de 2025, así como en la parte considerativa de esta providencia.
[166] Excepto las órdenes vigésima quinta, vigésima sexta y vigésima octava.
[168] Salario Mínimo Legal Mensual Vigente.
[169] Tarifa mínima para la contratación del servicio de vigilancia y seguridad privada para los usuarios del sector público definida por la Superintendencia de Vigilancia y Seguridad Privada mediante la Circular externa 20201300000455 tarifas mínimas servicios de vigilancia y seguridad privada 2021, fuente: https://www.supervigilancia.gov.co/publicaciones/8791/circular-externa-tarifas-para-la-contratacion-de-servicios-de-vigilancia-y-seguridad-privada-vigencia-2021/ consultado el 16 de julio de 2025.
[170] Salario mínimo legal mensual vigente para el año 2021, establecido por el Presidente de la República mediante el Decreto 1785 de 2020, fuente: https://www.funcionpublica.gov.co/eva/gestornormativo/norma.php?i=154126 Consultado el 16 de julio de 2025.
[171] Tarifa mínima para la contratación del servicio de vigilancia y seguridad privada para los usuarios del sector público definida por la Superintendencia de Vigilancia y Seguridad Privada mediante la Circular externa 20211300000225 tarifas mínimas servicios de vigilancia y seguridad privada 2022, fuente: https://www.supervigilancia.gov.co/publicaciones/9355/tarifas-minimas-para-la-contratacion-del-servicio-de-vigilancia-y-seguridad-privada-en-la-vigencia-2022/ consultado el 16 de julio de 2025.
[172] Salario mínimo legal mensual vigente para el año 2022, establecido por el Presidente de la República mediante el Decreto 1724 de 2021, fuente: https://www.funcionpublica.gov.co/eva/gestornormativo/norma.php?i=174267 Consultado el 16 de julio de 2025.
[173] Tarifa mínima para la contratación del servicio de vigilancia y seguridad privada a partir del 15 de julio de 2023 definida por la Superintendencia de Vigilancia y Seguridad Privada mediante la Circular externa 20221300000675 tarifas mínimas servicios de vigilancia y seguridad privada 2023, fuente: https://www.supervigilancia.gov.co/publicaciones/10014/tarifas-minimas-para-la-contratacion-del-servicio-de-vigilancia-y-seguridad-privada-en-la-vigencia-2023/ consultado el 16 de julio de 2025.
[174] Salario mínimo legal mensual vigente para el año 2023, establecido por el Presidente de la República mediante el Decreto 2613 de 2022, fuente: https://www.funcionpublica.gov.co/eva/gestornormativo/norma.php?i=200172 Consultado el 16 de julio de 2025.
[175] Tarifa mínima para la contratación del servicio de vigilancia y seguridad privada a partir del 15 de julio de 2024 definida por la Superintendencia de Vigilancia y Seguridad Privada mediante la Circular externa 20231300001105 tarifas mínimas servicios de vigilancia y seguridad privada 2024, fuente: https://www.supervigilancia.gov.co/publicaciones/10474/circular-tarifas-minimas-para-contratacion-servicios-de-vigilancia-y-seguridad-privada-2024/ consultado el 16 de julio de 2025.
[176] Salario mínimo legal mensual vigente para el año 2024, establecido por el Presidente de la República mediante el Decreto 2292 de 2023, fuente: https://www.funcionpublica.gov.co/eva/gestornormativo/norma.php?i=227530 Consultado el 16 de julio de 2025.
[177] Tarifa mínima para la contratación del servicio de vigilancia y seguridad privada a partir del 15 de julio de 2025 definida por la Superintendencia de Vigilancia y Seguridad Privada mediante la Circular Externa 20241300000445 Tarifas mínimas servicios de vigilancia y seguridad privada 2025, fuente: https://www.supervigilancia.gov.co/publicaciones/10661/tarifas-minimas-para-la-prestacion-de-los-servicios-de-vigilancia-y-seguridad-privada-en-2025/ consultado el 16 de julio de 2025.
[178] Salario mínimo legal mensual vigente para el año 2025, establecido por el Presidente de la República mediante el Decreto 1572 de 2024, fuente: https://www.funcionpublica.gov.co/eva/gestornormativo/norma.php?i=257156
Consultado el 16 de julio de 2025.
[179] Para los años en los cuales se decretaron incrementos distintos entre el régimen contributivo y el régimen subsidiado, se tomó como referencia el incremento en el régimen contributivo
[180] El salario mínimo en Colombia para el año 2025 aumentó en un 9,54 %, según lo establecido mediante el Decreto 2292 de 2024 expedido por el Gobierno nacional. Este incremento elevó el salario mínimo mensual legal vigente a $1.300.000, sin incluir el auxilio de transporte. La inflación por su parte fue de 5,2 % según datos oficiales de DANE. https://www.dane.gov.co/files/operaciones/IPC/dic2024/bol-IPC-dic2024.pdf . Página consultada el 10 de diciembre de 2025.
[181] Ley 2101 de 2021, por medio de la cual se reduce la jornada máxima laboral semanal de manera gradual.
[182] Documento del MSPS del 12 de junio de 2025. La entidad expuso que el aumento de la UPC de 2021, “estuvo 0,44 puntos porcentuales por debajo de la inflación de ese año, la cual fue 5,62%”. Sobre la UPC de 2025 manifestó: “Esta decisión, significó que la UPC fue incrementada en 0,71% por debajo de la inflación de ese año, la cual fue de 6,77%.”
[183] Un costo que opera con elasticidad al volumen es aquel que varía proporcionalmente según el número de servicios prestados o la cantidad de usuarios atendidos. Es decir, su comportamiento depende directamente del nivel de demanda o uso del sistema: cuando aumenta el volumen de servicios, estos costos también aumentan; si disminuye el volumen, los costos se reducen.
[184] Observatorio Laboral de la Salud – Universidad del Rosario, “Impacto del aumento del salario mínimo en los costos del sistema de salud”, 2023. Ministerio del Trabajo, “Reducción de jornada laboral: Guía de implementación”, 2023.
[185] En el Auto 1282 de 2025 se alude al deterioro de la prestación de los servicios y se “resaltó que la Defensoría del Pueblo alertó sobre “el crítico deterioro del sistema de salud en Colombia, con un alarmante aumento del 75.7% en las quejas durante los últimos dos años” [negrilla original]. Los retrasos en la entrega de medicamentos, la falta de oportunidad en la atención especializada y las deficiencias en el acceso a servicios médicos esenciales son las principales preocupaciones. https://www.defensoria.gov.co/en/-/radiograf%C3%ADa-de-la-defensor%C3%ADa-del-pueblo-sobre-la-crisis-en-el-sistema-de-salud ”.
[186] Este auto se encuentra en todas las órdenes.
 A2049-25
A2049-25